В мире число людей, живущих с ВИЧ, в 2018 г. составило более 37 млн, из них 23 млн принимали антиретровирусную терапию (АРТ), что составляет около 62% от числа ВИЧ-позитивных лиц [1]. По данным Роспотребнадзора, на конец 2018 г. в нашей стране зарегистрировано 1 007 369 россиян, живущих с ВИЧ, 443 000 человек получали лечение в связи с ВИЧ-инфекцией (42% от числа живших с диагнозом «ВИЧ-инфекция») [2]. Широкий доступ к программам лечения не только позволяет снизить смертность от ВИЧ-инфекции, но и способствует уменьшению числа новых случаев заболевания [1]. Однако организация качественного лечения такого большого количества людей – непростая задача. На современном этапе противодействия распространению ВИЧ-инфекции происходит процесс принятия профессиональным сообществом парадигм «лечение как профилактика ВИЧ-инфекции» и «приверженность как профилактика ВИЧ-инфекции». В большинстве случаев ответственность за адаптацию пациента к терапии и соблюдение режима приема препаратов в основном возлагается на лечащего врача. Однако учитывая особенности психосоциального статуса большинства пациентов с ВИЧ, нуждающихся в лечении, эту ответственность следует равномерно распределить также и между самим пациентом, психологом, психотерапевтом и соцработником. При этом необходимо привлечь и удержать пациентов в рамках существующей системы помощи на добровольной основе.
Лечение ВИЧ-инфекции является длительным процессом. Основой эффективности современной терапии инфекции, вызываемой ВИЧ, является соблюдение пациентом режима приема препаратов – приверженность лечению [3].
Традиционно под приверженностью лечению понимают прием препаратов в строгом соответствии с назначением врача, когда пациент:
- вовремя принимает лекарство;
- принимает его в необходимой, предписанной врачом дозе;
- соблюдает рекомендации по диете.
Такое определение приверженности лечению носит констатирующий характер и не позволяет судить о том, как развивается ситуация во времени и как достичь желательного результата. На практике приверженность лечению представляет собой количественную величину, отражающую поведение человека по отношению к приему лекарств. Мотивация к изменению поведения в контексте приема препаратов возможна, она происходит вследствие индивидуальных обстоятельств пациентов, возникает у них самих. При этом первостепенное значение имеют потребности пациентов в получении помощи и поддержки в связи с заболеванием.
Формирование приверженности пациентов диспансерному наблюдению и лечению ВИЧ-инфекции на современном уровне осуществляется в рамках мультипрофессионального пациент-ориентированного подхода с использованием технологии консультирования. Данный подход предусматривает, что процесс формирования желательного поведения имеет двусторонний характер [4], при этом принципиальное значение имеет получение обратной связи от всех его участников. Наряду с изучением потребностей пациентов в получении помощи и поддержки необходимо анализировать потребности специалистов в контексте формирования приверженности диспансерному наблюдению и лечению ВИЧ-инфекции.
Цель данного этапа исследования – изучение актуальных потребностей специалистов в получении помощи в связи с формированием приверженности пациентов при ВИЧ-инфекции.
Материалы и методы
Изучение потребностей специалистов осуществляли методом одномоментного сплошного анкетирования с помощью открытого вопроса-индикатора:
«Какую помощь Вы хотели бы получить в связи с формированием приверженности пациентов диспансерному наблюдению и лечению ВИЧ-инфекции? Напишите, пожалуйста».
Чувствительность стимульного материала (задаваемого вопроса) для оценки потребностей специалистов и полученные результаты оценивали методом контент-анализа – формализированного метода изучения текстовой информации, который состоит в переводе изучаемой информации в количественные показатели и ее статистической обработке.
Также мы изучали самооценку возможности специалистов формировать и поддерживать приверженность пациентов лечению. Для решения этой задачи была использована визуально-аналоговая шкала. Самооценка проводилась в баллах от 1 до 10.
Все респонденты дали добровольное информированное согласие на участие в исследовании. В 2019 г. было опрошено 2 группы респондентов.
Группу 1 составили специалисты Российской Федерации, имеющие опыт работы с пациентами, инфицированными ВИЧ.
В группу 2 вошли специалисты стран Восточной Европы и Центральной Азии (ВЕЦА): Республик Азербайджан, Армения, Узбекистан, Таджикистан, Беларусь и Кыргызской Республики.
В группе 1 были опрошены 26 специалистов (из них 6 мужчин и 20 женщин): 18 (69,23%) инфекционистов, 2 (7,69%) эпидемиолога, 2 (7,69%) гинеколога, 2 (7,69%) организатора здравоохранения, 1 (3,85%) дерматовенеролог и 1 (3,85%) медицинская сестра. Средний стаж работы по специальности составил 15 лет.
В группе 2 были опрошены 37 специалистов (из них 9 мужчин и 28 женщин): 16 (43,24%) инфекционистов, 7 (18,92%) эпидемиологов, 5 (13,52%) фтизиатров, 3 (8,11%) организатора здравоохранения, 3 (8,11%) врача-лаборанта, 1 (2,7%) гинеколог, 1 (2,7%) специалист по социальной работе и 1 (2,7%) медицинская сестра. Средний стаж работы по специальности составил 17 лет.
Результаты
Рефлексия запроса на получение помощи в связи с формированием приверженности была доступна большинству участников опроса группы 1. Только 1 специалист (медицинская сестра, стаж работы по специальности которой составил 35 лет) в ответе на открытый вопрос отметила «не нуждаюсь» и 1 респондент отметил, что «не понял вопроса».
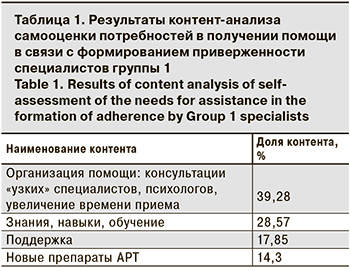 Результаты ранжирования категориальных понятий, которые использовали специалисты группы 1 для обозначения потребностей в получении помощи в связи с формированием приверженности пациентов диспансерному наблюдению и лечению ВИЧ-инфекции, представлены в табл. 1.
Результаты ранжирования категориальных понятий, которые использовали специалисты группы 1 для обозначения потребностей в получении помощи в связи с формированием приверженности пациентов диспансерному наблюдению и лечению ВИЧ-инфекции, представлены в табл. 1.
Значение показателя самооценки возможности формировать и поддерживать приверженность пациентов диспансерному наблюдению и лечению ВИЧ-инфекции находилось в диапазоне от 3,5 до 9,5 баллов. ∑ = 5,83 ± 1,69. При этом половина опрошенных (50%) оценила свои возможности формировать и поддерживать приверженность на 5 и менее баллов.
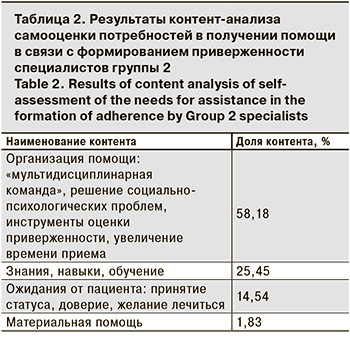 Большинству специалистов группы 2 также было доступно предъявление запроса на получение помощи при формировании приверженности пациентов. Только 1 респондент написал: «Лечением и приверженностью не занимаюсь, поэтому мне трудно ответить на этот вопрос». Результаты анализа потребностей респондентов группы 2 в получении помощи при формировании приверженности пациентов представлены в табл. 2.
Большинству специалистов группы 2 также было доступно предъявление запроса на получение помощи при формировании приверженности пациентов. Только 1 респондент написал: «Лечением и приверженностью не занимаюсь, поэтому мне трудно ответить на этот вопрос». Результаты анализа потребностей респондентов группы 2 в получении помощи при формировании приверженности пациентов представлены в табл. 2.
Минимальное значение показателя самооценки возможности формировать и поддерживать приверженность пациентов составило 0 баллов, максимальное – 10 баллов. ∑ = 6,14 ± 2,34. Доля респондентов, оценивших свои возможности формировать и поддерживать приверженность на 5 и менее баллов, составила 47,17%.
Обсуждение
Результаты проведенного качественного и количественного контент-анализа показали сходство потребностей специалистов РФ и стран региона ВЕЦА в получении помощи. Наиболее часто – в 39,28 и 58,18% случаев соответственно – предъявлялись потребности, связанные с организационными аспектами помощи пациентам, инфицированным ВИЧ. Хотя в обеих группах упоминались консультации «узких» специалистов, организация психологической службы, консультации психолога, увеличение времени приема, термины «мультидисциплинарная команда», «многофункциональная группа» использовались только респондентами группы 2. Представления о потребностях специалистов региона ВЕЦА в связи с формированием приверженности пациентов отличались бóльшим разнообразием. Отмечены опции «качественное психосоциальное консультирование для принятия статуса», «специальная поддержка для пациента», «постоянная проверка амбулаторных карт с последующим вызовом», «поддержка со стороны консультантов». При этом 53,84% респондентов группы 1 и 67,56% респондентов группы 2 продемонстрировали понимание приверженности исключительно в медицинском аспекте: как регулярный прием всех доз всех рекомендуемых препаратов. Рефлексия приверженности как поведения человека в связи с приемом лекарств была доступна 23,07 и 10,81% респондентов соответственно.
Участники опроса в обеих группах высказывали потребность в приобретении знаний и навыков в связи с формированием приверженности пациентов – 28,57 и 25,45% соответственно. В обеих группах прослеживался запрос на приобретение навыков профилактики синдрома эмоционального выгорания (СЭВ), умение «мотивировать пациентов на прием лекарств», «знания психологии». Респондентами группы 2 запрос на обучение был более конкретным: «знание фармакокинетики», «аргументы в работе с ВИЧ-отрицателями» «обучаться не реже 1 раза в год». Респонденты группы 1 также высказывали конкретные потребности («основы конфликтологии»), но в целом потребности в обучении были выражены с использованием сослагательного наклонения («было бы неплохо обновить навыки»), и формулировками, свидетельствующими о неуверенности, неверии в реальную возможность получения таких знаний и навыков («может быть в формате тренинга»).
Наряду с потребностями, общими для обеих групп респондентов, были отмечены различия. Так, в группе 1 респонденты высказывали потребности в поддержке (коллег, организаторов здравоохранения, близких людей) – 17,85%, а также в возможности работать с «новыми удобными препаратами АРТ» – 14,3%. Специалисты группы 2 выражали ожидания от пациента: доверия врачу, понимания важности лечения, отношения к своему статусу – 14,5%, а также потребность в получении материальной помощи – 1,8%. Данные потребности специалистов, вероятно, отражают специфику работы в разных странах: специалисты РФ имеют бóльшую нагрузку. Ситуация же по ВИЧ-инфекции в странах ВЕЦА в настоящее время более благоприятна, что позволяет специалистам иметь значительно меньшие рабочие нагрузки, там нет жесткого распределения времени на прием 1 пациента, лечение в большинстве случаев проводится по современной схеме приема 1 таблетки 1 раз в сутки.
Важно отметить, что опекающий характер системы оказания помощи, неудовлетворенная потребность специалистов в поддержке с высокой вероятностью приводят к развитию СЭВ.
Респонденты обеих групп сходным образом оценивали свои возможности формировать и поддерживать приверженность пациентов: половина специалистов группы 1 и 47,17% специалистов группы 2 при выборе оценки по визуально-аналоговой шкале отметили значение 5 и менее баллов.
На данном этапе исследования мы разработали стимульный материал для инициирования рефлексии респондентами возможности пациент-центрированного подхода к оказанию медицинской помощи при ВИЧ-инфекции. Аудитории предъявлялась простая радиальная диаграмма, отражающая различные аспекты медицинской помощи при ВИЧ-инфекции: профилактика, диагностика, терапия, специалисты, стандарты, руководства и протоколы. Участникам опроса предлагалось назвать центральную позицию диаграммы, вокруг которой группировались перечисленные компоненты оказания помощи. Респонденты группы 1 в центр диаграммы поместили опцию «пациент» в 47,36% случаев, респонденты группы 2 – в 52,63%. В остальных случаях предлагались опции «мультидисциплинарная команда», «терапия», «финансы», «поддержка государства», «СПИД-центр», «общественные организации», «консультирование», «специалист». Выбор «специалиста» на центральную позицию диаграммы в дальнейшем обсуждался с участниками опроса в контексте профилактики СЭВ.
Совокупная доля контента, свидетельствующего о потребностях повышения психологических компетенций, в группе 1 составила 71,42%, в группе 2 – 76,92%. Эти данные подтверждают результаты наших предыдущих исследований, посвященных ожиданиям специалистов при выполнении профессиональной деятельности. Наибольшая доля их ожиданий от пациентов была связана с эффективными коммуникациями и качествами, способствующими формированию желательного поведения пациентов в отношении наблюдения, лечения и других рекомендаций медицинских работников [5].
Полученные пилотные результаты подтверждают данные зарубежных авторов, которые подчеркивают, что для успешного противодействия эпидемии ВИЧ-инфекции необходимо использовать не только биомедицинские стратегии, но и достижения в области поведенческих и социальных исследований [6]. Они открывают перспективы для следующего этапа исследований, в рамках которого предполагается изучить потребности специалистов, принимающих участие в формировании приверженности диспансерному наблюдению и лечению ВИЧ-инфекции, в 6 странах региона ВЕЦА и 2 регионах Российской Федерации
Заключение
На данном пилотном этапе исследования были разработаны индикаторы самооценки возможности специалистов формировать и поддерживать приверженность пациентов, инфицированных ВИЧ, диспансерному наблюдению и лечению ВИЧ-инфекции, а также индикатор потребностей в получении помощи в формировании такой приверженности. Тестирование инструментов оценки этих индикаторов показало их адекватность для решения поставленной задачи. Исследование проводится впервые, в процессе работы получена информация, которая, при сопоставлении с результатами оценки потребностей пациентов в получении помощи в связи с ВИЧ-инфекцией, будет способствовать выработке эффективных стратегий и практик формирования приверженности, профилактики СЭВ.


