К группе оппортунистических принято относить те инфекции, которые манифестно проявляются у лиц с иммунодефицитными состояниями любой природы. Возбудители оппортунистических инфекций (ОПИ) таксономически неоднородны, но имеют некоторые общие свойства: способность персистировать в организме человека с рождения или раннего детства, вызывая латентно протекающие эндогенные инфекции; паразитировать внутриклеточно, особенно в клетках моноцитарно-макрофагальной системы; элиминироваться в норме Т-клетками или макрофагами во взаимодействии с Т-клетками [1, 2].
Несмотря на то что в последние годы настороженность к ОПИ повысилась у врачей всех специальностей, их своевременная диагностика составляет не более 30% от реальных показателей заболеваемости. Это видно, в частности, по увеличивающемуся в геометрической прогрессии уровню заболеваемости ОПИ новорожденных и детей разного возраста, а также женщин репродуктивного возраста [3, 4].
Возбудители этой группы инфекций в большинстве своем вызывают манифестные инфекции только при отсутствии адекватного иммунного ответа. Некоторые возбудители ОПИ способны к длительному, а иногда и пожизненному персистированию в организме человека [5–8]. В ряде случаев такие возбудители способны вызывать реактивацию инфекции, при этом у здорового индивидуума этот процесс может проходить в бессимптомной или стертой форме, например, под маской острого респираторного заболевания (ОРЗ), а также в виде носительства [9–11].
 К сожалению, специалисты по-прежнему уделяют недостаточно внимания таким возбудителям ОПИ, как пневмоцисты и герпесвирусы. Многие авторы [12–15] отмечают значимую роль герпесвирусов, в том числе вируса Эпштейна–Барр (ВЭБ), цитомегаловируса (ЦМВ) и их ассоциаций у детей раннего и дошкольного возраста, часто и длительно болеющих. На этом фоне ОРЗ могут принимать рецидивирующее течение, протекать с рецидивами крупа и бронхиальной обструкции.
К сожалению, специалисты по-прежнему уделяют недостаточно внимания таким возбудителям ОПИ, как пневмоцисты и герпесвирусы. Многие авторы [12–15] отмечают значимую роль герпесвирусов, в том числе вируса Эпштейна–Барр (ВЭБ), цитомегаловируса (ЦМВ) и их ассоциаций у детей раннего и дошкольного возраста, часто и длительно болеющих. На этом фоне ОРЗ могут принимать рецидивирующее течение, протекать с рецидивами крупа и бронхиальной обструкции.
Целью исследования являлось определение этиологической роли ЦМВ, ВЭБ и пневмоцисты (P. jirovecii) в развитии повторных ОРЗ у детей из закрытого детского коллектива.
Материалы и методы
Под наблюдением находилось 26 детей из закрытого детского коллектива. Критерии включения в исследование: дети первого года жизни, наличие отягощенного преморбидного состояния, повторные ОРЗ в анамнезе.
Из медицинской документации известно, что матери обследованных детей не наблюдались в женской консультации, большинство (73,1%) из них имели вредные привычки. В направительном диагнозе у всех детей имелись указания на гипоксически-ишемическое поражение центральной нервной системы, задержку психомоторного развития, в 50% случаев отмечены признаки внутриутробного инфицирования. Сопутствующей патологией были гипотрофия (26,9%), кардиопатия (11,5%), врожденный стридор (3,8%), тимомегалия (11,5%), атопический дерматит (26,9%), рахит (15,4%), железодефицитная анемия (7,7%), инфекция мочевыводящих путей в анамнезе (23,1%). До обследования период пребывания в детском учреждении у половины детей составлял от 6 до 11 мес., у 4 (15,4%) – от 3 до 6 мес., у 9 (34,6%) – от 2 недель до 3 мес. В течение этого периода у всех детей регистрировали от 2 до 3 эпизодов ОРЗ.
 Прооведено двукратное с 5-недельным интервалом лабораторное исследование на обнаружение в крови и мокроте маркеров оппортунистических инфекций (ЦМВ, P. jirovecii, ВЭБ) методом иммуноферментного анализа (ИФА) и непрямой реакции иммунофлюоресценции (НРИФ).
Прооведено двукратное с 5-недельным интервалом лабораторное исследование на обнаружение в крови и мокроте маркеров оппортунистических инфекций (ЦМВ, P. jirovecii, ВЭБ) методом иммуноферментного анализа (ИФА) и непрямой реакции иммунофлюоресценции (НРИФ).
Исследование включало определение специфических антител к ВЭБ с обнаружением антител класса IgM к капсидному антигену (anti-EBV-VCA IgM), класса IgG – к раннему (anti-EBV-EA IgG) и к ядерному (anti-EBV-NA IgG) антигенам; антител классов IgM и IgG к ЦМВ; антител классов IgM и IgG к пневмоцисте; обнаружение антигена ВЭБ, ЦМВ, P. jirovecii в мазке со слизистой оболочки ротоглотки.
Кроме того, проведено исследование качественных и количественных показателей микрофлоры толстой кишки у 23 детей, а у 21 ребенка – определение уровней Ig классов А, М, G и секреторного IgА (sIgА) в копрофильтратах.
Результаты и обсуждение
В результате проведенного обследования маркеры инфекции, вызванной ВЭБ (ВИЭБ), в диагностических титрах были обнаружены у 19 (73,1%) детей. Антитела IgM к капсидному антигену ВЭБ выявлены у 2 (7,7%) детей, причем у 1 из них – в сочетании с антителами IgG к раннему антигену и антигеном ВЭБ. Специфические антитела IgG к раннему и ядерному антигенам обнаружены у 12 (46,1%) и 8 (30,8%) детей соответственно, в том числе их сочетание – у 6 (23,1%) детей. В динамике исследования выявлено снижение титра IgG к раннему и ядерному антигенам у 2 и 1 ребенка, а повышение – у 8 и 7 обследованных детей соответственно. В обоих случаях отмечено снижение титров антител IgM. В динамике исследования отсутствовали клинически значимые (в 4 раза) изменения титров антител к ВЭБ. Антиген ВЭБ в мазках со слизистой оболочки ротоглотки выделен у 4 (15,4%) обследованных на фоне серонегативных сывороток в ИФА (рис. 1, см. на вклейке).
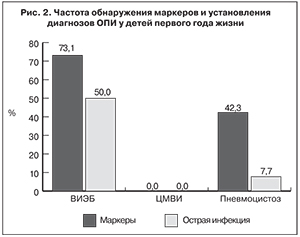
В результате проведенного исследования у детей из закрытого детского коллектива с повторными ОРЗ в 50,0% случаев выявлена острая инфекция ВЭБ (ВИЭБ; рис. 2).
При ретроспективном анализе установлено, что в течение 2–3 недель, предшествующих обследованию, у них были отмечены клинические признаки ОРЗ. В начальном периоде у детей с подтвержденной ВИЭБ регистрировали кратковременное повышение температуры тела от 37,6 до 39,0 ºС (в среднем 38,3 ± 0,21 ºС) в течение 1–2 дней. Катаральные проявления в виде неяркой гиперемии слизистой оболочки ротоглотки регистрировали у всех детей, кратковременного затруднения носового дыхания – у 6 (46,1%), редкого кашля – у 7 (53,8%). Своеобразным признаком следует считать гипертрофию и гиперемию миндалин у 4 (30,8%) детей, сохраняющуюся в течение 2 недель. Налеты на небных миндалинах не определялись. Полиаденопатию и мелкоточечную сыпь в течение 1 суток регистрировали у 2 и 1 пациента соответственно. Печень выступала из-под края реберной дуги до 2–3 см у 7 (53,8%) детей. Детям с установленной острой ВИЭБ был назначен препарат интерферон альфа-2b человеческий рекомбинантный.
 При первом обследовании антитела класса М к ЦМВ в сыворотке крови и антиген ЦМВ в мазках со слизистой оболочки ротоглотки не были обнаружены. Антитела класса G к ЦМВ в титрах ниже диагностических выявлены у всех детей. Через 5 недель почти с равной частотой их уровень повысился, снизился или остался без динамики с колебанием титров антител от 1:100 до 1:1000, то есть ниже диагностических значений, что позволило исключить у детей ЦМВИ в период наблюдения.
При первом обследовании антитела класса М к ЦМВ в сыворотке крови и антиген ЦМВ в мазках со слизистой оболочки ротоглотки не были обнаружены. Антитела класса G к ЦМВ в титрах ниже диагностических выявлены у всех детей. Через 5 недель почти с равной частотой их уровень повысился, снизился или остался без динамики с колебанием титров антител от 1:100 до 1:1000, то есть ниже диагностических значений, что позволило исключить у детей ЦМВИ в период наблюдения.
Маркеры пневмоцистоза были выявлены у 11 (42,3%) детей. У 8 (30,8%) обследованных обнаружены специфические IgG к P. jirovecii в диагностическом титре без существенной динамики за период наблюдения. В 30,8% случаев их обнаруживали одновременно с IgG к раннему и ядерному антигенам ВЭБ. У 2 (7,7%) детей регистрировали только IgM к P. jirovecii. В мазке со слизистой оболочки ротоглотки у 1 (3,8%) ребенка обнаружен антиген возбудителя без серологического ответа в анализах крови и каких-либо клинических проявлений, что трактовалась как носительство P. jirovecii. В результате проведенного исследования острая пневмоцистная инфекция диагностирована в 7,7% случаев. Она протекала в легкой форме ОРЗ, без температурной реакции, с сухим кашлем у 1 ребенка.
9 детей с обнаруженными маркерами к P. jirovecii за месяц до проведенного обследования перенесли ОРЗ, осложнившееся у 2 из них острым бронхитом; четверо (15,4%) детей за этот период получили курс лечения бисептолом. Полученные данные позволяют заподозрить течение пневмоцистоза у этих детей в течение месяца, предшествующего обследованию.
За период наблюдения у 8 детей с обнаруженными IgG к P. jirovecii были зарегистрированы эпизоды ОРЗ, главным образом, в течение первого месяца наблюдения, причем двое из них были госпитализированы в стационар по поводу острого бронхита. У 6 детей ОРЗ протекало в легкой форме с подъемом температуры до субфебрильных цифр (37,2–37,7 ºС), с навязчивым сухим кашлем в течение 8–16 дней и со слизистым отделяемым из носовых ходов.
При наблюдении за детьми в течение 5 недель не было выявлено разницы в частоте ОРЗ у детей с положительными маркерами на оппортунистические инфекции (84,6%) и отрицательными результатами (15,4%). Большинство из них (80,8%) переносили ОРЗ в легкой форме.
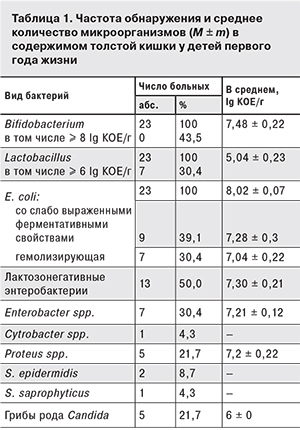
Результаты исследования микрофлоры толстой кишки выявили у пациентов признаки дисбиоза. Отмечено снижение количества облигатных представителей микрофлоры. Только в 10 (43,5%) случаях уровень бифидобактерий и в 7 (30,4%) – лактобацилл соответствовал нормативным показателям. Несмотря на то что кишечную палочку обнаружили у всех детей, в 69,4% случаев она имела лактозонегативные или гемолизирующие свойства. У половины детей были обнаружены лактозонегативные энтеробактерии, у 21,7% – грибы рода Candida (табл. 1).
Таким образом, выявленные дисбиотические нарушения микрофлоры толстой кишки подтверждали снижение иммунологической реактивности у детей с отягощенным преморбидным фоном.
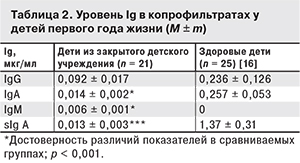
При определении уровня Ig в копрофильтратах у детей установлено, что показатели IgA и IgG были низкими (табл. 2). Полученные результаты сравнивали с показателями здоровых детей раннего возраста [16]. Статистически значимым было снижение уровня IgA и sIgА, что свидетельствовало о глубоких нарушениях местного иммунитета у обследованных детей первого года жизни даже при отсутствии клинических признаков ОРЗ на момент обследования.
В результате проведенного исследования у детей первого года жизни из закрытого детского коллектива с повторными ОРЗ в 73,1% случаев были выявлены маркеры ВИЭБ, в 42,3% – пневмоцистоза. У 50% детей диагностирована ВИЭБ, протекавшая под маской ОРЗ со слабо выраженными клиническими проявлениями. Острая пневмоцистная инфекция в виде легкой формы ОРЗ подтверждена у 7,7% обследованных детей. Высокая частота обнаружения маркеров этих инфекций может быть результатом длительной циркуляции возбудителей ВИЭБ и пневмоцистной инфекции в закрытом детском коллективе с тесными контактами, чему способствует отсутствие специфической клинической картины и, как следствие, гиподиагностика.
Анализ показал, что попадание возбудителей оппортунистических инфекций в закрытый детский коллектив обусловливает их широкое распространение среди детей с отягощенным преморбидным состоянием на фоне сниженной иммунологической реактивности. У пациентов были выявлены нарушения показателей местного иммунитета, что способствует формированию предпосылок для возникновения повторных случаев ОРЗ, клинической реализации ОПИ. Это в свою очередь обусловливает необходимость проведения коррекции в комплексе лечебных и реабилитирующих мероприятий, способных оказывать разнонаправленное влияние на факторы противоинфекционной резистентности у этой группы детей.
Повышение показателей заболеваемости ОРЗ в детском коллективе, а также множественные повторные эпизоды заболеваний могут быть основанием для рассмотрения вопроса о проведении обследования на ВИЭБ и пневмоцистоз часто болеющих детей из закрытого детского коллектива.
____________________________
Авторы выражают благодарность сотрудникам ФГБУ «ФНИЦ эпидемиологии и микробиологии имени почетного академика Н.Ф. Гамалеи» Минздрава России Н.В. Каражас и Т.Н. Рыбалкиной за техническую помощь.



