ВИЧ-инфекция, в финале которой развивается синдром приобретенного иммунного дефицита (СПИД), остается важнейшей проблемой здравоохранения [1]. Число ВИЧ-инфицированных больных неуклонно растет как в России, так и за рубежом [2, 3]. При ВИЧ-инфекции повышается риск развития поражений наружных половых органов вирусом папилломы человека (ВПЧ), что может способствовать более раннему развитию рака шейки матки [4–6]. Вследствие этого у больных ВИЧ-инфекцией значительно чаще диагностируют повреждения эпителия шейки матки [7]. ВИЧ-инфекция запускает развитие плоскоклеточного рака шейки матки у таких больных [8]. Известно, что рак шейки матки чаще поражает больных, инфицированных ВИЧ половым путем [9], причем число больных раком шейки матки увеличивается вместе с ростом числа ВИЧ-инфицированных [10]. ВИЧ-инфицированные больные отличаются более обширным и распространенным поражением нижних отделов полового тракта ВПЧ [11]. У таких больных значимо чаще встречаются остроконечные кондиломы, а применение антиретровирусной терапии (АРВТ) уменьшает частоту их появления [12].
Цель настоящего исследования – выявить клинические и лабораторные особенности патологии шейки матки, наружных половых органов и влагалища у ВИЧ-инфицированных больных.
Материалы и методы
В исследование включили 411 ВИЧ-инфицированных больных, которые находились на лечении в хирургическом отделении инфекционной клинической больницы (ИКБ) № 2 Департамента здравоохранения города Москвы с 2006 по 2011 г. Диагноз ВИЧ-инфекции был установлен на основании иммунного блоттинга. Все больные состояли на учете в Московском городском центре по борьбе и профилактике СПИДа (МГЦ СПИД). Специальное исследование (иммунный статус, количественное определение РНК ВИЧ методом ПЦР) было проведено на базе лаборатории МГЦ СПИД.
В 1-ю группу вошли 259 больных с патологией шейки матки. В женской консультации по месту жительства пациенткам было проведено стандартное обследование для выполнения плановых операций, включая цитологическое исследование мазков с поверхности шейки матки и кольпоскопию. Чаще всего направительный диагноз звучал как «дисплазия шейки матки», что потребовало выполнения всем пациенткам биопсии шейки матки в сочетании с выскабливанием цервикального канала, по показаниям – гистероскопии и выскабливания полости матки.
Гистологическое исследование проводили в патологоанатомическом отделении ИКБ № 2. При выявлении тяжелой дисплазии или рака шейки матки повторную верификацию диагноза выполняли в онкологическом клиническом диспансере № 1 Департамента здравоохранения города Москвы.
2-я группа состояла из 152 ВИЧ-инфицированных больных, обратившихся за гинекологической помощью по поводу патологии наружных половых органов и влагалища. 94 (61,8%) пациентки были направлены на госпитализацию в плановом порядке врачами акушерами-гинекологами женских консультаций Москвы. У 75 из них поводом для госпитализации были кондиломы наружных половых органов и влагалища (КНПО и В), у 19 – киста бартолиновой железы. В женской консультации по месту жительства всем пациенткам проводили стандартное обследование для выполнения плановых операций. Больные осмотрены терапевтом, противопоказаний для оперативного лечения не было. По экстренным показаниям было госпитализировано 58 (38,2%) женщин. Все больные были обследованы в отделении согласно Московским городским стандартам стационарной медицинской помощи для взрослого населения.
Результаты и обсуждение
При анализе возрастного состава больных выявлено, что 267 (65%) из них находились в возрасте от 21 года до 30 лет, 119 (29%) – от 31 года до 40 лет, 17 (4,1%) пациенток были старше 40 лет, а 8 (1,9%) – моложе 20 лет. Следовательно, за гинекологической помощью по поводу патологии шейки матки и наружных половых органов в большинстве случаев обращаются молодые женщины (от 21 года до 30 лет).
324 (78,9%) больные имели стадию 3 (субклиническую) ВИЧ-инфекции. У 87 больных диагностирована стадия вторичных заболеваний: 4А – у 40 (9,7%), 4Б и 4В – 47 (11,4%) соответственно. Следовательно, три четверти пациенток, обратившихся за помощью по поводу патологии шейки матки, наружных половых органов и влагалища, имели стадию 3 ВИЧ-инфекции.
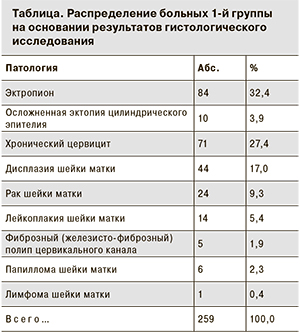 Распределение больных в 1-й группе по нозологическим единицам на основании гистологической верификации представлено в таблице.
Распределение больных в 1-й группе по нозологическим единицам на основании гистологической верификации представлено в таблице.
Как видно из таблицы, после выполнения биопсии шейки матки и выскабливания цервикального канала у 165 (63,7%) больных диагностировали эктропион, хронический цервицит и эктопию цилиндрического эпителия. Следовательно, на уровне амбулаторного обследования в условиях женских консультаций имеет место гипердиагностика дисплазий шейки матки.
Из 44 больных легкая дисплазия выявлена у 2 (0,8%), умеренная – у 20 (7,7%) и тяжелая – у 22 (8,5%) пациенток. По данным литературы, среди больных, пораженных ВПЧ, легкая дисплазия встречается в 11,3% случаев, умеренная – в 5,0%, тяжелая – в 3,8% [13]. Однако приведенные данные противоречат результатам, полученным нами, вследствие агрессивного поражения эпителия шейки матки ВПЧ на фоне ВИЧ-инфекции.
Известно, что заболеваемость раком шейки матки составляет от 10 до 40 на 100 тыс. населения [14]. Мы выявили это заболевание у 9,3% больных, обратившихся за помощью по поводу патологии шейки матки. В 17 из 24 случаев рака он казался инвазивным.
Среди ВИЧ-инфицированных, больных раком шейки матки, 3 пациентки из 5 были в возрасте от 31 года до 40 лет. Средний возраст больных, у которых выявляли умеренную или тяжелую дисплазию, составил 30,19 ± 0,9 года, а у больных раком шейки матки – 34,36 ± 1,4 года. По данным литературы, средний возраст больных раком шейки матки составляет 53 года [15]. Следовательно, у ВИЧ-инфицированных больных рак шейки матки выявляется значительно раньше, чем в популяции.
Были проведены следующие лечебно-диагностические вмешательства: выскабливание полости матки с гистероскопией выполнено 46 больным, диатермоконизация – 52, ампутация шейки матки – 8, операция Эммета – 1, экстирпация матки – 3, операция Вертгейма – 1, сочетанное лучевое лечение – 12. Специальные методы терапии выполняли в онкологическом клиническом диспансере № 1 Департамента здравоохранения города Москвы. Кроме того, принимая во внимание, что в группу СПИД-индикаторных заболеваний входит инвазивный рак шейки матки, все пациентки были направлены на внеочередную консультацию инфекциониста.
У больных 2-й группы выявлена следующая нозология: КНПО и В – у 75 пациенток, абсцесс бартолиновой железы – у 51, киста бартолиновой железы – у 19, фурункул наружных половых органов – у 3, нагноившаяся гематома большой половой губы – у 3, рак промежности – у 1 больной.
Среди ВИЧ-инфицированных пациенток с патологией наружных половых органов наиболее часто выявляли кондиломы (49,3% случаев), что значительно превышает частоту, отмеченную другими исследователями – 11,5% всех обращений к врачу-дерматовенерологу женской консультации [16].
В течение 1-го года после установления диагноза ВИЧ-инфекции КНПО и В диагностировали у 30 (40%) больных. Средний промежуток времени, прошедший от постановки диагноза до развития КНПО и В, составил 4,3 ± 0,4 года.
При изучении показателей клеточного иммунитета оказалось, что на момент обращения к врачу по поводу кондиломатоза, уровень СД4+-лимфоцитов менее 200 клеток/мкл определялся у 45 (60%) больных, от 200 до 350 клеток/мкл – у 15 (20%), от 350 до 500 клеток/мкл – у 3 (4%), более 500 клеток/мкл – у 12 (16%). Вирусную нагрузку более 100 000 копий/мл определяли у 37 (49,3%) больных, от 100 000 до 60 000 копий/мл – у 8 (10,7%), от 60 000 до 10 000 копий/мл – у 21 (28%), менее 10 000 копий/мл – у 9 (12%). Следовательно, у подавляющего числа ВИЧ-инфицированных больных на момент развития КНПО и В отмечалось резкое угнетение иммунитета, что согласуется с данными литературы.
Хирургическое удаление КНПО и В выполняли всем больным. В связи с необходимостью иммунной коррекции наряду с хирургическим удалением кондилом 61 пациентке назначили АРВТ.
На фоне терапии показатели иммунитета улучшились: уровень СД4+-лимфоцитов менее 200 клеток/мкл определялся у 9 (12%) больных, от 200 до 350 клеток/мкл – у 18 (24%), от 350 до 500 клеток/мкл – у 23 (30,7%), более 500 клеток/мкл – у 25 (33,3%). Вирусная нагрузка от 10 000 до 60 000 копий/мл определялась у 7 (9,3%) больных, менее 10 000 копий/мл – у 7 (9,3%), отсутствие вирусной нагрузки – у 61 (81,3%). Рецидив в течение 2 лет наблюдения диагностирован у 4 (5,3%) пациенток, причем средний уровень СД4+-лимфоцитов у этих больных составил 169,5 ± 37,18 клеток/мкл.
Таким образом, в ходе обследования ВИЧ-инфицированных больных, обратившихся за гинекологической помощью по поводу патологии шейки матки, наружных половых органов и влагалища было установлено:
- За стационарной гинекологической помощью по поводу патологии шейки матки, наружных половых органов и влагалища чаще всего обращались молодые женщины в возрасте от 21 года до 30 лет со стадией 3 (субклинической) ВИЧ-инфекции. Исключение составили больные раком шейки матки (средний возраст – 34,36 ± 1,41 года), у которых значимо чаще определялась ВИЧ-инфекция в стадии СПИДа.
- У данной категории больных чаще, чем в популяции выявляют умеренную и тяжелую дисплазию (17%) и рак шейки матки (9,3%). Средний возраст больных, у которых выявляли умеренную или тяжелую дисплазию, составил 30,19 ± 0,98 года, а больных раком шейки матки – 34,36 ± 1,41 года.
- Основной причиной госпитализации ВИЧ-инфицированных пациенток являются КНПО и В. В этот период отмечается резкое угнетение иммунитета, что требует назначения АРВТ.
- Назначение АРВТ наряду с хирургическим удалением кондилом позволяет добиться 2-летнего безрецидивного периода у 94,7% больных.



