Врожденные пороки сердца (ВПС) – одни из самых распространенных пороков развития. Примерно 50% пациентов с ВПС подвергаются кардиохирургическим операциям. При этом продолжительные операции снижают неспецифическую резистентность детей и увеличивают риск развития внутрибольничных гнойно-септических инфекций (ГСИ), которые, в свою очередь, оказываются основной причиной смерти больных [1, 2].
Частота развития внутрибольничных ГСИ после кардиохирургических операций на открытом сердце у детей, по данным литературы, варьирует в достаточно широких пределах – от 2,8 до 13,5% [3, 4]. По данным Xindi Yu [2], частота послеоперационных внутрибольничных ГСИ у новорожденных (от 0 до 1 мес.), младенцев (от 1 до 12 мес.) и детей (от 1 до 10 лет) с ВПС составила 32,9, 15,4 и 5,2% соответственно.
Основными клиническими формами послеоперационных ГСИ у детей с ВПС являются: внутрибольничная пневмония (ВП), инфекция в области хирургического вмешательства (ИОХВ), инфекция мочевыводящих путей (ИМП) и инфекция кровотока (ИК) [1, 3]. Кроме того, могут регистрироваться микст-формы ГСИ, когда у одного и того же пациента возникает 2 клинических варианта инфекции и более.
На возникновение внутрибольничных ГСИ после кардиохирургических операций у пациентов с ВПС влияют многие факторы. Предоперационными факторами риска являются возраст менее 6 мес., пребывание в предоперационном периоде в отделении интенсивной терапии [4]. Интраоперационными факторами считают продолжительность операции, длительность искусственного кровообращения [1]. Послеоперационными факторами риска могут быть пребывание пациентов в отделении реанимации и интенсивной терапии и продолжительная искусственная вентиляция легких (ИВЛ) [4, 5].
Следует отметить, что количество научных исследований, посвященных изучению эпидемиологии внутрибольничных ГСИ после кардиохирургических операций у детей с ВПС, особенно в нашей стране, невелико. К тому же в таких работах интенсивность эпидемического процесса при разных клинических формах ГСИ, а также факторы риска послеоперационных ГСИ, как правило, не сопоставляются с видами оперативных вмешательств.
Цель исследования – оценка интенсивности эпидемического процесса и риска развития ГСИ у детей после различных видов операций на открытом сердце.
Материалы и методы
Работа проведена в условиях специализированного кардиохирургического стационара, имеющего в своем составе отделение для хирургического лечения ВПС у детей в возрасте от 0 до 18 лет. Госпитализация пациентов с ВПС в кардиохирургический стационар осуществляется в плановом порядке. Кроме того, в стационар направляются дети по жизненным показаниям – при установлении ВПС в учреждениях родовспоможения или детских стационарах. Хирургическое лечение ВПС предусматривает проведение открытых операций на органе, то есть сопровождается стернотомией (разведением грудины) для доступа к клапанам сердца и крупным сосудам. Нередко хирургическое лечение проводят в несколько этапов, поэтому прооперированные пациенты могут быть повторно госпитализированы в стационар для проведения очередной операции. Открытые кардиохирургические операции для лечения ВПС осуществляют в специально выделенной операционной, после которой пациенты поступают в отделение анестезиологии и реанимации (ОАиР), где могут находиться от 1 сут. и более в зависимости от клинического состояния. В дальнейшем пациентов переводят в кардиохирургическое отделение.
Изучены медицинские карты 199 детей, прооперированных на открытом сердце по поводу ВПС в 2019 г. Число пациентов в возрасте от 0 до 1 мес. составило 30, от 1 до 12 мес. – 61, от 1 до 10 лет включительно – 108. Мальчиков было 118 (59,2%), девочек – 81 (40,7%).
Послеоперационные ГСИ, возникшие в период госпитализации пациентов, выявляли в соответствии с эпидемиологическими стандартными определениями случаев ИОХВ, ВП, ИК, ИМП [6]. Кроме того, учитывали донозологические формы ГСИ, то есть такие состояния пациентов, когда уже имеются отдельные патологические симптомы, характерные для ГСИ, но их совокупность еще недостаточна для постановки диагноза типичной ГСИ в соответствии со стандартным определением случая [7]. Показатели заболеваемости типичными и донозологическими формами ГСИ рассчитывали на 1000 оперированных. Учитывали случаи ГСИ, возникшие в стационаре и в послеоперационном периоде в течение 30 дней с момента операции.
Для изучения основных факторов риска возникновения ГСИ проведен анализ заболеваемости типичными и донозологическими формами ГСИ с учетом степени риска хирургического вмешательства. Для этого все открытые операции по поводу ВПС были предварительно дифференцированы по степени риска летального исхода по шкале RACHS-1 [8], согласно которой конкретный вид кардиохирургического вмешательства у детей относится к одному из 6 классов. Изученные операции по риску хирургического вмешательства были представлены 4 классами: 1-й (дефект межпредсердной перегородки, аномальный дренаж легочных вен) – 40 операций, 2-й (дефект межжелудочковой перегородки, стеноз легочной артерии, открытый аортальный порок и др.) – 104 операции, 3-й (пороки митрального клапана, стеноз и недостаточность аортального клапана, единственный желудочек сердца и др.) – 32 операции, 4-й (аномальный дренаж легочных вен, гипоплазия восходящей аорты и др.) – 23 операции. Кроме, того изучено влияние на заболеваемость ГСИ таких потенциальных факторов риска, как длительность операции, искусственного кровообращения и нахождения в ОАиР.
Статистическую обработку материалов проводили путем расчета критерия согласия χ2. Доверительные интервалы показателей (0,95% ДИ) определяли с помощью программы WinPepi, версия 11.65 (автор – проф. Joe Abramson, Израиль). Различия показателей считали статистически значимыми при значении критерия согласия ≥ 3,8 (p < 0,05). При сравнении показателей, характеризующих среднюю длительность операций и пребывания больных в ОАиР, использовали U-критерий Манна–Уитни.
Результаты
Всего за год было проведено 199 открытых кардиохирургических операций у детей по поводу ВПС. Число типичных послеоперационных ГСИ составило 18 случаев, показатель заболеваемости – 90,5 [95% ДИ 54,5–139,1] на 1000 операций. Число случаев донозологических форм ГСИ составило 30, заболеваемость – 150,8 [104,1–208,1] на 1000 операций. Показатель суммы случаев типичных и донозологических форм ГСИ составил 241,2 [183,5–306,8] на 1000 операций.
Было установлено, что после операций на открытом сердце у детей в возрасте до 1 мес. заболеваемость типичными ГСИ составила 300,0 [147,3–493,9], донозологическими ГСИ – 333,3 [172,8–528,2], тогда как среди детей более старшего возраста – лишь 53,3 [24,6–98,6] и 118,3 [73,8–176,8] на 1000 операций соответственно (χ2 = 18,5 и 9,1; р = 0,001 и 0,003 соответственно). Показатель суммарной заболеваемости ГСИ среди детей до 1 мес. – 633,3 [438,5–800,7] на 1000 операций, Это в 3,7 раза выше по сравнению с более старшими детьми – 171,6 [118,0–233,1] (χ2 = 29,6; р = 0,001).
В структуре типичных послеоперационных ГСИ доля ВП составила 38,9%, ИК – 27,8%, ИОХВ и ИМП – по 5,5%, микст-инфекций – 22,3%. Показатели не имели статистически значимых различий (χ2 > 3,8; р > 0,05). В то же время в сумме заболевших типичными и донозологическими формами ГСИ доля ВП составила 77,1%, тогда как доля других клинических форм ГСИ колебалась от 2,1 до 10,4% (р < 0,05 во всех случаях). Аналогичные результаты были получены и при оценке интенсивных показателей (табл. 1).
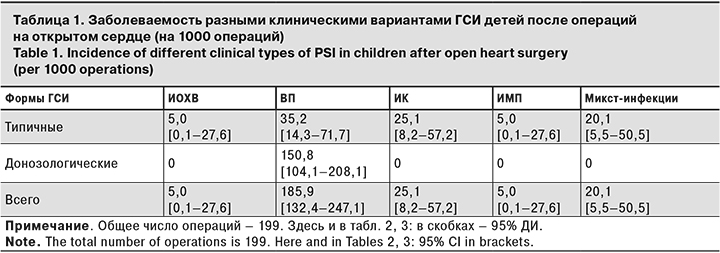
Показатели заболеваемости типичными формами ВП, ИК, ИОХВ, ИМП и микст-инфекциями составили 35,2, 25,1, 5,0, 5,0, 20,1 на 1000 операций соответственно и достоверно не различались (χ2 > 3,8; р > 0,05). Однако при анализе случаев типичных и донозологических форм в сумме четко проявилась повышенная заболеваемость ВП. Общее число случаев ВП (185,9 на 1000 операций) оказалось выше, чем случаев ИК (25,1), ИОХВ (5,0), ИМП (5,0) и микстов (20,1) в 7,4–37,2 раза (χ2 = 27,3– 37,7; р = 0,001 во всех случаях).
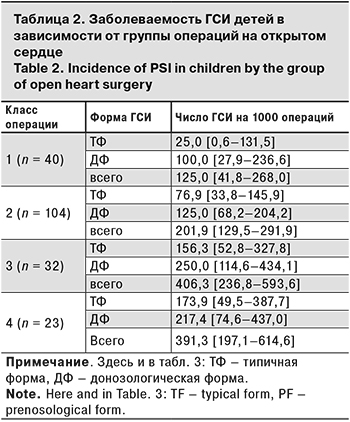
Оценка заболеваемости типичными ГСИ в зависимости от класса операций (табл. 2) показала, что заболеваемость типичными и донозологическими формами ГСИ нарастала среди пациентов по мере увеличения риска оперативных вмешательств. Так, заболеваемость типичными формами ГСИ на 1000 операций среди пациентов после операций 3-го (156,3) и 4-го (173,9) классов была достоверно выше, чем после операций 1-го класса (25,0) (χ2 = 4,0; р = 0,04 и χ2 = 4,4; р = 0,04). Общее число случаев типичных и донозологических форм ГСИ после операций 3-го класса (406,3 на 1000 операций) по сравнению с операциями 1-го и 2-го классов (125,0 и 201,9) оказалось соответственно в 3,2 и 2,0 раза выше (χ2 = 7,5; р = 0,007 и χ2 = 5,4; р = 0,02). Суммарный показатель заболеваемости ГСИ после операций 4-го класса (391,3) по сравнению с заболеваемостью после операций 1-го и 2-го классов был выше соответственно в 3,1 и 1,9 раза (χ2 = 5,2; р = 0,01 и χ2 = 3,8; р = 0,05).
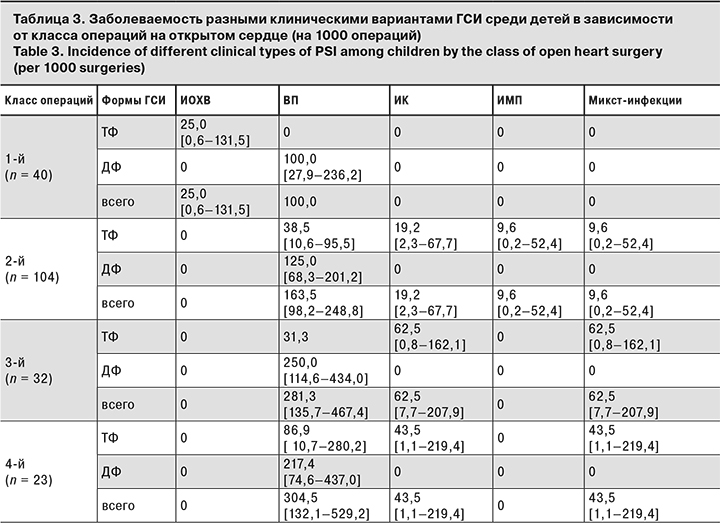
Изучение заболеваемости разными клиническими вариантами ГСИ в зависимости от класса операций (табл. 3) показало, что после оперативных вмешательств всех классов наиболее часто регистрировали ВП. Их доля в структуре форм ГСИ после операций 1, 2, 3 и 4-го классов оказалась равной 76,7, 80,9, 69,2 и 77,8% соответственно. При этом показатели суммарной заболеваемости ВП после операций 3-го и 4-го классов по сравнению с операциями 1-го класса были выше (χ2 = 3,9 и 4,2; р = 0,04 в обоих случаях).
Сопоставление заболеваемости ИК, ИМП, ИОХВ с длительностью искусственного кровообращения не выявило статистически значимой связи. В то же время длительность искусственного кровообращения более 60 мин. в качестве интраоперационного фактора риска была установлена в отношении заболеваемости донозологическими формами ВП (χ2 = 12,7; р = 0,001) и суммарной заболеваемости типичными и донозологическими формами (χ2= 20,3; р = 0,001).
Длительность операции более 4 ч в качестве фактора риска ГСИ отмечена в отношении типичных (χ2 = 5,4; р = 0,02) и донозологических форм ВП (χ2 = 7,1; р = 0,008) и суммы случаев ВП (χ2 = 12,6; р = 0,001), а также в отношении типичных форм ИК и суммы случаев ИК (χ2= 10,3; р = 0,002 в обоих случаях). В целом после операций длительностью более 4 ч заболеваемость типичными ГСИ была выше, чем после непродолжительных операций, в 5,7 раза (χ2 = 18,3; р = 0,001), донозологическими формами – в 2,4 раза (χ2 = 7,1; р = 0,008), суммарно типичными и донозологическими формами – в 3,3 раза (χ2 = 25,8; р = 0,001).
Продолжительное (более суток) пребывание оперированных пациентов в ОАиР в качестве фактора риска было выявлено при донозологических формах ВП (χ2 = 14,1; р = 0,001) и сумме случаев ВП (χ2 = 17,9; р = 0,001), а также при типичных формах и сумме случаев ИК (χ2 = 4,2; р = 0,04 в обоих случаях).
Следует отметить, что длительность нахождения пациентов после операции в ОАиР зависит от продолжительности и сложности кардиохирургического вмешательства. Так, средняя продолжительность операций 3-го класса (218,4 ± 12,9 мин.) по сравнению с операциями 1-го (121,1 ± 7,4) и 2-го ( 167,1 ± 8,6) классов оказалась выше в 1,8 и 1,3 раза, а операций 4-го класса (251,2 ± 16,1) – в 2,1 и 1,5 раза (р < 0,05). Средняя длительность нахождения пациентов в ОАиР после операции 4-го класса (8,5 ± 1,5 сут.) оказалась достоверно больше, чем после операций 1-го (1,7 ± 1,2) и 2-го (3,6 ± 1,3) классов, а длительность пребывания пациентов в ОАиР после операций 3-го класса (5,9 ± 1,2) была достоверно выше, чем после оперативных вмешательств 1-го класса (р < 0,05).
Обсуждение
Вопрос о частоте и факторах риска ГСИ после операций на открытом сердце у детей в связи с ВПС в зависимости от вида кардиальных операций остается открытым. В настоящем исследовании показано, что после всех видов операций на открытом сердце у детей могут возникнуть ВП, ИОХВ, ИМП и ИК. Максимальные показатели заболеваемости ГСИ регистрируют после открытых операций высокого риска летального исхода, причем преимущественно за счет ВП. Результаты анализа свидетельствуют, что повышенный уровень заболеваемости ГСИ после операций на открытом сердце, особенно после операций высокого риска, может быть обусловлен их длительностью и последующим продолжительным пребыванием пациентов в ОАиР. Очевидно, что чем дольше пациенты находятся в ОАиР, тем больше времени они находятся, в частности, на ИВЛ.В среднем в нашем исследовании дети находились на ИВЛ после кардиохирургических операций 1-го класса 20,7 ч, 2-го – 39,1 ч, 3-го – 55,8 ч, 4-го – 134,1 ч. Полученные данные совпадают с результатами других исследований, в которых подчеркивается значимость отделений реанимации кардиохирургичских стационаров в формировании внутрибольничной заболеваемости ГСИ [4, 5], в том числе вентилятор-ассоциированной пневмонией [9, 10].
Заключение
Показатель заболеваемости типичными формами ГСИ после кардиохирургических операций на открытом сердце у детей в связи с ВПС составил 90,5 на 1000 операций, донозологическими формами – 150,8 на 1000 операций. Возникновение внутрибольничных ГСИ в детском кардиохирургическом стационаре связано главным образом не с самим оперативным вмешательством, а с последующим пребыванием в отделении реанимации, длительность которого зависит от вида операции.


