Эпидемическая ситуация в мире по заболеваемости острыми кишечными инфекциями (ОКИ) остается на стабильно неблагоприятной. Так, по данным Роспотребнадзора [1], в Российской Федерации в первом полугодии 2015 г. показатель заболеваемости ОКИ, вызванными установленными бактериальными и вирусными возбудителями, а также пищевыми токсикоинфекциями установленной этиологии, у взрослых составил 98,3 на 100 тыс. населения, у детей – 511,8; для ОКИ неустановленной этиологии – 170,0 и 556,6 соответственно [1].
В педиатрической практике ведущим этиологическим фактором ОКИ являются ротавирусы [2–5]. Типичная клиническая картина ротавирусной инфекции включает наличие лихорадки, рвоты, жидкого водянистого стула и характеризуется развитием острого инфекционного энтерита, гастроэнтерита [4–7].
Однако у некоторых пациентов с ротавирусной инфекцией развивается поражение толстого кишечника, проявляющееся характерными болями в животе, преимущественно в левой подвздошной области, выраженными симптомами интоксикации и изменением характера стула: наличием патологических примесей (слизь, «зелень», гной, кровь) и увеличением числа лейкоцитов в копрофильтратах более 10 в поле зрения.
В литературе такие случаи описаны как в нашей стране, так и за рубежом [2, 4, 7–10]. При этом вопрос патогенеза поражения толстого кишечника при ротавирусной инфекции носит дискутабельный характер. Часть авторов отрицают возможность развития колита при ротавирусной инфекции, некоторые относят данные ситуации к диагностическим ошибкам [11] или недостаточной этиологической расшифровке сочетанных форм вирусно-бактериальных ОКИ [10].
Цель настоящего исследования – анализ возможных патогенетических механизмов развития поражения толстого кишечника при ротавирусной инфекции у детей.
Материалы и методы
Под наблюдением находились 460 детей, больных подтвержденной моноэтиологичной ротавирусной инфекцией. В ходе исследования у 12 (2,6 ± 0,7%) детей был зарегистрирован острый инфекционный гастроэнтероколит (ОИГЭК), при этом у 1 (0,2 ± 0,2%) ребенка он сопровождался гемоколитом.
Ежедневно оценивали клинические данные всех пациентов (общее состояние; состояние сердечно-сосудистой системы, ЖКТ, кожных покровов и других органов и систем; динамику симптомов основного заболевания) и проводили клинико-лабораторное обследование (клинический анализ крови; биохимический анализ крови, включающий определение содержания общего белка сыворотки крови, альбумина, лактата, мочевины, мочевой кислоты; анализы мочи и кала). Для установления этиологии ОКИ всем пациентам проводили комплекс лабораторных тестов, включающий бактериологическое исследование кала, обнаружение антигенов ротавируса в фекалиях методом ИФА, а так же ПЦР-диагностику.

Учитывая, что поражение толстого кишечника не является характерной особенностью ротавирусной инфекции, отдельно был проведен анализ возможных причин развития этого синдрома. В него были включены только пациенты, которым проводилось комплексное исследование с использованием микробиологических и серологических методов, ИФА, ПЦР-диагностики, позволявшее установить основных возбудителей ОКИ как вирусной, так и бактериальной этиологии. У всех пациентов (как с ОИГЭК, так и без поражения толстого кишечника) других возбудителей ОКИ выявлено не было.
Среди пациентов выделили 2 группы: в основную вошли 12 детей с ротавирусной инфекцией, проявившейся ОИГЭК/гемоколитом, в группу сравнения – 105 детей с острым инфекционным энтеритом и гастроэнтеритом (ОИЭ/ОИГЭ).
Интегральный анализ клинических данных осуществляли путем расчета интегрального индекса клинических симптомов [12].
Все пациенты получали одинаковую комплексную терапию: этиотропную (энтеросорбенты, противовирусные препараты), патогенетическую (регидратация, пробиотики) и симптоматическую (терапия лихорадочных реакций, ферментотерапия по показиниям и др.), согласно разработанным ранее рекомендациям [13, 14].
Статистическую обработку полученных данных проводили с помощью методов вариационной статистики с использованием лицензионных программ Microsoft Excel. Статистический анализ включал описательный анализ количественных и порядковых данных с расчетом среднего арифметического (M), стандартного отклонения (SD), средней ошибки (m) для всех групп пациентов. Качественные переменные оценивали путем расчета значений выборочной доли (W), ее стандартной ошибки (SE).
 Сравнение достоверности различий количественных и порядковых переменных между группами проводили после проверки допущений для применения параметрического многофакторного одномерного дисперсионного анализа с последующим расчетом достигнутых уровней значимости по t-критериям для связанных и несвязанных выборок или непараметрическими критериями. Различия считались достоверными при р < 0,05, высоко достоверными – при p < 0,01 и < 0,001, недостоверными – при р > 0,05. Сравнительный анализ качественных переменных проводили с помощью двустороннего точного критерия Фишера для частот менее 5.
Сравнение достоверности различий количественных и порядковых переменных между группами проводили после проверки допущений для применения параметрического многофакторного одномерного дисперсионного анализа с последующим расчетом достигнутых уровней значимости по t-критериям для связанных и несвязанных выборок или непараметрическими критериями. Различия считались достоверными при р < 0,05, высоко достоверными – при p < 0,01 и < 0,001, недостоверными – при р > 0,05. Сравнительный анализ качественных переменных проводили с помощью двустороннего точного критерия Фишера для частот менее 5.
Для количественного выражения диагностической точности ROC-кривых рассчитывали площадь под кривой (AUC). AUC < 0,5 расценивалась как не имеющая значимости для данной группы. Расчет ошибки и доверительного интервала AUC осуществляли с помощью U-критерия [15].
Результаты и обсуждение
Достоверных различий по гендерному признаку между пациентами обеих групп выявлено не было.
В основной группе средний возраст составил 29 ± 1 мес. что было достоверно больше, чем в группе сравнения – 20 ± 1 мес. (р < 0,01).
Как показал анализ возрастной структуры, в основной группе было больше пациентов старше 3 лет (33,3 ± 8,6%), чем в группе сравнения (13,3 ± 3,3%). Детей в возрасте до 1 года в основной группе не было, а в группе сравнения они составляли 38,1 ± 4,4% (р < 0,01).
Сезонная заболеваемость в обеих группах была характерной для ротавирусной инфекции: максимальное число заболевших регистрировали в зимнее-весенний период.
Анализ анамнестических данных показал, что течение беременности и родов, антропометрические характеристики детей при рождении были сопоставимы в обеих группах.
Сроки отказа от грудного вскармливания в сравниваемых группах различались. В основной группе отказ от грудного вскармливания приходился на второй год жизни у 50,0 ± 9,1% пациентов, в группе сравнения – на период от 1 до 4 мес. (35,2 ± 4,7%). При этом в группе сравнения было достоверно больше детей, находившихся на искусственном вскармливании с рождения (11,4 ± 3,1%), а также получавших грудное молоко более 24 мес. (3,8 ± 1,9%).
Оценка преморобидного фона по наличию аллергических заболеваний, заболеваний крови, ЦНС, ЖКТ в сравниваемых группах достоверных различий не выявила.
Среднее число ОРЗ в основной группе составило 2,5 ± 0,1 раза в год, в группе сравнения – 1,8 ± 0,1 раза в год (р < 0,01). Однако достоверных различий по доле пациентов с частыми респираторными инфекциями между группами не выявлено.
Детальное рассмотрение каждого случая в основной группе показало, что у 11 (91,7 ± 5%) пациентов поступлению в стационар предшествовало лечение в домашних и/или госпитальных условиях по поводу инфекций верхних дыхательных путей, при этом все пациенты этой группы до поступления в стационар получали терапевтическую помощь по поводу ОКИ. В то время как в группе сравнения 42,9 ± 4,8% детей на догоспитальном этапе лечения не получали (р < 0,01). Поэтому был проанализирован характер терапии, предшествующей развитию ОКИ (см. рисунок).
Как показано на рисунке, на догоспитальном этапе детям проводили сорбционную терапию, симптоматическую терапию лихорадочных реакций, коррекцию обезвоживания, назначали пробиотики, иммунотропные средства. Достоверных различий в характере проведенного лечения между группами выявлено не было.
Обращает на себя внимание тот факт, что у пациентов основной группы достоверно чаще (более чем в 5 раз) на догоспитальном этапе применяли антибактериальные средства.
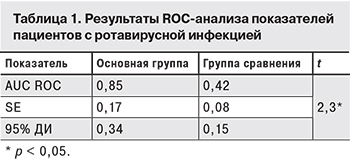
Для установления взаимосвязи догоспитальной антибактериальной терапии и течения ротавирусной инфекции с поражением толстого кишечника были построены соответствующие ROC-кривые, отражающие зависимость количества верно классифицированных положительных примеров (антибиотик; поражение толстого кишечника) от количества неверно классифицированных отрицательных примеров (без антибиотика; поражение толстого кишечника).
Количественная оценка AUC ROC-кривой у пациентов основной группы составляет 0,85. Это говорит о том, что наличие в анамнезе антибактериальной терапии является высокоспецифичным для развития колита при ротавирусной инфекции (табл. 1).
Для установления прогностической значимости каждого из анамнестических факторов, показавших статистически значимые различия в сравниваемых группах, был проведен расчет показателей риска, чувствительности и специфичности (табл. 2).
Установлено, что антибактериальная терапия, предшествующая заболеванию ОКИ, является самым значимым фактором риска развития поражения толстого кишечника. Она в 16,7 раз увеличивает частоту встречаемости ОИГЭК при ротавирусной инфекции. Соответственно у пациентов, получавших такую терапию, шансы развития поражения толстого кишечника в 25,9 раза выше, чем в группе сравнения. Данный фактор характеризуется высокой специфичностью (0,84) и чувствительностью (0,83) в отношении причинно-следственной связи с развитием поражения толстого кишечника.

Связи между приемом пробиотиков и риском развития ОИГЭК выявить не удалось (ОШ, равное 1, означает отсутствие эффекта от действия фактора).
Возраст старше 3 лет является фактором, в 1,64 раза увеличивающим частоту встречаемости ОИГЭК при ротавирусной инфекции. У таких пациентов риск развития поражения толстого кишечника в 3,25 раза выше, чем в группе сравнения.
Позднее поступление и частые респираторные инфекции в анамнезе увеличивают частоту встречаемости ОИГЭК при ротавирусной инфекции в 5,15 и 2,40 раза соответственно. Это увеличивает шансы развития поражения толстого кишечника у таких больных соответственно в 6,77 и 2,8 раза по сравнению с группой сравнения.
Фактор сезонности для пациентов основной группы характеризуется низкими специфичностью и чувствительностью в отношении причинно-следственной связи с развитием поражения толстого кишечника, что позволяет не рассматривать его как значимый для риска развития такого поражения при ротавирусной инфекции.
У 9 из 10 пациентов показанием к назначению антибактериальной терапии были острые респираторные инфекции, у 1 – острый бронхит. При этом терапию начинали за 4–5 суток до появления симптомов ОКИ (диареи). Спектр антибактериальных средств включал амоксициллин с клавулановой кислотой (6 пациентов), азитромицин (3 пациента). У 1 ребенка первым антибиотиком был амоксициллин с клавулановой кислотой, при появлении жидкого стула был назначен нифуроксазид.
Все пациенты основной группы до развития симптомов ОКИ находились под наблюдением врача: 3 – в условиях стационара, 9 – поликлиники. В этой группе у 5 (41,7 ± 9,0%) детей в анамнезе был отмечен контакт с больными ОКИ, в группе сравнения таких детей было 25 (23,8 ± 4,2%; 0,1 > р > 0,05), что можно расценивать как ротавирусную инфекцию, носящую характер инфекции, связанной с оказанием медицинской помощи.
Была рассмотрены особенности клинических проявлений ротавирусной инфекции в обеих группах.
В группе сравнения чаще, чем в основной группе встречались легкие формы инфекции.
Начало заболевания у большинства пациентов было острым. Однако у больных основной группы в 16,6% случаев (р < 0,05) оно было постепенным. Рвота как первый симптом заболевания в обеих группах регистрировалась с сопоставимой частотой, а характер диареи был различен: в основной группе достоверно чаще (в 83,3 ± 6,8% случаев) заболевание дебютировало с диареи колитического характера, а в группе сравнения – с водянистого жидкого стула (100%).
Продолжительность основных симптомов ОКИ в группах достоверно не отличалась.
В основной группе отмечены больший объем поражения ЖКТ, затрагивающий все отделы; большая выраженность лихорадочной реакции, интоксикационного синдрома (бледность кожных покровов, снижение аппетита, вялость, тошнота), болей в животе, которые локализуются преимущественно в мезогастрии и левой подвздошной области; беспокойный сон, гепатомегалия, большая частота рвоты и диареи. Для детей из группы сравнения характерными были более выраженные проявления обезвоживания (сухость кожных покровов, эксикоз 2-й степени, более выраженная жажда) и изменения эмоционального статуса.
Средний оценочный балл и ИИКС были достоверно выше у пациентов основной группы: соответственно 2,04 ± 0,11 и 1,59 ± 0,08 (р < 0,01) и 49,9 ± 3,0 и 38,9 ± 2,6 (р < 0,05).
Таким образом, проведенный анализ показал, что ключевым в патогенезе колита при ротавирусной инфекции является развитие заболевания на фоне антибиотикоассоциированной диареи (четкая связь начала диареи с приемом антибактериальных препаратов, постепенное начало заболевания с поражения толстого кишечника, меньшая выраженность симптомов обезвоживания, выраженные диарея, болевой синдром, в том числе в проекции толстого кишечника, интоксикационный синдром).


