Новая коронавирусная инфекция, протекающая в ряде случаев с тяжелым поражением легких, септическими осложнениями, развитием фиброза легких, стала новой проблемой для больных ВИЧ-инфекцией. Научные силы, усилия врачей брошены на изучение патогенеза, клинического течения и подходов к терапии COVID-19. Вместе с тем, несмотря на несомненные успехи все большего охвата антиретровирусной терапией (АРТ), в настоящее время в России для ВИЧ- инфицированных лиц остается крайне серьезной проблемой тяжелое поражение дыхательной системы иной, более классической, в том числе вирусной, этиологии, учитывая, что легочная патология является одной из основных причин госпитализации больных ВИЧ-инфекцией и наиболее частой причиной их смерти [1–3]. Также актуальны вопросы течения коронавирусной инфекции на фоне поражения легких иной природы у больных с иммунодефицитом, что требует не только быстрого начала лечения новой инфекции, но и своевременной этиологической расшифровки, максимально быстрого начала обоснованной этиотропной терапии другой сопутствующей легочной патологии.
В когорте ВИЧ-инфицированных больных цитомегаловирусная инфекция (ЦМВИ) – одно из наиболее распространенных и тяжелых вторичных заболеваний, в большинстве случаев протекающее с поражением легких [4, 5]. Патогенетические механизмы поражения легких сходны с патологическим процессом при COVID-19. Нередко клинические проявления и рентгенологическая картина могут совпадать, затрудняя дифференциальную диагностику. Интенсивная и длительная гормональная терапия и применение ингибиторов ИЛ-6 (в частности, тоцилизумаба) в схемах лечения новой коронавирусной инфекции, тем более на фоне существующего иммунодефицита у больных ВИЧ-инфекцией, могут провоцировать активную репликацию ЦМВ и развитие ЦМВ-пневмонии.
Диагноз манифестной ЦМВИ требует обязательного лабораторного подтверждения. Серологические маркеры ЦМВИ (количество антител класса IgG, наличие IgM в крови, авидность IgG) имеют низкое диагностическое значение у больных ВИЧ-инфекцией [6]. В практическом здравоохранении используют молекулярные методы диагностики, дающие возможность качественного и количественного определения ДНК ЦМВ в биологических материалах. При этом четкое врачебное представление о диагностическом значении (диагностических чувствительности и специфичности) наличия ДНК ЦМВ в том или ином биологическом материале отсутствует, клиническая роль различных концентраций ДНК ЦМВ в мокроте, БАЛЖ, биоптатах бронхов, плевральной жидкости для подтверждения ЦМВ-этиологии легочной патологии в настоящее время требует дополнительных разъяснений.
Цель работы заключалась в описании патогенетических, клинических и рентгенологических особенностей, определении диагностических подходов при пневмонии ЦМВ-этиологии у больных ВИЧ-инфекцией.
Материалы и методы
Проведены клиническое наблюдение и анализ историй болезни 5485 больных ВИЧ-инфекцией, проходивших стационарное лечение в ИКБ № 2 Департамента здравоохранения города Москвы. 87% больных были в возрасте 25–45 лет. Субклиническую стадию заболевания 3 имели 554 (10,1%) пациентов, стадии вторичных заболеваний в фазе прогрессирования: 4А – 673 (12,2%), 4Б – 925 (16,9%), 4Б (СПИД) – 448 (8,2%), 4В (СПИД) – 2885 (52,6%). По количеству РНК ВИЧ в плазме крови согласно выбранным группам пациенты (п = 4457) распределились следующим образом: < 1000 копий/ мл – 601 (13,5%) чел., 1000–10 000 копий/ мл – 401 (9,2%), 10 001–100 000 копий/ мл – 962 (21,6%), 100 001–1 000 000 копий/мл – 1823 (40,9%), > 1 000 000 копий/мл – 661 (14,8%). Абсолютное количество CD4+-лимфоцитов в крови у 4646 больных составило: > 500 клеток/мкл – у 597 (12,9%) чел., 500–350 клеток/мкл – у 473 (10,2%), 349–200 клеток/мкл – у 712 (15,3%), 199–100 клеток/мкл – у 842 (18,1%), 99–50 клеток/мкл – у 622 (13,4%), < 50 клеток/ мкл – у 1400 (30,1%).
АРТ получали лишь 17% пациентов. Выписаны или переведены в другой стационар 4892 чел. (89,2%), умерли 593 чел. (10,8%).
Величину вирусной нагрузки (ВН) определяли с помощью тест-систем с чувствительностью 40 копий/ мл; показатели системы иммунитета определяли методом проточной цитофлюорометрии с использованием моноклональных антител. Для диагностики вторичных заболеваний, протекающих с поражением легких, помимо клинического осмотра, стандартных лабораторных и инструментальных исследований (рентгенографии и КТ органов грудной клетки), осуществляли бронхоскопию, плевральную пункцию, биопсию периферических лимфоузлов, используя образцы БАЛЖ, биоптатов бронхов, плевральной жидкости, мокроты, биоптатов лимфоузлов и крови (клеток крови и плазмы) на наличие и определение количества ДНК возбудителей вторичных заболеваний, в том числе ДНК ЦМВ (ПЦР-тест-системы производства ФБУН «Центральный НИИ эпидемиологии» Роспотребнадзора) и тест-системы для определения ДНК ЦМВ в плазме крови (Roche Molecular Systems, Inc., США). Секционные исследования осуществляли в патологоанатомическом отделении ИКБ № 2 Департамента здравоохранения города Москвы.
Статистическую обработку результатов выполняли с помощью программ Statistica v. 10.0 и SPSS v. 20, а также языка программирования R. Для проверки исследуемых признаков на нормальность использовали критерий Колмогорова–Смирнова в связи с большим объемом выборки. При отсутствии нормальной распределенности признака вычисляли медиану (Ме), интерквартильный размах (25–75 процентили), а также минимальное и максимальное значения. Для проверки гипотезы об однородности распределений признака в 2 независимых группах использовали непараметрический критерий Манна–Уитни. Для изучения взаимосвязей между основными вирусологическими и иммунологическими показателями, определяющими состояние больного ВИЧ-инфекцией, и количеством копий ДНК ЦМВ в исследуемых биоматериалах использовали анализ таблиц сопряженности. Для составления таблиц больных разделяли на клинически обоснованные группы по каждому показателю.
Распределение пациентов на группы в зависимости от количества копий ДНК ЦМВ в крови и респираторных биоматериалах проводили в соответствии с установленными пороговыми значениями: 0, 1000, 10 000 и 100 000 копий/мл. Таким образом, непрерывные переменные, соответствующие исходным показателям, были преобразованы в дискретные, где каждому значению новой переменной соответствовал определенный интервал значений исходной непрерывной переменной. Затем проверяли гипотезы об отсутствии зависимости между признаками в таблицах сопряженности с помощью критерия χ2 Пирсона. Отказ от анализа показателей без группировки связан с тем, что распределение большинства исследуемых показателей (количество копий РНК ВИЧ в крови, копий ДНК ЦМВ в биоматериалах) имело тяжелый «правый хвост» (значения справа от Ме были растянуты на интервал, значительно превышающий величину интервала, на котором были сконцентрированы значения слева от МЕ) и характеризовалось большим количеством высоких выбросов. Кроме того, у значительной части больных ДНК ЦМВ в материале не была обнаружена, в этом случае признаку присваивали значение «0». Интерес представляли не только наличие статистически значимых связей между сгруппированными показателями, но и особенности распределения пациентов по ячейкам таблиц сопряженности. При описании результатов применения статистических критериев указывали объем выборки, на которой результат был получен. Поиск ассоциаций количества копий ДНК ЦМВ в биоматериалах и наличия ЦМВ-пневмонии проводили с помощью ROC-анализа. Для каждого биоматериала были найдены отрезные точки концентраций ДНК ЦМВ, для которых значения чувствительности и специфичности совпадали. Проанализировано изменение чувствительности и специфичности в зависимости от концентрации ДНК ЦМВ в биоматериале, что позволило выявить ряд дополнительных клинически значимых отрезных точек. Уровень значимости для проверяемых статистических гипотез принимали равным 0,05.
Результаты и обсуждение
Спектр и частота вторичных заболеваний у 3333 пациентов на стадиях 4Б (СПИД) и 4В (СПИД) представлены на рис. 1. В ряде случаев больные на стадии СПИДа имели 2 и более вторичных заболевания, соответственно число заболеваний (3379) превышало число больных на стадии СПИДа (3333). Манифестную ЦМВИ имели 453 больных ВИЧ-инфекцией (13,6% от числа лиц на стадии СПИДа).
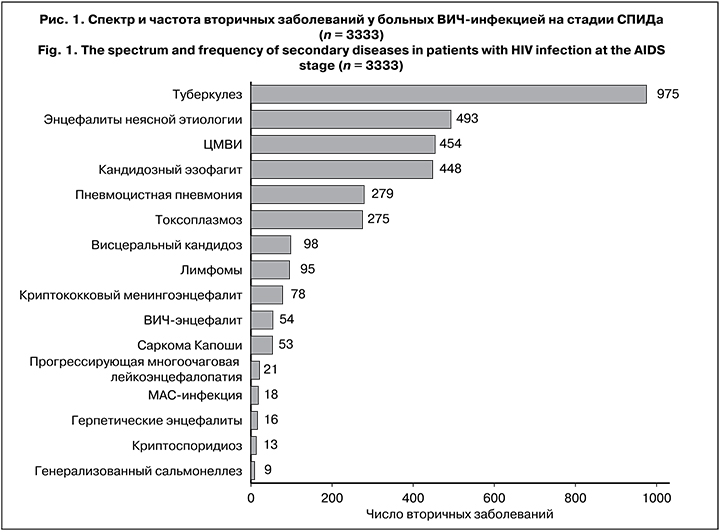
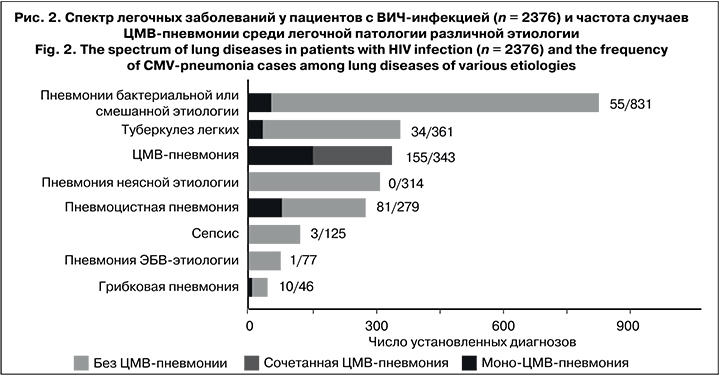
У больных ВИЧ-инфекцией выявлен широкий спектр легочных патологий, в ряде случаев была отмечена полиэтиологичность поражения органов дыхания. Всего выявлено 2376 случаев заболеваний легких. Поражение легких ЦМВ-этиологии диагностировано у 343 пациентов, что составило 75,6% от общего числа случаев клинически выраженной ЦМВИ, 10,3% от числа больных на стадии СПИДа (3333), 14,4% от общего числа легочных заболеваний (рис. 2). Ме возраста больных ЦМВ-пневмонией составила 35 (32–43) лет. Среди больных было 233 (68%) мужчины и 110 (32%) женщин.
Для ЦМВ-заболевания у больных ВИЧ-инфекцией было характерно появление симптомов-предвестников в виде быстрой утомляемости, слабости, потери аппетита, выраженного снижения массы тела, длительной волнообразной лихорадки неправильного типа с подъемами температуры тела выше 38,5 °С за несколько недель до развития органной патологии, одним из первых проявлений которой были признаки поражения бронхолегочной системы. К этим симптомам присоединялись постепенно усиливающийся кашель, сухой или со скудной мокротой; рентгенологические изменения ограничивались незначительным усилением легочного рисунка, умеренным снижением прозрачности легочных полей. В дальнейшем симптомы интоксикации становились выраженными, пики повышения температуры тела достигали 39–40 оС, отмечались сильная слабость, анорексия, умеренная потливость. Отличительным клиническим симптомом ЦМВ-пневмонии был сильный приступообразный сухой или малопродуктивный коклюшеподобный кашель. Один из ранних признаков болезни – одышка инспираторного или смешанного характера, но умеренно выраженная, в отличие от пневмоцистной пневмонии. Аускультативная картина оставалась «невыразительной»: везикулярное или жесткое дыхание с ослаблением в нижних отделах, рассеянные крепитирующие хрипы в средних и нижних отделах легких. При спирографии, помимо снижения жизненной емкости и общего объема легких, отмечалась гипервентиляция (увеличение минутного объема легких) без признаков нарушения внутрибронхиальной проходимости. Имели место признаки гипоксии со снижением парциального давления кислорода в артериальной крови до 75 и менее мм. рт. ст. Гипоксемия, как и при COVID- 19, часто предшествовала клиническим симптомам и рентгенологическим изменениям. Изменения лабораторных показателей включали тромбоцитопению, анемию, лейкопению, лимфоцитоз. У ряда больных ЦМВ-пневмонией отмечали острое течение с быстрым ухудшением состояния, развитием симптомов дыхательной недостаточности, нарастающего респираторного дистресс-синдрома с высокой вероятностью летального исхода.
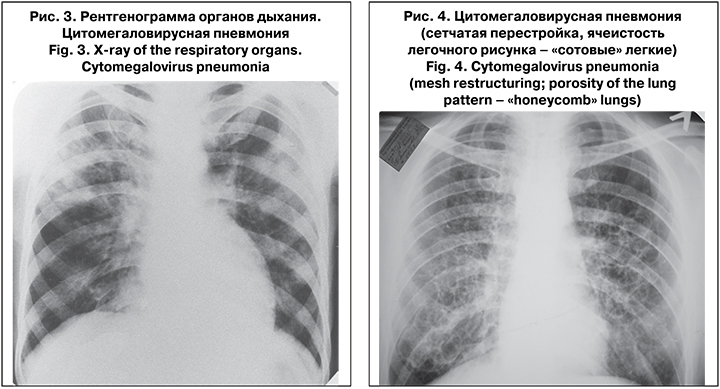
В период разгара болезни на обзорных рентгенограммах грудной клетки определяли деформированный усиленный за счет сосудистого и бронхоальвеолярного компонента легочный рисунок, на фоне которого могли быть двусторонние полиморфные мелкоочаговые и инфильтративные тени, расположенные преимущественно в средних и нижних отделах легких (рис. 3). Также была характерна сетчатая перестройка, ячеистость легочного рисунка («сотовые» легкие) (рис. 4). Наблюдали формирование ограниченного затемнения, плеврального выпота, дисковидных ателектазов, кистозных изменений. На компьютерной томографии определяли изменения легочной ткани по типу «матового стекла», уплотнение легочной ткани, утолщение стенок бронхиол или бронхоэктазы, интерстициальную сетчатость без эмфиземы, наличие очаговых и мелкофокусных изменений. Степень поражения легких у больных ЦМВИ могла варьировать от минимально выраженного интерстициального пневмонита до распространенного фиброзирующего бронхиолита и альвеолита с формированием двустороннего полисегментарного фиброза легких. У нескольких больных ВИЧ-инфекцией наблюдали ЦМВ-поражение легких с формированием обширных участков деструкции и каверн.
У больных манифестной ЦМВИ легочная патология, будучи наиболее частой формой органного поражения (75,5% случаев), могла быть единственным или основным проявлением болезни, но нередко процесс носил полиорганный характер с развитием поражения надпочечников (17,2%), эрозивно-язвенного колита (15,5%), полирадикулопатии или полинейропатии (11%), некротического ретинита (9,7%), эрозивно-язвенного эзофагита (9,7%), энцефаловентрикулита с нейрокогнитивными нарушениями (7,5%), гепатита с выраженным повышением активности ГГТ, ЩФ, патологией других органов (3,3%).
ЦМВ-пневмония определена как единственная причина легочной патологии у 188 (54,8%) больных; при сочетанном поражении легких наиболее часто имели место пневмоцистная пневмония – 81 случай (23,6% среди пациентов с ЦМВИ), бактериальная пневмония – 55 (16%), туберкулез легких – 34 (9,9%).
Умерли 85 больных ЦМВ-пневмонией (25% от общего числа пациентов с данной патологией). При патологоанатомических исследованиях отмечали последовательные этапы ЦМВ-поражения легких: очаговую или распространенную диссеминацию в легочной ткани цитомегалоклеток (ЦМК) – интерстициальную пневмонию – диффузный персистирующий альвеолит – двусторонний полисегментарный фиброз легких (рис. 5, см. на вклейке). В ряде случаев в отдельных сегментах среди фиброза имели место очаги плоскоклеточной метаплазии в сочетании с разной степенью дисплазии бронхиального эпителия, формированием «адематозных» структур и наличием ЦМК. У нескольких больных встречалось сочетанное ЦМВ- и опухолевое поражение легких. Среди атипичных клеток опухолевой ткани присутствовало большое количество ЦМК.
Ранее мы показали наличие связи между величиной ВН и глубиной иммунодефицита со степенью репликативной активности ЦМВ и вероятностью развития ЦМВ-пневмонии [7]. При анализе таблицы сопряженности была установлена статистически значимая связь между данными показателями (критерий χ2 Пирсона; p < 0,0001). Вероятность обнаружения ДНК ЦМВ и наличие средних (> 2,0 lg) или высоких (≥ 3,0 lg в 105 лейкоцитов) концентраций ДНК ЦМВ в клетках крови, высокой (> 10 000 копий/мл) концентрации ДНК вируса в БАЛЖ и биоптатах бронхов были достоверно выше у пациентов с содержанием РНК ВИЧ в крови > 100 000 копий/мл, количеством CD4- лимфоцитов < 50 клеток/мкл.
Как следствие, риск развития ЦМВ-пневмонии увеличивался при повышении ВН и ухудшении показателей иммунного статуса (критерий χ2 Пирсона; р < 0,0001 в обоих случаях). ЦМВ-пневмония была диагностирована: при наличии РНК ВИЧ в крови в количестве < 1000 копий/мл в 3% случаев, от 100 000 до 1 000 000 копий/мл – в 8%, > 1 000 000 копий/мл – в 13%; при количестве CD4-лимфоцитов 500–350 клеток/мкл – у 1% больных, 100–50 клеток/мкл – у 7% и < 50 клеток/мкл – у 16%. Частота ЦМВ-пневмонии была максимальной в группе из 737 больных c уровнем CD8-лимфоцитов < 300 клеток/мкл (98 чел., 13%) по сравнению с пациентами с уровнем CD8-лимфоцитов 300–800 клеток/мкл [126 чел. из 1720 (7%)] и > 800 клеток/ мкл [47 чел. из 1325 (3,5%)]. Следует подчеркнуть, что относительные высокие показатели клеточного звена иммунитета не исключают полностью наличия ЦМВ-пневмонии, что следует иметь в виду при дифференциальной диагностике с коронавирусной пневмонией. Манифестная ЦМВИ имела место у 31 больного ВИЧ-инфекцией (6,8% из всех диагностированных случаев болезни) при количестве CD4-лимфоцитов > 200 клеток/мкл, причем у 10 из них число CD4-клеток превышало 350 в 1 мкл.
Частота ЦМВ-пневмонии при обнаружении/отсутствии ДНК ЦМВ в биоматериалах от больных ВИЧ-инфекцией представлена в табл. 1.
Как видно из таблицы, наличие ДНК ЦМВ в биоматериалах обладает высокой диагностической чувствительностью (при отсутствии ДНК ЦМВ в клетках крови, мокроте, БАЛЖ, биоптатах бронхов ЦМВ-пневмония имела место лишь в единичных случаях), тогда как диагностическая специфичность присутствия ДНК ЦМВ (без определения количества) оказалась низкой (далеко не у всех больных с наличием ДНК ЦМВ в крови или респираторных материалах было диагностировано поражение легких ЦМВ-этиологии).
Количество ДНК ЦМВ в исследуемых биоматериалах находилось в широких пределах. Распределение больных по концентрации ДНК ЦМВ в биоматериалах представлено в табл. 2.
Из 743 исследуемых образцов крови ДНК ЦМВ была обнаружена в 393 (52,8%). ЦМВ-пневмония имела место у 133 (33,8%) пациентов с наличием ДНК ЦМВ в клетках крови и лишь у 8 (2,3%) при отсутствии вируса (350 образцов). Содержание ДНК ЦМВ в клетках крови составляло от 0,5 до 5,6 lg в 105 лейкоцитов [Ме – 1,8 (1,2–2,5) lg в 105 лейкоцитов]. Из 743 пациентов количество ДНК вируса < 1,0 lg в 105 лейкоцитов зафиксировано у 19 (2,6%) чел., 1,0–2,0 lg – у 212 (28%), 2,1–2,9 lg – у 94 (13%), ≥ 3,0 lg – у 68 (9,2%). Наличие ЦМВ-пневмонии у пациентов характеризовалось более высокой концентрацией ДНК ЦМВ в клетках крови (критерий Манна–Уитни; p < 0,0001).
Для определения диагностического значения количественного содержания ДНК ЦМВ в клетках крови при ЦМВ-поражении легких был использован ROC-анализ, в ходе которого выделяли отрезные точки количества копий ДНК вируса и определяли их клиническую чувствительность и специфичность (табл. 3). Для отрезного значения ДНК ЦМВ в клетках крови, равного 3,95 lg копий в 105 лейкоцитов, специфичность (при указанной чувствительности) составила 99% (13%), для значения 2,95 lg копий в 105 лейкоцитов – 95% (41%) соответственно. Для низкой отрезной точки, равной 1,15 lg копий в 105 лейкоцитов, чувствительность (при указанной специфичности) составила 90% (32%); для точки, равной < 1,0 lg копий в 105 лейкоцитов, – 99% (7%) соответственно.
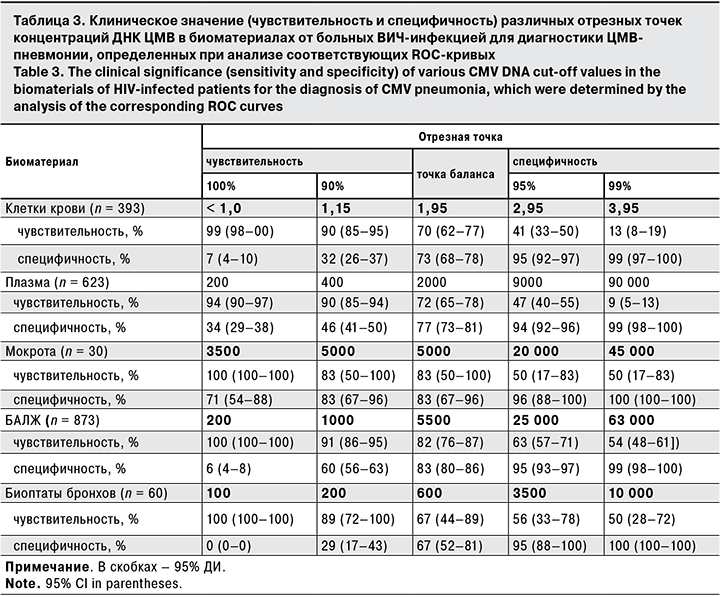
Из 3623 образцов плазмы ДНК ЦМВ обнаружена у 623 (17,2%) больных. ЦМВ-пневмония диагностирована у 175 (28,1%) пациентов с наличием ДНК ЦМВ в плазме и у 49 (1,6%) – при отсутствии вируса в крови (3000 образцов) (см. табл. 1) . Концентрация ДНК ЦМВ в плазме находилась в пределах от 100 до 10 000 000 копий/мл (МЕ – 910 [165–4350] копий/мл) (см. табл. 2). В результате применения ROC-анализа для установления ассоциаций между количеством копий ДНК ЦМВ в плазме крови и наличием ЦМВ-пневмонии выделены: отрезное значение 90 000 копий/мл в плазме крови со специфичностью (при указанной чувствительности) 99% (9%), отрезное значение 9000 копий/мл – со специфичностью (при указанной чувствительности) 94% (47%) соответственно. Для отрезной точки 400 копий/ мл чувствительность (при указанной специфичности) составила 90% (46%), при 200 копий/ мл – 94% (33%) соответственно. Следовательно, содержание ДНК ЦМВ в плазме крови, равное 9000 копий/мл и более, с высокой долей вероятности подтверждает ЦМВ-поражение легких и служит основанием для незамедлительного назначения этиотропного лечения. При количестве ДНК вируса < 400 копий/мл в плазме крови наличие ЦМВ-пневмонии практически исключено.
ДНК ЦМВ в БАЛЖ была обнаружена у 873 (56,8%) из 1536 больных. Среди 873 пациентов с наличием ДНК ЦМВ в БАЛЖ ЦМВ-пневмония диагностирована у 197 (22,6%), при отсутствии ДНК ЦМВ – лишь у 7 (1,1%) из 663 больных. Следовательно, отрицательный результат исследования БАЛЖ на наличие ДНК ЦМВ имел клиническое значение (ЦМВ-пневмония была диагностирована только у 1,1% пациентов), но положительный результат не являлся достаточным для подтверждения ЦМВ-природы поражения легких (в 77,4% случаях присутствия ДНК ЦМВ в лаваже пневмония была вызвана иным возбудителем). Соответственно диагностические надежды были связаны с количественным содержанием ДНК ЦМВ в БАЛЖ, которое оказалось в пределах от 100 до 79 900 700 копий/мл [Ме – 1100 (300–10980) копий/мл]. В результате ROC-анализа ассоциций между количеством ДНК ЦМВ в БАЛЖ и ЦМВ-пневмонией для отрезного значения ДНК ЦМВ, равного 63 000 копий/мл, специфичность (при указанной чувствительности) составила 99% (54%), 25 000 копий/мл – 95% (63%). Для низкой отрезной точки, соответствующей 1000 копий/мл, чувствительность (при указанной специфичности) была равна 91% (60%). Следовательно, содержание ДНК ЦМВ в БАЛЖ ≥ 25 000 копий/мл имеет высокое диагностическое значение при ЦМВ-пневмонии. Содержание ДНК вируса < 1000 копий/мл не характерно для поражения легких ЦМВ-этиологии.
ДНК ЦМВ в биоптатах бронхов выявлена в 60 (24,8%) из 242 образцов. Среди больных с наличием ДНК ЦМВ в биоптатах бронхов у 18 (30%) диагностирована ЦМВ-пневмония; из 182 больных, не имевших ДНК ЦМВ, – лишь у 5 (2,7%). При этом у 70% пациентов с наличием ДНК ЦМВ в биоптатах бронхов ЦМВ-пневмонии не было. Соответственно отсутствие ДНК вируса в биоптатах бронхов практически исключает вероятность ЦМВ-поражения легких (диагностическая чувствительность теста высока), положительный результат предполагает возможность ЦМВ-пневмонии, но не подтверждает этиологический диагноз, так как специфичность теста низкая. Количество ДНК ЦМВ в биоптатах бронхов составило от 100 до 5 203 226 копий в 105 клеток [Ме – 460 (200–2198) копий в 105 клеток]. В ходе ROC-анализа для нахождения ассоциаций количества копий ДНК ЦМВ в биоптатах бронхов и наличия ЦМВ-пневмонии получены следующие результаты: для показателя 10 000 копий в 105 клеток диагностическая специфичность составила 100% (чувствительность – 50%), 3500 копий в 105 клеток – 95 и 56% соответственно. Для значения 200 копий в 105 клеток чувствительность была 89% при специфичности 29%.
ДНК ЦМВ в мокроте выявлена в 30 (66,7%) из 45 образцов. 6 (20%) больным поставлен диагноз «ЦМВ-пневмония». Случаев ЦМВ-пневмонии у больных с отсутствием ДНК ЦМВ в мокроте не было. Концентрация ДНК ЦМВ находилась в широких пределах от 100 до 1 314 600 копий/мл [Ме – 1800 (300–6900) копий/мл]. При ROC-анализе связей между количеством ДНК ЦМВ в мокроте и наличием ЦМВ-пневмонии установлено: диагностическая специфичность концентрации ДНК вируса 45 000 копий/ мл составила 100% (чувствительность – 50%), 20 000 копий/мл – 96 и 50% соответственно. При концентрации вируса 3500 копий/мл чувствительность была 100% при специфичности 71%. Следовательно, при содержании ДНК ЦМВ в мокроте < 3500 копий/ мл связь поражения легких с ЦМВ маловероятна, тогда как концентрация ДНК вируса в мокроте 20 000 и тем более 45 000 копий/мл и выше свидетельствует о ЦМВ-природе легочной патологии.
ДНК ЦМВ в плевральной жидкости обнаружена у 15 (22,4%) из 67 больных в количестве от 100 до 17 900 копий/мл [Ме – 1200 (200–7800) копий/мл]. из них ЦМВ-пневмония имела место у 2 (13,3%), а при отсутствии ДНК ЦМВ – ни у одного из 52 больных. Пациенты с ЦМВ-пневмонией имели более высокие показатели концентрации ДНК вируса в плевральной жидкости (критерий Манна–Уитни; р = 0,03). В связи с малым числом положительных измерений ДНК ЦМВ в указанном биоматериале ROC-анализ не проводили.
Выводы
1. Поражение легких ЦМВ-этиологии – частая патология дыхательной системы у больных ВИЧ-инфекцией на поздних стадиях заболевания.
2. Для ЦМВ-пневмонии характерны ремитирующая лихорадка с подъемами температуры тела до 39–40 оС; приступообразный кашель, сухой или со скудной мокротой; незначительная одышка на фоне существенного снижения массы тела, выраженной слабости, анорексии у части больных в сочетании с ретинитом, язвенным эзофагитом или колитом, нейрокогнитивными нарушениями; гипоксемия; снижение прозрачности легочных полей в виде «матового стекла»; сетчатость структуры легочной ткани; наличие мелкоочаговых и инфильтративных теней в прикорневой зоне и средних и нижних отделах легких на фоне усиления, деформации легочного рисунка на рентгенограмме и КТ органов грудной клетки.
4. Риск развития ЦМВ-пневмонии повышается при увеличении ВН и ухудшении показателей иммунного статуса: ЦМВ-поражение легких было диагностировано статистически значимо чаще у больных с высокой (> 100 000 копий/мл) концентрацией РНК ВИЧ в крови по сравнению с пациентами с более низкой ВН и в группе с низким количеством CD4- (< 50 клеток/мкл) и CD8-лимфоцитов (< 300 клеток/мкл) по сравнению с больными, у которых отклонения показателей клеточного звена иммунитета от нормы были менее выражены.
5. Исследование крови, респираторных биоматериалов на наличие ДНК ЦМВ (качественный анализ) имеет высокую чувствительность (отсутствие ДНК вируса в них практически исключает ЦМВ-природу поражения легких), но низкую специфичность (факт обнаружения ДНК ЦМВ в биобразцах не подтверждает наличия ЦМВ-пневмонии).
6. Концентрация ДНК ЦМВ в биоматериалах имеет широкие пределы от 100 до нескольких миллионов копий в образце. Наличие ЦМВ-пневмонии характеризуется более высокими значениями концентрации ДНК ЦМВ в клетках крови, плазме, биологических образцах из респираторного тракта.
6. Диагностическим значением обладает концентрация ДНК вируса в биоматериале. Выявление ДНК ЦМВ в клетках крови в количестве ≤ 2,95 lg копий в 105 лейкоцитов, плазме крови – 9000 копий/мл, БАЛЖ – 25 000 копий/мл, биоптатах бронхов – 3500 копий в 105 клеток и мокроте – 20 000 копий/мл с 95% вероятностью подтверждает ЦМВ-природу поражения легких, служит основанием для постановки диагноза ЦМВ-пневмонии и проведения курса этиотропной терапии. Выявление ДНК ЦМВ в клетках крови в концентрации < 1,0 lg копий в 105 лейкоцитов, плазме крови – < 400 копий/мл, биологических образцах из респираторного тракта (БАЛЖ, биоптатах бронхов, мокроте) – < 400 копий с 90% вероятностью исключает наличие ЦМВ-пневмонии и требует продолжения диагностического поиска для установления природы легочной патологии.


