Ветряная оспа – острое вирусное заболевание с воздушно-капельным механизмом передачи возбудителя инфекции, вызываемое вирусом ветряной оспы – вирусом герпеса человека типа 3 Varicella Zoster virus (VZV), характеризуется клинически внезапным началом в виде лихорадки, умеренных симптомов интоксикации и появления на коже, слизистых оболочках характерной пятнисто-везикулезной сыпи. Хотя ветряная оспа обычно является традиционной детской инфекцией, вирус VZV при определенных условиях может индуцировать у заболевших развитие пневмонии (вирусной или бактериальной), которая наблюдается у взрослых в 20% случаев, или энцефалита, иногда со стойкими последствиями или смертью. В ряде случаев (примерно у 5% больных) могут развиться осложнения, иногда очень тяжелые. Чаще отмечаются различные осложнения со стороны кожи (нагноения, абсцессы, геморрагические и даже гангренозные формы болезни). В результате наслоения вторичной инфекции может развиться сепсис. К другим осложнениям относятся энцефалит, миокардит, кератит, нефрит, артрит, гепатит, но наблюдаются они редко [1]. Вторичное бактериальное инфицирование пузырьков может оставлять уродующие шрамы или привести к развитию некротирующего фасциита или септицемии. Как и при других заболеваниях, вызываемых вирусами семейства Herpesviridae, наряду с типичным течением ветряной оспы возможны стертые формы, протекающие без лихорадки и других проявлений интоксикации, со скудной экзантемой. При реактивации вируса возникает опоясывающий лишай (Herpes zoster).
У взрослых ветряная оспа протекает тяжелее. Типичным является среднетяжелое течение, характеризующееся интоксикацией, обилием высыпаний, ранней пустулизацией [2]. Тяжелые формы болезни – буллезная, геморрагическая и гангренозная. Буллезная форма развивается у взрослых с тяжелыми сопутствующими заболеваниями. На коже образуются крупные дряблые пузыри, затем вяло заживающие язвы. Геморрагическая форма развивается у больных с проявлениями геморрагического диатеза. Отличается появлением везикул с кровянистым содержимым, кровоизлияний на коже, носовых кровотечений, гематурии. Гангренозная форма развивается у ослабленных больных, может протекать с быстрым увеличением везикул в размерах и геморрагической трансформацией их содержимого, а после подсыхания везикул – с образованием корок черного цвета с воспаленым ободком [3].
Ветряной оспой обычно болеют дети младше 10 лет, пик приходится на возраст от 2 до 6 лет. Наиболее часто заболевание отмечают среди детей, посещающих детские дошкольные учреждения и первые классы школ (организованные коллективы). Принято считать, что к 15 годам инфицируется до 90% детей. Хотя взрослых ветряная оспа поражает лишь в 2% случаев, на их долю приходится 25–50% летальных исходов при этой болезни. По данным Red Book, в США у детей летальность ниже (1:100 000 инфицированных в возрасте 5–9 лет), чем у взрослых (1:5000) [4].
В России ежегодно ветряной оспой болеют от 500 000 до 800 000 детей. Более чем у 10 000 из них развиваются осложнения (тяжелые инфекции кожи, суставов и мягких тканей, энцефалиты, пневмонии), около 50 случаев заболеваний заканчиваются летальным исходом. Учитывая уровень заболеваемости ветряной оспой, экономический ущерб от инфекции в Российской Федерации, по различным подсчетам, составляет более 5,8 млрд руб. ежегодно. Стоимость одного случая заболевания ветряной оспой с учетом ущерба от временной нетрудоспособности, затрат на амбулаторную помощь и госпитализацию в зависимости от региона может достигать 20 тыс. руб. Ветряная оспа является второй инфекционной патологией (после кишечных инфекций неустановленной этиологии) по уровню наносимого экономического ущерба [5].
По расчетам немецких специалистов, общие ежегодные расходы, связанные с ветряной оспой, составляют для общества 187,5 млн евро, из них 82% представлены непрямыми расходами. Для сравнения: во Франции средние расходы на 1 случай ветряной оспы – 144,50 евро (до 18 лет) и 1043,40 евро (старше 18 лет). В Испании средние расходы на случай госпитализации по поводу ветряной оспы составляют 3859,22 евро во всех возрастных группах [6].
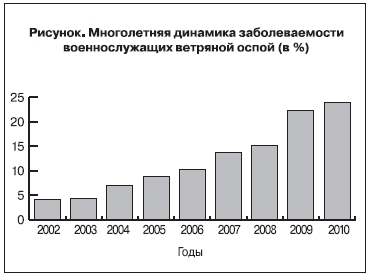
Достаточно серьезная эпидемическая ситуация по ветряной оспе складывается в Вооруженных Силах Российской Федерации. Уровень заболеваемости ветряной оспой военнослужащих, проходящих военную службу по призыву, растет [7]. Так, в 2010 г. она увеличилась почти в 6 раз по сравнению с 2002 г. (4,2‰) и составила 23,9‰ (см. рисунок). Удельный вес ветряной оспы в структуре общей инфекционной заболеваемости военнослужащих в 2010 г. составил 12,4%.
В январе 2009 г. в Вооруженных Силах был зарегистрирован случай заболевания военнослужащего срочной службы ветряной оспой с летальным исходом.
Наиболее высокие показатели заболеваемости были зарегистрированы в учебных воинских частях, что связано с особыми условиями реализации воздушно-капельного механизма передачи вируса в условиях быстро формирующегося коллектива военнослужащих и их скученного размещения. По нашим наблюдениям, средняя пораженность личного состава в очагах ветряной оспы составляла 12–15%. Доля лиц из числа молодого пополнения в структуре заболевших составляла 93%. Анализ осложнений заболеваний ветряной оспы показал, что частота присоединения инфекционной и (или) соматической патологии наблюдалась в 5–7% случаев. В структуре вторичных осложнений наиболее часто встречались бактериальное инфицирование элементов сыпи (80%), пневмония (11,1%) и отит (8,9%).
В годовой динамике заболеваемости преобладает сезонная составляющая. Сезонный подъем заболеваемости связан с прибытием молодого пополнения, ослаблением иммунного статуса военнослужащих, заносом в войска возбудителя инфекции. Кроме того, одной из немаловажных причин являются дефекты в работе медицинской службы, связанные с практикуемым в войсках амбулаторным лечением больных «детскими» инфекциями, и отказ госпиталей в стационарном лечении военнослужащих с легкими формами ветряной оспы по причине перегруженности инфекционных отделений в период сезонного подъема заболеваемости острыми респираторными инфекциями и внебольничными пневмониями.
Перенесенная ветряная оспа не защищает ни от хронической инфекции, ни от последующей реактивации вируса в зрелом возрасте в виде опоясывающего герпеса, что в значительной степени ухудшает качество жизни пациентов. На сегодняшний день единственным эффективным средством профилактики ветряной оспы (и в дальнейшем опоясывающего лишая) является специфическая профилактика данного инфекционного заболевания.
Массовая иммунизация против ветряной оспы вакцинами, производимыми в Бельгии и Франции, проводится в мире (в США, Канаде, Японии, Австралии, Южной Корее, Тайване) с 1995 г. Она показала высокую иммунологическую и эпидемиологическую эффективность этих препаратов. В Германии всеобщая вакцинация против ветряной оспы была внедрена в 2004 г. после того, как экономическая эффективность вакцинации была тщательно проанализирована с использованием экономической модели. В США вакцинация против ветряной оспы является частью Национального календаря иммунизации с 1995 г.
В Российской Федерации в настоящее время зарегистрированы и разрешены к применению 2 вакцины для профилактики ветряной оспы (живые, содержащие аттенуированный штамм Oka): «Варилрикс» бельгийского производства (зарегистрирована в 2008 г.) и «Окавакс» производства Исследовательского фонда по инфекционным заболеваниям университета Осака (БИКЕН, Япония), которая зарегистрирована в 2010 г.
Данные вакцины предназначены как для плановой, так и для экстренной (постэкспозиционной) профилактики контактных лиц в эпидемических очагах.
Плановую профилактику ветряной оспы проводят в первую очередь лицам, отнесенным к группам высокого риска, не болевшим ветряной оспой и не привитым ранее. К группам высокого риска относят лиц с онкогематологической патологией и подлежащих трансплантации органов. Кроме того, ведущие специалисты в области вакцинологии стран-партнеров (Российской Федерации, Украины, Белоруссии и Казахстана) рекомендуют проведение плановой вакцинации медицинских работников (акушеров-гинекологов, онкологов, гематологов, инфекционистов), сотрудников общеобразовательных учреждений и призывников срочной службы, не имеющих в анамнезе указаний на перенесенную ветряную оспу [8].
Схема плановой профилактики ветряной оспы с использованием препарата «Варилрикс» состоит из 1 дозы вакцины (0,5 мл) двукратно. Рекомендованный минимальный интервал между прививками должен составлять 6 недель.
Вакцину «Окавакс» рекомендуется применять однократно для всех контингентов.
В качестве средства экстренной профилактики вакцинацию «Окаваксом» рекомендовано проводить однократно 1 дозой вакцины предпочтительно в течение первых 72 ч после контакта с источником инфекции. Для вакцины «Варилрикс» возможно проведение вакцинации в течение первых 96 ч. Введение препаратов осуществлют подкожно одновременно с инактивированными вакцинами Национального календаря профилактических прививок по эпидемическим показаниям Российской Федерации, за исключением антирабической вакцины [9]. При вакцинации против ветряной оспы и применении других живых вакцин интервал между введениями должен составлять не менее 1 мес.
Изучение иммунологической и эпидемиологической эффективности вакцины «Варилрикс» в целях экстренной (постэкспозиционной) профилактики проведено в одной из воинских частей Московского региона. Экстренную специфическую профилактику ветряной оспы проводили военнослужащим по призыву в очаге групповой заболеваемости ветряной оспой. Вакцинацию осуществляли военнослужащим наименее пораженных подразделений (230 человек) на 4-е сутки с момента регистрации 1-го случая. Препарат вводили однократно в дозе 0,5 мл подкожно в дельтовидную мышцу плеча лицам, не имеющим на момент проведения вакцинации острых респираторных заболеваний и субъективных жалоб на ухудшение состояния здоровья.
В течение 3 дней военнослужащие, привитые вакциной «Варилрикс», находились под усиленным медицинским наблюдением. На основании полученных результатов наблюдения за общими и местными реакциями у привитых была дана оценка реактогенности вакцины «Варилрикс». Необычных реакций или поствакцинальных осложнений у привитых не наблюдалось, жалоб на нарушения общего характера не поступало. При наличии местных реакций регистрировали размер инфильтрата, гиперемии и болезненности кожи в месте введения препарата. Наличие гиперемии от 1,5 до 2,5 см служило показателем слабой местной реакции и наблюдалось в 2,6% случаев.
С целью исследования напряженности иммунитета к ветряной оспе у военнослужащих по призыву непосредственно перед вакцинацией провели отбор проб крови. Исследование сывороток крови, проведенное с использованием тест-систем Varicella-Zoster IgG производства «NovaTec» (Германия) методом иммуноферментного анализа, показало, что удельный вес военнослужащих с наличием вирусоспецифических к ветряной оспе антител составил 84,3%. Контроль иммунологической эффективности вакцинации, проведенный через 6 нед, позволил установить, что удельный вес лиц, имеющих специфический иммунитет, в группе вакцинированных вырос до 94,4% (табл. 1).
Для определения эпидемиологической эффективности препарата была сформирована группа контроля (226 человек) из числа военнослужащих по призыву других подразделений. Критериями эффективности вакцинации являлись регистрация фактов заболевания ветряной оспой и сроки возникновения их в исследуемых группах. В период наблюдения (с момента вакцинации до регистрации последнего случая заболевания) среди военнослужащих по призыву обеих групп был выявлен 21 случай заболевания. Заболеваемость ветряной оспой среди привитых была в 2,5 раза ниже, чем в группе контроля, и составила 26,1‰. Показатель защищенности составил 60,7% (табл. 2). Последние случаи заболевания среди привитых и непривитых военнослужащих были зарегистрированы соответственно на 4-й и 25-й дни после вакцинации.
На втором этапе проведено изучение профилактической эффективности применения вакцины «Варилрикс» при иммунизации военнослужащих по призыву из числа молодого пополнения в течение первых суток после прибытия в часть, в которой на момент вакцинации не было отмечено случаев заболевания ветряной оспой, хотя данная часть характеризовалось выраженным эпидемиологическим неблагополучием по ветряной оспе в течение нескольких предыдущих лет.
Методом случайной выборки были сформированы 2 группы: опытная (270 человек), военнослужащим которой была проведена вакцинация против ветряной оспы препаратом «Варилрикс» и ревакцинация против дифтерии и столбняка препаратом АДС-М в разные участки тела одновременно, и контрольная (210 человек), военнослужащие которой были привиты только АДС-М.
Результаты иммунологического скрининга, проведенного перед вакцинацией и через 6 нед после нее, подтвердили данные, полученные ранее. По результатам исследования сывороток крови вакцинированных военнослужащих установлено наличие вирусоспецифических антител к ветряной оспе в протективных концентрациях в 98,1% случаев.
Анализ заболеваемости показал, что в период наблюдения (в течение 6 мес) среди военнослужащих опытной группы случаев заболевания ветряной оспой не зарегистрировано. Среди военнослужащих группы контроля зарегистрировано 9 случаев заболевания. Показатель заболеваемости составил 42,9‰, коэффициент эффективности (КЭ) – 100% (табл. 3).
Таким образом, однократное ведение вакцины «Варилрикс» в 1-й день прибытия молодого пополнения в воинскую часть позволило полностью предотвратить возникновение случаев заболевания ветряной оспой во вновь формируемом воинском коллективе.
Выводы
1. Установлена высокая иммунологическая и эпидемиологическая эффективность, а также низкая реактогенность вакцины «Варилрикс» при экстренной профилактике ветряной оспы в организованном коллективе военнослужащих.
2. Применение вакцины «Варилрикс» в качестве средства экстренной профилактики ветряной оспы снижает количество заболеваний среди привитых в 2,5 раза (эпидемиологическая эффективность – 60,7%).
3. Профилактическое применение вакцины «Варилрикс» позволяет полностью предотвратить заболеваемость военнослужащих ветряной оспой во вновь формируемых воинских коллективах. Эпидемиологическая эффективность плановой профилактики – 100%.



