Пандемия новой коронавирусной инфекции (COVID-19), начавшись в марте 2020 г., стремительно распространилась по всему миру, причиняя ущерб различным сферам человеческой деятельности [1]. Согласно мировой статистике, на июнь 2022 г. зарегистрировано более 540 млн заболевших и более 6 млн умерших от данной инфекции [2].
При этом число случаев COVID-19 среди детей и подростков в структуре заболеваемости в разных странах не превышает 15–19%. В отличие от взрослого населения в педиатрической популяции, в основном инфекция протекает бессимптомно, а клинически значимые формы заболевания, как правило, имеют легкое или среднетяжелое течение [3].
Большинство исследователей отмечают, что развитие вирусной пневмонии у детей наблюдалось значительно реже, чем у взрослых, а ее симптомы и тяжесть течения были менее выражены. Среди пациентов детского возраста лишь 1–2% нуждались в госпитализации в отделение интенсивной терапии, а летальные исходы были чрезвычайно редки [4]. При этом у больных детей, как и у взрослых, доминировали интоксикационный и респираторный синдромы, гематологические изменения были менее выражены, но чаще проявлялись симптомы поражения желудочно-кишечного тракта [5–7].
По данным американского центра по контролю и профилактике заболеваний (United States Centers for Disease Control and Prevention, CDC), в США доля детей в возрасте до 18 лет составляла 18–19% среди всех лабораторно подтвержденных случаев COVID-19, из них детей подросткового возраста было 56% [8]. В иностранных источниках активно обсуждаются вопросы эпидемиологии новой коронавирусной инфекции у детей и подростков, в частности, дискутируется проблема заниженной частоты регистрации легких и бессимптомных случаев COVID-19, при которых ПЦР-тестирование не выполнялось [9]. По данным общенационального исследования серопревалентности, в США количество серопозитивных детей было в 5 раз выше числа зарегистрированных случаев заболевания [10]. Имеются данные о возможности передачи вируса бессимптомными пациентами, как детям, так и взрослым [11].
Инфицирование SARS-CoV-2 чаще происходит внутри семейных очагов инфекции, несколько реже в организованных детских коллективах [12, 13]. Вероятны случаи внутриутробной передачи инфекции и заражения детей при грудном вскармливании [14].
Однако многие клинико-эпидемиологические аспекты COVID-19 у детей остаются нераскрытыми и требуют дальнейшего изучения.
Цель исследования – изучение эпидемиологических и клинико-лабораторных особенностей новой коронавирусной инфекции COVID-19 у детей разных возрастных групп, постоянно проживающих в Рязани.
Материалы и методы
Проведен ретроспективный анализ первичной медицинской документации (ф. №112-у) 585 пациентов в возрасте от 1 мес до 17 лет, находившихся под наблюдением участковой педиатрической службы городских детских поликлиник г. Рязани за период с марта 2020 г. по декабрь 2021 г. Средний возраст обследованных пациентов составил 10,3 ± 2,6 года. Преобладали дети школьного возраста – 402 (68,8%) чел., в возрасте от 1 до 7 лет были 174 (29,7%) ребенка, а дети грудного возраста составили 1,5% от общего количества инфицированных. Статистически значимых гендерных различий в возрастных группах не установлено.
Диагноз был верифицирован в соответствии с временными методическими рекомендациями «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19). Версия 14 (27.12.2021)» [15]. Первичную медицинскую документацию для анализа отбирали методом случайной выборки. В исследуемой группе 562 пациента получали амбулаторное лечение, а 23 ребенка находились на стационарном лечении в ГКБ № 11 г. Рязани.
Критерии включения в исследование:
- возраст от 1 мес. до 17 лет 11 мес. 29 дней;
- обнаружение РНК SARS-CoV-2 в материале мазка из рото- и носоглотки методом ПЦР или положительный результат экспресс-теста на наличие антигена SARS-CoV-2.
Степень тяжести заболевания устанавливали в соответствии с действующими временными методическими рекомендациями [15].
По показаниям 262 детям проведено лабораторное и инструментальное обследование, включающее клинический анализ крови и компьютерную томографию (КТ) органов грудной клетки при наличии подозрений на поражение легочной ткани.
Кроме того, проведен катамнестический анализ данных 385 пациентов, перенесших COVID-19, через 3 мес. после выздоровления. Средний возраст пациентов составил 10,9 ± 2,5 года. В выборке преобладали дети школьного возраста – 281 (73,0%) чел., дошкольников было 69 (17,9%), детей младшего возраста – 33 (8,6%), младенцев – 2 (0,5%). Гендерных различий не выявлено.
Скрининговую оценку состояния здоровья пациентов, перенесших CОVID-19, проводили с помощью специально разработанной анкеты, состоящей из 35 открытых и закрытых вопросов об особенностях течения реабилитационного периода, наличии жалоб и специфических симптомов поражения различных органов и систем, физикального осмотра. При наличии показаний, выявленных на этапе скрининга, таким пациентам также проводили лабораторно-инструментальное обследование, включающее клинический анализ крови и мочи, биохимическое исследование крови и электрокардиографию (ЭКГ).
Статистическую обработку полученных данных проводили при помощи стандартного пакета MS Excel 2016, библиотек Pandas, SciPy и языка программирования Python с использованием параметрических и непараметрических методов статистики. Для количественных переменных выполняли расчет медианы (Ме), нижнего и верхнего квартилей [Q1; Q3], для качественных переменных определяли абсолютные значения и их доли (%). Уровень значимости p вычисляли с помощью критерия согласия Пирсона (χ2). При проведении корреляционного анализа рассчитывали ранговый коэффициент корреляции Спирмена (r). За критический уровень статистической значимости отличий принимали р ≤ 0,05.
Результаты
По данным первичной медицинской документации, заражение SARS-CoV-2 у 510 (87,2%) чел. произошло в семейных очагах инфекции при контакте с больными членами семьи. У 62 (10,6%) пациентов контакты с больными COVID-19 выявили в условиях детских организованных коллективов. Подобные контакты значимо чаще регистрировали среди детей старшего школьного возраста (χ2 = 43,6; p < 0,001). У 13 (2,2%) детей источник заражения установить не удалось.
Бессимптомными носителями оказались 134 (22,9%) чел. При бессимптомном течении заболевания диагноз устанавливали по результатам обследования контактных лиц методом ПЦР. Среди них преобладали дети школьного возраста – 87 (64,9%) чел., дошкольников было 30 (22,4%) чел., детей младшего возраста – 16 (11,9%), младенцев – 1 (0,7%). Гендерных отличий не выявлено.
У 420 (71,8%) обследованных заболевание протекало легко. Среднетяжелое течение COVID-19 наблюдалось у 31 (5,3%) пациента. Случаев тяжелого течения заболевания и летальных исходов не зафиксировано. Диагноз «внебольничная пневмония» был верифицирован у 24 (4,1%) детей.
В 146 (79,7%) случаях обращения за медицинской помощью детям грудного, раннего и дошкольного возрастов приходились на 3-и сутки с момента появления первых клинических симптомов заболевания (Me = 3 [1; 4]). Школьники же обращались к врачу, как правило, на 5-й день болезни (Me = 5 [4; 7]).
В ходе анализа медицинской документации установлено, что 49 (8,4%) детей находились на диспансерном учете у участковых врачей-педиатров по поводу различных хронических заболеваний. У 420 пациентов с легким течением COVID-19 фоновая патология встречалась достаточно редко (в 0,2–2,6% случаев). У них наблюдали такие состояния, как хроническая патология сердечно-сосудистой системы – у 11 (2,6%) чел., патология центральной нервной системы – у 3 (0,7%), ожирение – у 2 (0,5%), патология мочевыделительной системы – у 2 (0,5%), аллергические заболевания – у 1 (0,2%), хронические заболевания ЛОР-органов – у 1 (0,2%), патология бронхолегочной системы – у 1 (0,2%), ревматические заболевания – у 1 (0,2%), патология щитовидной железы – у 1 (0,2%). Среди пациентов со среднетяжелым течением COVID-19 (n = 31) чаще встречалась хроническая патология сердечно-сосудистой системы – у 8 (35,5%) чел., ожирение – у 3 (9,7%), аллергические заболевания – у 3 (9,7%), хронические заболевания ЛОР-органов – у 2 (6,5%), патология бронхолегочной системы – у 2 (6,5%). У детей с отягощенным преморбидным фоном по сравнению с пациентами, не имеющими сопутствующей патологии, существенно чаще наблюдалось более тяжелое течение заболевания (χ2 = 73,9; p < 0,001). Значимых различий в частоте сопутствующей патологии у больных детей разного возраста не выявлено.
Первые клинические проявления COVID-19 у детей развивались в течение недели с момента контакта с инфицированными (Me = 6 [3; 10]). При этом клиническая картина заболевания не отличалась специфичностью (табл. 1). Симптомы интоксикации проявились у 438 (97,1%) пациентов, поражения респираторного тракта – у 407 (90,2%), дизосмия – у 95 (21,1%), дисгевзия – у 81 (17,9%), гастроинтестинальные симптомы – у 55 (12,2%).
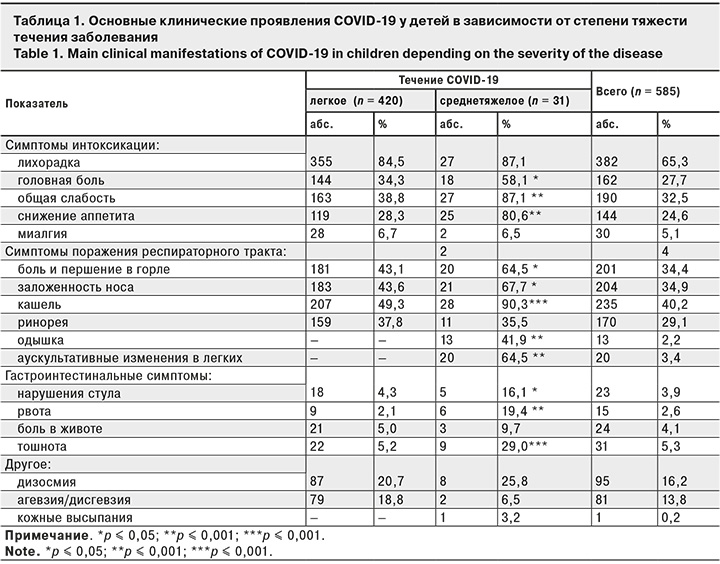
При легкой степени тяжести COVID-19 (n = 420 чел.) заболевание протекало преимущественно в виде острого назофарингита, ринита и ларинготрахеита. При этом на первый план выходили симптомы поражения верхних дыхательных путей: сухой кашель, заложенность носа, ринорея, боль и першение в горле. Явления интоксикации были выражены незначительно. Чаще всего регистрировали лихорадку, которая в большинстве случаев носила субфебрильный характер (Me = 37,4 °C [37,2; 37,6]). У трети обследованных отмечали общую слабость, снижение аппетита, головную боль. Около 20% детей имели нарушения обоняния и вкуса.
У 10% больных с легкой степенью тяжести COVID-19 уже с первых дней заболевания проявились симптомы поражения желудочно-кишечного тракта: тошнота, рвота, боли в животе, жидкий стул энтеритного характера до 3–4 раз в сутки. У 4 (0,9%) пациентов гастроинтестинальные симптомы были единственным проявлением инфекции.
Изменения в гемограмме у пациентов с легкой степенью тяжести заболевания не имели отличительных признаков и носили разнонаправленный характер, с одинаковой частотой наблюдали умеренный лейкоцитоз и лейкопению. Однако у детей старше 7 лет чаще (p = 0,002) регистрировали лейкопению – в 42 (27,8%) случаях и относительный лимфоцитоз – в 52 (34,4%) случаях. Анемию легкой степени определяли у 21 (9,1%) ребенка, повышение скорости оседания эритроцитов – у 35 (15,2%).
У пациентов с легкой формой COVID-19 отмечено благоприятное течение заболевания, основные симптомы купировались в течение 12–17 дней (Ме = 14,2 дня [14; 16]). 418 (99,5%) пациентов получали амбулаторное лечение. В инфекционный стационар были госпитализированы 2 (0,5%) чел. по эпидемиологическим и социальным показаниям.
У пациентов со среднетяжелым течением COVID-19 (n = 31) отмечали симптомы поражения как верхних, так и нижних отделов респираторного тракта. Поражение дыхательной системы проявлялось кашлем, аускультативными изменениями в легких, заложенностью носа, болью и першением в горле, одышкой смешанного характера, ринореей. Кашель у этих пациентов встречался почти в 2 раза чаще, чем у детей с легким течением заболевания (p < 0,001), а его продолжительность была на 10,2 ± 2,5 дня дольше. Также при среднетяжелом течении пациенты чаще предъявляли жалобы на боль в горле (p = 0,033) и заложенность носа (p = 0,015).
Клинические проявления инфекционного токсикоза при среднетяжелом течении COVID-19 были более выражены, чем при заболевании легкой степени тяжести: в 1,5 раза чаще встречались жалобы на головную боль (p = 0,014), более чем в 2 раза – на слабость (p < 0,001) и снижение аппетита (p < 0,001). Лихорадка имела более выраженный характер, чем при легком течении COVID-19: в 17 (54,8%) случаях регистрировали фебрильную лихорадку, повышение температуры тела выше 39,1°C имело место у 3 (9,7%) детей, у 7 (22,6%) отмечен субфебрилитет. Ме температуры тела составила 38,1°C [37,6; 38,7].
Кроме того, при среднетяжелом течении COVID-19 частота развития гастроинтестинальных симптомов была значительно выше, чем при легким течении: тошноту отмечали в 5 раз чаще, рвоту – чаще в 9 раз (p < 0,001). Симптомы поражения желудочно-кишечного тракта во всех случаях сочетались с респираторными нарушениями.
У 24 (77,4%) пациентов со средней степенью тяжести COVID-19, по данным КТ органов грудной клетки, были выявлены изменения, типичные для пневмонии вирусной этиологии в виде зон инфильтрации легочной ткани по типу «матового стекла» и консолидации в сочетании с ретикулярными изменениями. Объем поражения легких соответствовал 1-й степени тяжести в 21 (87,5%) случае, 2-й степени – в 3 (12,5%) случаях.
Гематологические отклонения у больных со среднетяжелым течением были представлены лейкопенией в 18 (58,1%) случаях, которая встречалась в 2,3 раза чаще, чем при легком течении заболевания (p < 0,001). Реже наблюдали абсолютную лимфопению – у 15 (48,4%) чел. и нейтропению – у 10 (32,3%), у 4 (12,9%) детей отмечали лейкоцитоз. Подобные изменения наблюдали с одинаковой частотой у детей разного возраста. У 7 (22,6%) пациентов имела место анемия легкой степени, которую наблюдали несколько чаще, чем при легком течении заболевания. В 9 (29,0%) случаях была выявлена тромбоцитопения, в 1 (3,2%), – тромбоцитоз. Повышение СОЭ было выявлено у 12 (38,7%) пациентов, что в 2,6 раза чаще, чем при легком течении COVID-19 (p < 0,005).
21 (67,7%) пациент со среднетяжелым течением COVID-19 (получал стационарное лечение, 10 (32,3%) пациентов лечились амбулаторно. Значимо чаще госпитализировали подростков с сопутствующими заболеваниями (χ2 = 47,67; p < 0,001) и детей грудного возраста (χ2 = 3,92; p = 0,04). Средняя длительность стационарного лечения составила 16,2 ± 3,5 дня, амбулаторного – 14,3 ± 2,5 дня. Выздоровление и исчезновение основных симптомов происходило на 3–4-й неделе с момента начала заболевания (Me = 23 сут. [19; 30]).
Наблюдалась зависимость развития некоторых клинических симптомов от возраста заболевшего ребенка (табл. 2). Нарушения обоняния и вкуса отмечали, преимущественно, у детей старше 8 лет, их не регистрировали в младшей возрастной группе (p < 0,001). Также дети школьного возраста значительно чаще жаловались на снижение аппетита (p = 0,004) и головную боль (p = 0,027). Частота клинических проявлений поражения желудочно-кишечного тракта, напротив, была существенно выше у детей в возрасте от 0 до 7 лет (p < 0,001).
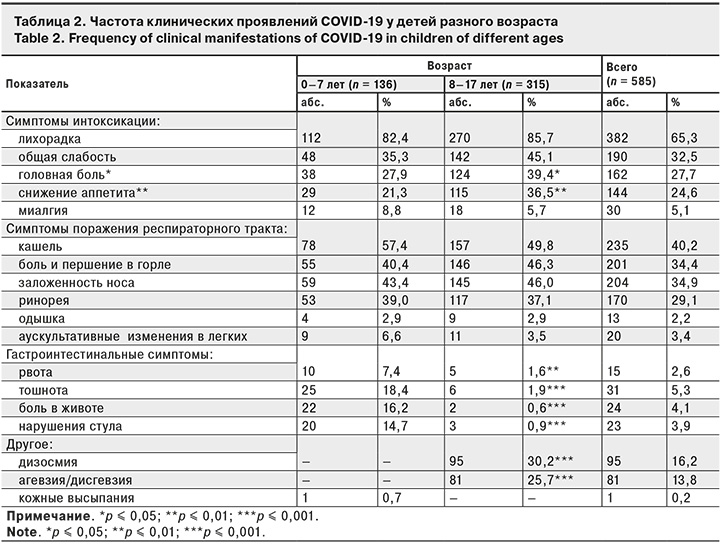
По данным корреляционного анализа выявлены статистически значимые прямые корреляционные взаимосвязи умеренной интенсивности между степенью тяжести течения COVID-19 и наличием сопутствующей патологии (r = 0,33; p < 0,001). Подобные взаимосвязи установлены между возрастом пациента и наличием жалоб на нарушение вкуса (r = 0,44; p < 0,001) и обоняния (r = 0,46; p < 0,001). Отмечена отрицательная корреляционная взаимосвязь между возрастом больных и наличием у них гастроинтестинальных симптомов (r = -0,48; p < 0,001).
Анкетирование детей, перенесших CОVID-19, через 3 мес. после выздоровления выявило наличие жалоб у 45 (11,7%) обследованных. Среди них было 26 (57,8%) детей школьного возраста, 11 (24,4%) дошкольников и 8 (17,8%) детей раннего возраста. Гендерных отличий не выявлено.
Среди респондентов в легкой форме заболевание перенесли 36 (80,0%) чел., в среднетяжелой – 9 (20,0%). Амбулаторное лечение получили 39 (86,7%) пациентов, стационарное – 6 (13,3%).
В структуре жалоб преобладали симптомы, характерные для астенического синдрома: головная боль, слабость и сонливость встречались с одинаковой частотой и наблюдались у 15 (33,3%) чел., нарушение памяти и внимания – у 3 (6,7%). По 1 (2,2%) ребенку жаловались на сердцебиение, повышение артериального давления, боли в грудной клетке.
У 5 (11,1%) пациентов произошли прогрессирование миопии, у 2 (4,4%) – обострение атопического дерматита. У ребенка 8 лет был выявлен дебют бронхиальной астмы.
В ходе лабораторно-инструментального обследования изменения выявлены у 17 (37,8%) пациентов. У 4 (8,8%) обследуемых отмечены изменения в общем анализе крови: анемия легкой степени – у 2 (4,4%), нейтропения – у 1 (2,2%), эозинофилия – у 1 (2,2%). Изменения на ЭКГ были выявлены у 5 (11,1%) детей: в виде АВ-блокады – у 1 (2,2%) ребенка, синусовой тахикардии – у 2 (4,4%) детей, синусовой аритмии – у 2 (4,4%).
Обсуждение
В исследуемой выборке детей г. Рязани, заболевших COVID-19, преобладали дети школьного возраста (68,7%), у большинства из них заболевание протекало в легкой форме, что согласуется с результатами исследований в разных регионах мира [3]. Инфицирование детей в 87,2% случаев происходило в результате внутрисемейных контактов с больными коронавирусной инфекцией, что также согласуется с данными других исследований [12, 13]. Бессимптомное носительство SARS-CoV-2 было выявлено у 23% обследованных, однако, весьма вероятно, что доля таких детей в популяции гораздо выше. Это может обусловливать их значение в эпидемическом процессе [11]. В клинической картине превалировали симптомы интоксикации, респираторные нарушения и симптомы поражения желудочно-кишечного тракта, которые чаще отмечаются среди пациентов детского возраста [4, 7, 11].
Так, гастроинтестинальные симптомы в 4,8 раза чаще (p < 0,001) встречались у детей в возрасте от 0 до 7 лет, что также согласуется с результатами ряда исследований [16] и позволяет расценивать эти симптомы как диагностически значимые. Дизосмию и дисгевзию чаще наблюдали у подростков, что, с одной стороны, указывает на вовлечение в патологический процесс ЦНС, с другой – может быть обусловлено невозможностью детей раннего возраста объективно оценивать свое состояние и предъявлять жалобы.
Обращает на себя внимание, что через 3 мес. после перенесенного COVID-19 у 4,7% детей были отмечены проявления астенического синдрома, возможность развития которого описана у взрослых пациентов и подростков [17]. Это определяет необходимость совершенствования соответствующих реабилитационных мероприятий.
Заключение
Среди пациентов детского возраста преобладали школьники (68,7%), у 78,1% из них заболевание имело легкое течение. Основными источниками инфицирования для них выступали семейные очаги (87,2%). У детей с отягощенным преморбидным фоном заболевание протекало тяжелее (p < 0,001). Изменения на КТ, характерные для пневмонии вирусной этиологии, наблюдались у 4% обследованных.
В клинической картине COVID-19 у детей разного возраста преобладали симптомы интоксикации (74,9%) и поражения респираторного тракта (69,6%). Отмечена зависимость выраженности клинической симптоматики от возраста пациентов: нарушения вкуса и обоняния чаще регистрировали у детей старшей возрастной группы (p < 0,001), а симптомы поражения ЖКТ – у детей до 7 лет.


