Мировой опыт здравоохранения по борьбе с инфекционными заболеваниями человека показал, что вакцинация населения является мощным средством регуляции эпидемического процесса некоторых инфекций, в частности кори, краснухи, эпидемического паротита, дифтерии и столбняка. Каждая из перечисленных инфекций в довакцинальный период наносила значительный экономический ущерб и характеризовалась высокой летальностью. С внедрением в практику здравоохранения вакцинации характеристики эпидемического процесса указанных инфекций изменились, уровень заболеваемости снизился до спорадического [1, 2]. Основным показателем качества проводимой вакцинопрофилактики являются данные об охвате прививками и состоянии поствакцинального иммунитета населения. По рекомендации ВОЗ, для ликвидации кори, краснухи и эпидемического паротита, а также для снижения заболеваемости дифтерией и столбняком до единичных случаев и исключения тяжелых форм заболевания (элиминация этих инфекций невозможна ввиду некоторых особенностей возбудителей) необходимо достижение и поддержание уровня охвата профилактическими прививками против указанных инфекций не менее 95% детей и не менее 90% взрослого населения.
Несмотря на очевидные успехи здравоохранения в борьбе с инфекционной заболеваемостью, по мнению многих авторов, возможность активации эпидемического процесса и роста заболеваемости сохраняется по сей день: примером может служить неблагополучная эпидемическая ситуация по кори, сложившаяся в 2010–2014 гг. В системе эпидемиологического надзора было законодательно закреплено проведение серологического мониторинга для оценки риска осложнения эпидемической ситуации по указанным инфекциям и уровня фактической защищенности от инфекций отдельных лиц, коллективов и населения в целом [3–5].
Указанный вид исследования проводится в так называемых индикаторных группах и группах риска [6]. Одной из таких групп являются медицинские работники, которые ввиду специфики своей работы подвергаются высокому риску заражения инфекционными заболеваниями, а также могут явиться источником интенсивного распространения инфекции среди населения. В связи с этим очевидна значимость защиты от инфицирования указанного контингента, в частности, путем вакцинации против управляемых инфекций. Медицинские работники в России относятся к декретированному контингенту, поэтому, в соответствии с законодательством, предусмотрено прохождение ими медицинских периодических и предварительных осмотров, а также их вакцинация в соответствии с национальным календарем профилактических прививок [7]. Согласно указанным документам, все медицинские работники в возрасте до 35 лет должны быть привиты против кори, а также ревакцинированы против дифтерии и столбняка каждые 10 лет, а медицинские работники-женщины в возрасте до 25 лет должны быть привиты против краснухи.
Значительную вовлеченность медицинских работников в эпидемический процесс некоторых управляемых инфекций подтверждают данные о регистрации случаев кори в период подъема ее заболеваемости в Российской Федерации с 2010 по 2015 г. среди указанного контингента в Республике Бурятия, Амурской и Тюменской областях в 2010 г. [8]. В Санкт-Петербурге была зарегистрирована вспышка кори среди медицинских работников и пациентов городских стационаров. Число пострадавших составило 146 человек [9].
 Практически во всех субъектах РФ в установленных национальным календарем прививок возрастных группах поддерживается рекомендуемый (90% и выше) уровень охвата профилактическими прививками против дифтерии, эпидемического паротита, кори, краснухи, столбняка. С внедрением в практику здравоохранения массовой иммунизации заболеваемость населения этими инфекциями как в Российской Федерации в целом, так и на отдельных территориях начала устойчиво снижаться, сохраняя при этом периодичность эпидемических подъемов, обусловленных накоплением восприимчивых групп населения. Периодические подъемы заболеваемости каждой из перечисленных инфекций различаются длительностью эпидемического цикла и уровнем эпидемического подъема [1, 2]. По результатам сравнительного изучения основных проявлений эпидемического процесса кори, краснухи и эпидемического паротита было выявлено значительное сходство этих инфекций по многим характеристикам (вирусная этиология, пути и факторы передачи возбудителей, тенденции динамики заболеваемости, многолетняя и внутригодовая цикличность, контингенты риска, очаговость и пораженность организованных коллективов), которое определяет возможность создания унифицированной системы управления эпидемическим процессом [2, 10].
Практически во всех субъектах РФ в установленных национальным календарем прививок возрастных группах поддерживается рекомендуемый (90% и выше) уровень охвата профилактическими прививками против дифтерии, эпидемического паротита, кори, краснухи, столбняка. С внедрением в практику здравоохранения массовой иммунизации заболеваемость населения этими инфекциями как в Российской Федерации в целом, так и на отдельных территориях начала устойчиво снижаться, сохраняя при этом периодичность эпидемических подъемов, обусловленных накоплением восприимчивых групп населения. Периодические подъемы заболеваемости каждой из перечисленных инфекций различаются длительностью эпидемического цикла и уровнем эпидемического подъема [1, 2]. По результатам сравнительного изучения основных проявлений эпидемического процесса кори, краснухи и эпидемического паротита было выявлено значительное сходство этих инфекций по многим характеристикам (вирусная этиология, пути и факторы передачи возбудителей, тенденции динамики заболеваемости, многолетняя и внутригодовая цикличность, контингенты риска, очаговость и пораженность организованных коллективов), которое определяет возможность создания унифицированной системы управления эпидемическим процессом [2, 10].
В период активной реализации мероприятий в рамках Программы ликвидации кори на территории Российской Федерации, а также на фоне продолжающегося снижения заболеваемости перечисленными управляемыми инфекциями в 2011–2012 гг. в стране осложнилась эпидемическая ситуации по кори, что было обусловлено как ростом заболеваемости в странах Европейского региона и сопредельных государствах, так и увеличением числа завозных случаев этой инфекции на территорию нашей страны. В 2010 г. среди населения Республики Бурятия была зарегистрирована вспышка кори (заболели 19 человек) с вовлечением в процесс медицинских работников лечебно-профилактических учреждений [8].
Заболеваемость корью в 2012 г. по сравнению с 2011 г. выросла в 3,38 раза и составила соответственно 1,49 против 0,44 на 100 тыс. населения, а по сравнению с 2010 г. (0,09 на 100 тыс. населения) увеличилась в 16,5 раз. Особенностью эпидемической ситуации по кори в 2012 г. явилось увеличение числа внутрибольничных вспышек с вовлечением в эпидемический процесс непривитых детей, находящихся на лечении, и медицинского персонала. Рост заболеваемости продолжился до 2014 г., когда показатель заболеваемости составил 3,23 на 100 тыс. населения [11]. По материалам официальной статистики [12], в 2015 г. ситуация стабилизировалась, и заболеваемость корью значительно снизилась: в 2015 г. ее показатель составил 0,58 на 100 тыс. населения, что меньше показателя 2014 г. в 5,6 раз. Успех проводимых противоэпидемических мероприятий связан со значительно активизированной в субъектах РФ работой по иммунизации взрослого населения против кори. Был издан целый ряд документов, регламентировавших проведение дополнительных противоэпидемических мероприятий. Основное внимание уделялось плановой иммунизации контингентов риска, в том числе медицинских работников и лиц, прибывших из других территорий без сведений о прививках, а также активной вакцинации контактных в очагах (не привитых по каким-либо причинам ранее или привитых однократно) без ограничения возраста [11]. Кроме того, спады заболеваемости, характерные и для естественного эпидемического процесса кори, связаны с переходом не иммунных к кори лиц в результате заболевания в когорту иммунных [1].
В результате массовых прививок против краснушной инфекции заболеваемость в период с 2005 по 2012 г. была снижена более чем в 150 раз (с 100,8 до 0,67 на 100 тыс. населения соответственно). В 2012 г. зарегистрирован небольшой рост заболеваемости (0,67 на 100 тыс. населения против 0,24 в 2011 г. и 0,39 в 2010 г.), который сменился спадом в 2013–2015 гг. (показатель заболеваемости в 2015 г. составил 0,01 на 100 тыс. населения). В Российской Федерации в период с 2011 по 2015 г. не было зарегистрировано ни одного случая рождения детей с синдромом врожденной краснухи (последний был зарегистрирован в 2010 г.).
 Заболеваемость эпидемическим паротитом в РФ в последние 30 лет имеет стабильную тенденцию к снижению: показатель заболеваемости в 1984 г. составлял 204 на 100 тыс. населения, в 2014 г. – 0,18.
Заболеваемость эпидемическим паротитом в РФ в последние 30 лет имеет стабильную тенденцию к снижению: показатель заболеваемости в 1984 г. составлял 204 на 100 тыс. населения, в 2014 г. – 0,18.
В последние годы в стране регистрируются единичные случаи дифтерии, что свидетельствует о стабилизации эпидемического процесса. Так, за 4 года (с 2011 по 2015 г.) в РФ было зарегистрировано всего 15 случаев этой инфекции. Благополучие эпидемической ситуации по дифтерии связано в первую очередь с резким увеличением масштабов массовой вакцинопрофилактики этой инфекции среди детей и взрослых после развившейся в России в 90-е годы эпидемии дифтерии (заболеваемость характеризовалась значительным вовлечением в эпидемический процесс взрослых в возрасте от 20 до 40 лет и высокой летальностью) [1]. Охват плановой иммунизацией (вакцинацией и ревакцинацией) против дифтерии детей и взрослого населения в рамках национального календаря прививок более 95% был достигнут в 2012 г. и поддерживается по настоящий момент (соответствует рекомендуемому ВОЗ уровню). Однако некоторые особенности инфекционного процесса (отсутствие антибактериального иммунитета против дифтерии у привитых, наличие бактерионосителей возбудителя дифтерии) создают условия для поддержания циркуляции возбудителя среди населения и возникновения заболеваний у лиц, не привитых против этой инфекции [13].
Осуществление государственной системы эпидемиологического надзора за столбняком, а также проведение программы массовой вакцинопрофилактики этой инфекции среди детей и взрослых в РФ обеспечило снижение заболеваемости до спорадического уровня. Так, с 2006 г. по настоящий момент показатель заболеваемости столбняком составляет 0,01 на 100 тыс. населения.
В условиях регистрации спорадической заболеваемости управляемыми инфекциями в России актуальным является независимое изучение уровня коллективного иммунитета путем проведения серологического скрининга и серологического мониторинга в группах риска, обладающего высокой эпидемиологической значимостью. Результаты серологических обследований взрослых в возрасте от 18 лет (по возрастным группам) без учета их привитости позволяют оценить фактический уровень защищенности от управляемых инфекций в каждой возрастной группе и выявить группы риска по заболеваемости.
Целью настоящего исследования явилось изучение состояния индивидуального и коллективного иммунитета и уровня фактической защищенности в группе риска (медицинские работники) в отношении возбудителей управляемых инфекций (кори, паротита, краснухи, дифтерии, столбняка) по материалам Банка сывороток крови в регионах с разным уровнем заболеваемости на примере Республики Бурятия и Тверской области.
Материалы и методы
Материалом для ретроспективного анализа заболеваемости послужили информационные сборники статистических и аналитических материалов «Инфекционная заболеваемость в субъектах Российской Федерации» за 2008–2014 гг., а также «Сведения об инфекционной и паразитарной заболеваемости, в том числе вспышечной, и своевременности иммунизации населения в Российской Федерации в 2011–2014 гг.», «Иммунизация населения Российской Федерации против инфекционных заболеваний в 2008–2012 гг.», опубликованных Федеральным центром гигиены и эпидемиологи Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека.
В исследовании использованы образцы из коллекции Банка сывороток крови Федерального научно-исследовательского центра эпидемиологии и микробиологии имени почетного академика Н.Ф. Гамалеи Минздрава России, включающие 593 сыворотки крови из Республики Бурятия (200 образцов) и Тверской области (393 образца), полученные в 2011 г. от медицинских работников в возрасте от 18 до 74 лет.
Изучение состояния коллективного иммунитета к управляемым инфекциям и проведение его оценки было организовано в соответствии с МУ 3.1.2943-11 «Организация и проведение серологического мониторинга состояния коллективного иммунитета к инфекциям, управляемым средствами специфической профилактики (дифтерия, столбняк, коклюш, корь, краснуха, эпидемический паротит, полиомиелит, гепатит В)». Проведено лабораторно-диагностическое исследование сывороток крови методами иммуноферментного анализа (ИФА) (количественный вариант – на напряженность иммунитета к кори и краснухе и качественный – к паротиту) и реакции пассивной гемагглютинации (РПГА) (определение уровня антитоксического противодифтерийного и противостолбнячного иммунитета). Для проведения ИФА использовали отечественные тест-системы ВектоКорь-IgG, ВектоРубелла-IgG, ВектоПаротит-IgG производства ЗАО «Вектор-Бест» (Россия). Полученные результаты (в МЕ/мл) оценивали, согласно инструкциям по применению соответствующих тест-систем: серопозитивными к вирусу кори считались лица, в сыворотке крови которых определялись специфические IgG-антитела в концентрации 0,18 МЕ/мл, к вирусу краснухи – 10 МЕ/мл.
Концентрацию антител к вирусу эпидемического паротита рассчитывали по формуле, предложенной в инструкции к тест-системе:
ОПкр. = ОП К- + 0,3, где
ОП – оптическая плотность;
ОП К- – средние значения ОП в лунках с отрицательным контрольным образцом.
Результат анализа считается положительным, если ОП ≥ ОПкр.
 Для проведения РПГА использовали эритроцитарные столбнячный и дифтерийный антигенные диагностикумы производства ОАО «Биомед» им. И.И.Мечникова. За защитный уровень антител принимали разведение сывороток с титром 1:20 и выше. Уровень противодифтерийного и противостолбнячного иммунитета оценивали следующим образом: титры антител в разведении сывороток 1:20–1:40 – низкие, 1:80–1:160 – средние, 1:320 – высокие, > 1:640 – очень высокие. Напряженность иммунитета оценивали по содержанию средних и высоких титров антител в сыворотке крови.
Для проведения РПГА использовали эритроцитарные столбнячный и дифтерийный антигенные диагностикумы производства ОАО «Биомед» им. И.И.Мечникова. За защитный уровень антител принимали разведение сывороток с титром 1:20 и выше. Уровень противодифтерийного и противостолбнячного иммунитета оценивали следующим образом: титры антител в разведении сывороток 1:20–1:40 – низкие, 1:80–1:160 – средние, 1:320 – высокие, > 1:640 – очень высокие. Напряженность иммунитета оценивали по содержанию средних и высоких титров антител в сыворотке крови.
Полученные результаты обрабатывали в системе Microsoft Excel, границы достоверности определяли при р = 0,05 по шкале Фишера–Стьюдента.
Результаты и обсуждение
Проведенное исследование позволило определить состояние индивидуального и коллективного иммунитета к изучаемым инфекциям в разных возрастных группах медицинских работников Республики Бурятия и Тверской области, а также косвенно оценить качество прививочной работы в этих регионах. Ввиду того, что скрининговое исследование проводилось в период осложнения эпидемической обстановки по кори, актуальным было определение количества серонегативных лиц в исследуемой группе. IgG к вирусу кори в концентрации 0,18 МЕ/мл (защитный уровень) и выше у медицинских работников в целом выявлены в Республике Бурятия в 95,0% случаев, в Тверской области – в 81,4%. Среди медицинских работников наибольшая иммунная прослойка выявлена в возрастных группах 40 лет и старше (96,15–100% в Республике Бурятия) и 50 лет и старше (90,5% в Тверской области).
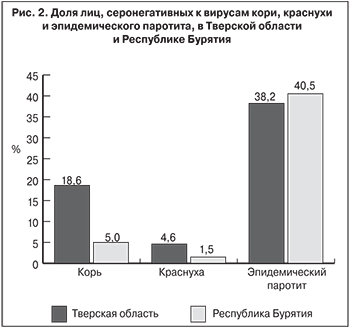
Согласно нормативным документам [6], критериями эпидемиологического благополучия при кори и краснухе принято считать выявление в каждой индикаторной группе не более 7% серонегативных лиц, при эпидемическом паротите – не более 10%. Нами было установлено, что число серонегативных лиц среди медицинских работников в Тверской области значительно превышает допустимые показатели и достигает 18,6 ± 3,85%. В Республике Бурятия этот показатель соответствует нормативному и составляет 5 ± 3,02%. При анализе возрастной структуры серонегативных лиц было выявлено, что менее всех защищены против кори медицинские работники наиболее трудоспособного возраста (18–49 лет). Данные о распределении лиц, серонегативных к вирусу кори, по возрастным группам представлены на рис. 1. Наличие значительной доли восприимчивых к кори лиц (в среднем 11,9%) при проведении скрининговых исследований (без учета привитости) в возрастной группе 23–25 лет и старше подтверждают и другие исследователи [14].
Среди медицинских работников в возрасте старше 50 лет число серонегативных лиц было гораздо меньше: в Республике Бурятия 3,85 ± 7,39%, в Тверской области 9,5 ± 5,63%. Приведенные данные согласуются с результатами других исследователей: при обследовании 412 медицинских работников Санкт-Петербурга 42 (10,2%) оказались серонегативными, при этом у 24 (54,14%) из них данные о вакцинации против кори отсутствовали [9]. Таким образом, полученные нами данные свидетельствуют о недостаточном уровне напряженности иммунитета против кори в группе медицинских работников в возрасте до 50 лет.
Состояние иммунитета в отношении краснухи среди медицинских работников в Республике Бурятия и Тверской области можно признать удовлетворительными. Удельный вес серонегативных к вирусу краснухи лиц в среднем составил 1,5 ± 1,68% в Республике Бурятия (от 0 до 2,53 ± 3,46% в разных возрастных группах) и 4,6 ± 2,07% в Тверской области (от 2,9 ± 3,2 до 7,6 ± 5,84% в разных возрастных группах), что соответствует требуемому нормативными документами уровню (не более 7%). Процент серопозитивных лиц свидетельствует о высоком уровне популяционного иммунитета к вирусу краснухи (95,4 ± 2,06% в Тверской области и 98,5 ± 1,68% в Республике Бурятия) и об эффективности проводимой вакцинопрофилактики этой инфекции, что согласуется с данными других авторов [15]. Результаты нашего исследования (включающие приведенный выше анализ заболеваемости) подтвердили, что высокий уровень популяционного иммунитета к краснухе является основным условием низкой заболеваемости этой инфекцией и отсутствия случаев синдрома врожденной краснухи. При анализе возрастного состава группы лиц, не имеющих IgG к вирусу краснухи, установлено, что большинство из них были в возрасте 30–39 лет: число серонегативных в этой возрастной группе было максимальным и достигло в Тверской области 7,6 ± 5,84% от всех обследованных, в Республике Бурятия – 2,5 ± 3,46%.
Совершенно иная ситуация наблюдается в отношении иммунитета к эпидемическому паротиту. Установлен высокий процент серонегативных лиц среди медицинских работников во всех возрастных группах: в Республике Бурятия он составил 40,5 ± 6,8%, в Тверской области – 38,2 ± 4,8%, что согласуется с данными других авторов [15]. Процентное соотношение серонегативных лиц к кори, краснухе и эпидемическому паротиту в Тверской области и Республике Бурятия представлено на рис. 2.
Ввиду того, что корь, краснуха и эпидемический паротит являются инфекциями, после которых формируется стойкий и длительный иммунитет (в случае естественно перенесенной инфекции), и в условиях низкой заболеваемости этими инфекциями (как было продемонстрировано выше) полученные результаты могут свидетельствовать о значительных нарушениях при проведении прививочной работы (в частности, против эпидемического паротита). Наличие значительной доли лиц, восприимчивых к эпидемическому паротиту, создает возможность активации эпидемического процесса и подъема заболеваемости, что диктует необходимость совершенствования системы эпиднадзора за этой инфекцией.
Таким образом, установлено, что наиболее уязвимыми в отношении кори, краснухи и эпидемического паротита являются лица наиболее трудоспособного возраста (от 18 до 50 лет), лица старше 50 лет достаточно защищены против перечисленных инфекций и имеют сравнительно меньшую эпидемическую значимость. Сопоставляя полученные данные с историей внедрения вакцинации против указанных инфекций в России (массовая вакцинация начата в 80-е годы), можно говорить о том, что значительная часть населения в возрасте старше 50 лет имеет естественный постинфекционный иммунитет, обладающий достаточной стойкостью, тогда как лица более молодого возраста имеют преимущественно искусственно приобретенный иммунитет, нестойкость которого вызывает ряд вопросов относительно качества проведенной вакцинации.
Согласно методическим рекомендациям [6], защитным уровнем столбнячных и дифтерийных антител является титр 1:20. В некоторых источниках приводятся данные, что защиту от дифтерии обеспечивают циркулирующие дифтерийные антитоксины в титре 1:40, причем указанный уровень можно рассматривать как базовый. Для гарантированной защиты от токсических форм инфекции нужны более высокие титры [16]. Показателем достаточной защищенности от дифтерии и столбняка на популяционном уровне является выявление в обследуемой группе взрослых не более 10% лиц с отсутствием защитных титров дифтерийных и столбнячных антител.
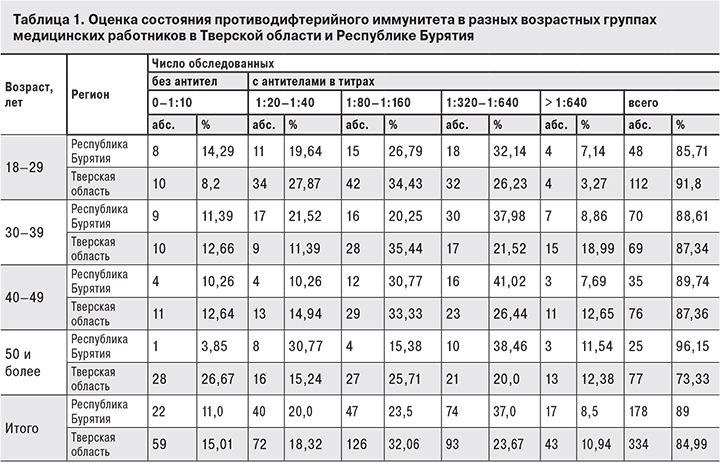
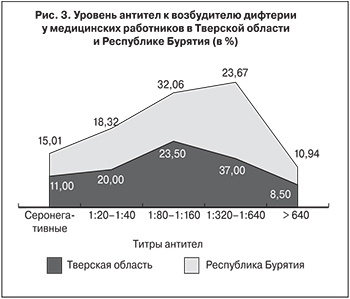
Данные о состоянии антитоксического иммунитета к дифтерии приведены на рис. 3. Из табл. 1 видно, что число серонегативных лиц в Тверской области во всех возрастных группах, кроме группы 18–29 лет, превышает допустимых нормативный уровень и суммарно (среди всех обследованных) составляет 15,0%.
По данным исследователей, проводивших мониторинг напряженности антитоксического иммунитета в Российской Федерации [16], в 2008 г. в Тверской области был отмечен самый низкий среди всех субъектов уровень защиты от дифтерии (титр антитоксических антител > 1:20) – 62,0%. В Тверской области более высокий уровень защищенности и напряженности противодифтерийного иммунитета зарегистрирован у лиц молодого возраста (18–29 лет и старше), так как именно в этой группе достаточно высока доля лиц, имеющих средние и высокие уровни противодифтерийных антител (34,43 и 26,23% соответственно), и минимально число серонегативных лиц (8,2%). В возрасте 50 лет и старше доля серонегативных лиц составила 26,67%, что свидетельствует о значительной уязвимости этого контингента и согласуется с данными других авторов. Так, по данным Г.Я. Ценевой и соавт. [17], проводивших серологический скрининг в Санкт-Петербурге (Северо-Западный федеральный округ), лица в возрасте 50 лет и старше могут быть отнесены к группе риска по заболеваемости дифтерией.
В Республике Бурятия ситуация более благополучная, но и там она не соответствует нормативным показателям: число серонегативных превышает допустимый уровень в группах 18–29 (14,29%) и 30–39 лет (11,39%), а суммарно (среди всех обследованных) составляет 11,0%. Более высокий уровень напряженности противодифтерийного иммунитета наблюдается у лиц в возрасте 50 лет и старше: именно в этой группе достаточно велика доля лиц, имеющих высокие уровни противодифтерийных антител (38,46%), и минимально количество серонегативных лиц (3,85%).
О более благоприятной ситуации в Республике Бурятия по сравнению с Тверской областью свидетельствует и количество лиц с очень высокими титрами антител. В работе Е.А. Шмелевой с соавт. [18] показано оптимальное распределение лиц с низкими, средними, высокими и очень высокими титрами антитоксических антител в популяции. Установлено, что на уровне популяционного иммунитета неблагоприятно сказывается большая доля индивидуумов с очень высокими (> 1:640) титрами антитоксина в крови, так как повышенный синтез антитоксических антител сопровождается изменением иммунной реактивности, формированием вторичного иммунодефицита и носительством. В нашем исследовании лиц с очень высокими титрами антител было больше в Тверской области (≈11,0%), чем в Республике Бурятия (8,5%), причем наиболее трудоспособного возраста – от 30 до 50 лет.
По данным некоторых исследователей, изучавших коллективный иммунитет к дифтерии в разных регионах РФ, в Республике Бурятия 93,3% детского населения имеет защитный уровень антител в сыворотке крови, при этом среди совокупного населения число сывороток с высокими титрами составило 8,7%, а с низкими было очень большим – 35,9%. Указанные показатели напряженности иммунитета были охарактеризованы исследователями как низкие в сравнении с прочими субъектами РФ. Однако среди регионов РФ самый низкий уровень защиты от дифтерии отмечен в Тверской области (62,0%) и Алтайском крае (68,9%) [16]. Оценивая ситуацию в целом и учитывая, что поствакцинальный антитоксический иммунитет защищает от тяжелых форм заболевания, но не препятствует инфицированию С. diphtheriatox+ [13, 18], уровень антитоксических противодифтерийных антител в обследованных регионах является недостаточно высоким и требует проведения ревакцинации против дифтерии серонегативных лиц.
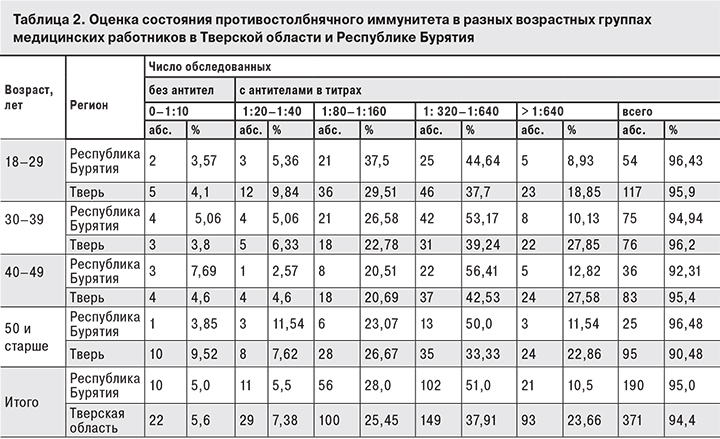
Особенностью столбнячной инфекции является то, что постинфекционный иммунитет при этом заболевании отсутствует (или находится на очень низком уровне), поэтому наличие противостолбнячного антитоксического иммунитета является объективным и достоверным критерием проведенной вакцинации [1, 13]. Данные о состоянии антитоксического противостолбнячного иммунитета, приведены в табл 2. Число серонегативных лиц в среднем не превышало 5,0% в Республике Бурятия и 5,6% – в Тверской области, что соответствует действующим нормативам. Наибольшее число обследуемых с титрами антител ниже 1:20 наблюдалось в Республике Бурятия в возрастной группе 40–49 лет (7,7%), а в Тверской области – в группе 50 лет и старше (9,5%). Это указывает на необходимость проведения дополнительной ревакцинации против столбняка медицинских работников в возрасте старше 40 лет.
В настоящее время, по данным некоторых авторов [19, 20], можно констатировать, что дифтерия и столбняк благодаря массовой вакцинации населения (охват вакцинацией взрослых против дифтерии приближается к 97%) в глобальном масштабе снова стали управляемыми инфекциями. Немалую роль при этом сыграли специально подобранные сочетания вакцин и дифтерийного и столбнячного анатоксинов, что способствует взаимному иммуномодулирующему эффекту.
Выводы
- Проведена оценка состояния иммунитета к вирусам кори, краснухи, эпидемического паротита, а также состояния антитоксического иммунитета в отношении дифтерии и столбняка в группе медицинских работников в регионах с разным уровнем заболеваемости с использованием коллекции Банка сывороток крови Федерального научно-исследовательского центра эпидемиологии и микробиологии имени почетного академика Н.Ф. Гамалеи Минздрава России.
- Установлено, что в регионе с высоким уровнем заболеваемости (Тверская область) уровень иммунологической защищенности в индикаторной группе ниже, чем в регионе с более низким уровнем заболеваемости (Республика Бурятия). Различия были подтверждены данными серологического скрининга.
- При оценке возрастного состава лиц, уязвимых в отношении указанных инфекций, установлено, что к кори, краснухе и эпидемическому паротиту более восприимчивы лица в возрасте 18–50 лет, а к дифтерии и столбняку – лица старше 50 лет, что диктует необходимость проведения соответствующей дополнительной вакцинации.
- Сопоставляя полученные данные с историей внедрения вакцинации против указанных инфекций в России (массовая вакцинация начата в 80-е годы), можно говорить о том, что значительная часть населения в возрасте старше 50 лет имеет естественный постинфекционный иммунитет к кори, краснухе и эпидемическому паротиту, обладающий достаточной стойкостью, тогда как лица более молодого возраста имеют преимущественно искусственно приобретенный иммунитет, нестойкость которого вызывает ряд вопросов относительно качества проведенной вакцинации населения.
- В целом, исходя из процентного соотношения серонегативных лиц в общей иммунологической структуре обследованных групп, ситуация по вакцинопрофилактике столбняка и дифтерии более благополучная, чем по кори, краснухе, эпидемическому паротиту. Это может быть связано с особенностями вакцинных препаратов: поливакцин (АКДС, АДС-М) и моно- или дивакцин для профилактики кори, краснухи, эпидемического паротита. Использование комбинированных препаратов для вакцинации населения, по мнению ВОЗ, считается приоритетным ввиду доказанной их экономической и эпидемиологической целесообразности.


