Острые кишечные инфекции (ОКИ) по-прежнему представляют одну из наиболее актуальных проблем инфекционной патологии. Так, в 2011 г. в Российской Федерации зарегистрировано более 776 тыс. случаев заболеваний ОКИ установленной и неустановленной этиологии [1].
Вместе с тем, в течение двух последних десятилетий в нашей стране наблюдается отчетливое снижение регистрации эшерихиозов, тогда как они широко распространены во всем мире и не утрачивают своих лидирующих позиций, особенно в этиологической структуре ОКИ у детей [2–5]. В России ежегодно официально регистрируется лишь от 17 до 20 тыс. случаев ОКИ, вызванных эшерихиями. Подавляющее большинство (75%) заболевших эшерихиозами – дети в возрасте до 14 лет [1]. Снижение числа выявленных случаев этих заболеваний в настоящее время обусловлено, прежде всего, сложностями диагностики.
Дифференцировать различные группы диареегенных Escherichia coli при проведении классических микробиологических исследований в клинической практике в последние годы стало трудно. Наиболее распространенным в практическом здравоохранении рутинным методом их выявления является определение серогруппы/серотипа с последующим косвенным определением принадлежности изолята к одной из известных групп диареегенных E. coli. Прямые методы обнаружения специфических факторов вирулентности, осуществляемые с помощью биопроб, методов выявления специфических токсинов, способности адгезии к культурам клеток, а также выявления генов, кодирующих факторы вирулентности, применяются редко [6–8]. Серологические исследования при эшерихиозах у детей не имеют диагностической ценности [9]. Ряд эшерихиозов (энтероаггрегативные, диффузно-прикрепляющиеся) в Российской Федерации до недавнего времени не диагностировались. В связи с этим представляет интерес эволюция эшерихиозов у детей за 25 лет на примере крупной инфекционной больницы Москвы.
Нами обследованы 789 детей в возрасте от 1 мес. до 5 лет, находившихся на лечении в отделениях острых кишечных инфекций Детской инфекционной больницы № 5 (Москва) с ноября 2009 г. по июнь 2011 г. Отбор пациентов проводили методом случайной выборки в течение года. На каждого пациента заполнялась специальная разработанная нами учетная карта, в которой ежедневно отмечали данные о течении заболевания, клинико-лабораторных обследованиях, а также фиксировали данные анамнеза. Для уточнения эпидемиологического анамнеза проводили анкетирование родителей пациентов. Оценку степени тяжести и клинических форм ОКИ проводили на основании утвержденных Минздравсоцразвития России «Клинических рекомендаций по диагностике и лечению острых кишечных инфекций у детей» [9].
Для выявления возбудителей ОКИ всех детей обследовали в 1-й день госпитализации рутинными методами (бактериологический посев, ИФА для выявления ротавирусного антигена) и методом ПЦР. На 2-й неделе болезни у пациентов с неподтвержденным этиологическим диагнозом проводили серологические исследования крови методом РПГА с сальмонеллёзными, шигеллёзными и иерсиниозными диагностикумами. Диагноз эшерихиоза ставили на основании клинической картины болезни и выявления диареегенных эшерихий в анализе кала методом ПЦР (исследование проведено канд. мед. наук А.Т. Подколзиным). Использовали тест-системы «Амплисенс Эшерихиозы-FL» (номер последней перерегистрации – ФСР 2010/07977 от 18 ноября 2011 г.). Бактериологические исследования на эшерихиозы не проводили в связи с отсутствием диагностических сывороток в бактериологической лаборатории больницы. Кроме этого, у 453 пациентов проводили исследование методом ПЦР в динамике в 1-й и на 4–5-й день пребывания в стационаре для оценки элиминации диареегенных E coli.
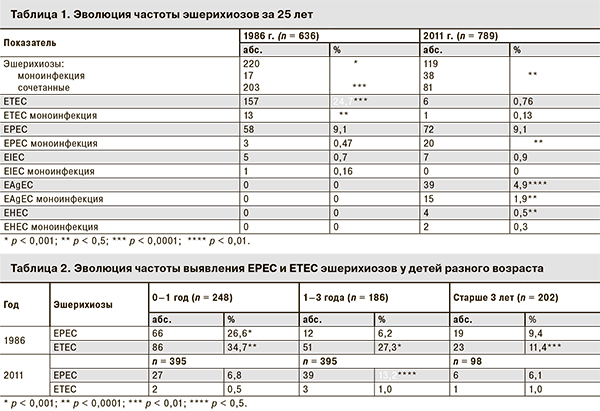
Для выяснения тенденций эволюции эшерихиозов мы сравнили данные, полученные в ходе настоящего исследования, с архивными данными за 1986 г., когда в Детской инфекционной больнице № 5 (Москва) в результате обследования 636 детей, больных ОКИ, были диагностированы 3 типа эшерихиозов: энтеротоксигенные (ЕТЕС), энтеропатогенные (ЕРЕС) и энтероинвазивные (ЕIEC). Мы сравнили и проанализировали данные о частоте выявления эшерихий последних лет с данными 1986 г. (табл. 1).
Из табл. 1 следует, что по сравнению с 1986 г. общая частота выявления эшерихиозов достоверно уменьшилась, среди них частота обнаружения моноэшерихиозов несколько возрасла, а сочетанной эшерихиозной инфекции – значительно уменьшилась. Этиологический спектр эшерихиозов также претерпел значительные изменения. В последние годы выявлены новые, ранее не диагностированные эшерихиозы: энтерогеморрагические (ЕНЕС) и энтероаггрегативные (EAgEC).
Анализ возрастной структуры заболевших ЕРЕС и ЕТЕС эшерихиозами (табл. 2) показал, что среди больных ЕРЕС эшерихиозом в настоящее время по сравнению с 1986 г. достоверно увеличилась количество детей в возрасте от 1 года до 3 лет и уменьшилось количество детей первого года жизни. Доля детей, больных ЕТЕС эшерихиозом, достоверно уменьшилась во всех возрастных группах.
 Далее мы сравнили, изменилась ли сезонность ЕРЕС и ЕТЕС эшерихиозов в течение 25 лет. Оказалось, что в 1986 г. максимальные показатели заболеваемости ЕРЕС эшерихиозом были отмечены с января по апрель, минимальные – с мая по август. В нашем исследовании мы регистрировали ЕРЕС эшерихиоз равномерно в течение всего года. В 1986 г. максимальные показатели заболеваемости ЕТЕС эшерихиозом приходились на июнь–июль, минимальные – на ноябрь–декабрь. Мы также отмечали максимальный подъем заболеваемости ЕТЕС эшерихиозом летом. По данным за 1986 г., осенью заболеваемость снижалась, по нашим данным – все еще сохранялась на высоком уровне, ее снижение отмечено только в зимний период, а весной ЕТЕС эшерихиоз не регистрировался вообще.
Далее мы сравнили, изменилась ли сезонность ЕРЕС и ЕТЕС эшерихиозов в течение 25 лет. Оказалось, что в 1986 г. максимальные показатели заболеваемости ЕРЕС эшерихиозом были отмечены с января по апрель, минимальные – с мая по август. В нашем исследовании мы регистрировали ЕРЕС эшерихиоз равномерно в течение всего года. В 1986 г. максимальные показатели заболеваемости ЕТЕС эшерихиозом приходились на июнь–июль, минимальные – на ноябрь–декабрь. Мы также отмечали максимальный подъем заболеваемости ЕТЕС эшерихиозом летом. По данным за 1986 г., осенью заболеваемость снижалась, по нашим данным – все еще сохранялась на высоком уровне, ее снижение отмечено только в зимний период, а весной ЕТЕС эшерихиоз не регистрировался вообще.
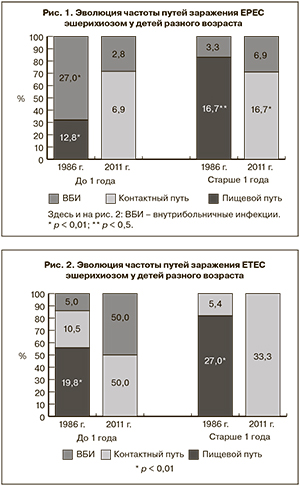
Не менее интересным было сравнение путей заражения ЕРЕС и ЕТЕС эшерихиозами. Так, пищевой путь, доминировавший ранее, выявлен не был, фиксировались лишь внутрибольничный и контактный пути передачи инфекции. На рис. 1 представлена эволюция данных о регистрируемых путях заражения ЕРЕС эшерихиозом у детей разного возраста.
Внутрибольничный путь передачи ЕРЕС эшерихиоза у детей первого года жизни в 1986 г. отмечался достоверно чаще, чем в настоящее время (27 и 2,8% соответственно), у детей старше 1 года в 2011 г. стал актуален контактный путь заражения (16,7%). Пищевой путь нами в 2011 г. подтвержден не был, в отличие от данных 1986 г. (12,8% у детей до 1 года и 16,7% у детей старше 1 года).
На рис. 2 наглядно представлены данные об изменении частоты выявления путей заражения ЕТЕС эшерихиозом у детей разного возраста.
Как видно из рис. 2, в 1986 г. у детей разного возраста с ЕТЕС эшерихиозом достоверно чаще преобладал пищевой путь заражения (19,8% у детей до 1 года и 27% у детей старше 1 года).
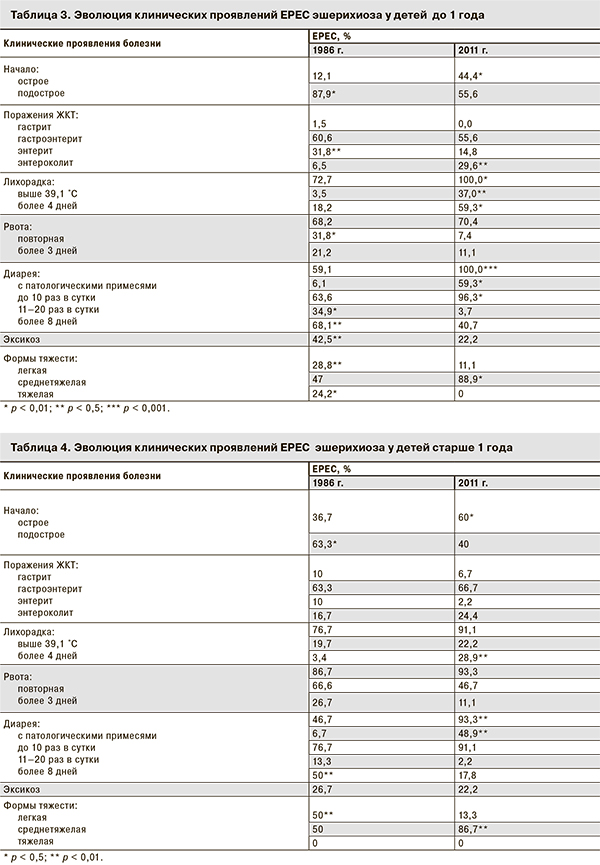
На примере ЕРЕС эшерихиоза мы проследили, как изменилось клиническая манифестация болезни за 25 лет. В табл. 3 представлена эволюция клинических проявлений ЕРЕС эшерихиоза у детей первого года жизни.
Как видно из табл. 3, в настоящее время у детей до 1 года достоверно чаще болезнь имеет острое начало, а не подострое, как 25 лет назад. Поражение желудочно-кишечного тракта (ЖКТ) у половины пациентов, как и в 1986 г., фиксировали по типу гастроэнтерита, однако в настоящее время достоверно чаще отмечают энтероколиты и реже – энтериты. Лихорадка отмечалась у всех пациентов, для нее стал характерен более высокий уровень повышения температуры тела, бóльшая длительность. Рвота у детей до 1 года в наше время встречается реже. Патологический стул стал регистрироваться у всех пациентов, однако уменьшилась его частота и длительность. В настоящий момент увеличилось содержание патологических примесей в стуле по сравнению с данными 25-летней давности.
Частота регистрации эксикоза при ЕРЕС эшерихиозе у детей до 1 года также уменьшилась.
Изменилась тяжесть течения болезни: ЕРЕС эшерихиоз чаще стал протекать в среднетяжелой форме (она преобладала и в 1986 г., но тогда среднетяжелая форма была менее чем у половины пациентов, а в 2011 г. – почти у 90%, т. е. у подавляющего большинства), сократилось число тяжелых и легких форм заболевания.
По той же схеме мы сравнили частоту клинических проявлений ЕРЕС эшерихиоза у детей старше 1 года (табл. 4).
Как видно из табл. 4, в настоящее время у детей с ЕРЕС эшерихиозом старше 1 года (как и у детей до 1 года), достоверно чаще болезнь имеет острое начало, а не подострое, как ранее. Увеличилась длительность лихорадки. Патологический стул стал регистрироваться чаще, в нем чаще присутствуют патологические примеси, но уменьшилась продолжительность кишечной дисфункции. Сократилось число легких форм и значительно возросла частота среднетяжелых.
Итак, в результате проведенного сравнительного анализа можно констатировать, что в настоящее время частота регистрации эшерихиозов у детей достоверно снизилась, что связано с низкой эффективностью применяемых традиционных и отсутствием широкого внедрения высокоинформативных (ПЦР) методов диагностики данной инфекции. За 25 лет в процессе эволюции произошли отчетливые изменения структуры эшерихиозов: снизилась частота выявления сочетанной эшерихиозной инфекции, уменьшилась частота выявления ЕТЕС эшерихиоза, увеличилась частота ЕРЕС эшерихиоза; зафиксированы новые, ранее не диагностировавшиеся эшерихиозы (ЕНЕС, ЕАgЕС).
Изменилась возрастная структура ЕРЕС эшерихиоза: уменьшилась доля детей первого года жизни, но увеличилась доля детей от 1 года до 3 лет.
Произошли перемены в сезонности ЕРЕС эшерихиоза. Так, в 1986 г. максимальный подъем заболеваемости приходился на зимнее-весенний период, а минимальный – на летний. В настоящее время ЕРЕС эшерихиоз регистрируется равномерно в течение всего года, без выраженных подъемов и спадов заболеваемости.
Установлено изменение путей передачи ЕРЕС и ЕТЕС эшерихиозов. В ХХI веке передача этих заболеваний пищевым путем не так актуальна, как раньше. ЕРЕС эшерихиоз у детей до 1 года реже регистрируется как внутрибольничная инфекция, а у детей старше 1 года отчетливо увеличилась частота контактного пути инфицирования.
Изменились в процессе эволюции клинические проявления ЕРЕС эшерихиоза. Болезнь чаще имеет острое начало у детей как до 1 года, так и старше. У детей старше 1 года лихорадка стала более длительной. Патологический стул при ЕРЕС эшерихиозе регистрируется чаще, но имеет меньшую длительность, возросло наличие в нем патологических примесей. Изменилась тяжесть течения болезни: увеличилось число зарегистрированных среднетяжелых форм заболевания и уменьшилось число легких. У детей до 1 года при ЕРЕС эшерихиозе увеличилась частота поражения ЖКТ по типу энтероколита, лихорадка стала регистрироваться у всех больных, температура тела у 1/3 пациентов выше 39,1 ˚С, рвота отмечается реже, патологический стул стал менее частым, закономерно реже регистрируются эксикоз и тяжелое течение болезни.