Острые респираторные инфекции (ОРИ) являются одной из ведущих проблем здравоохранения и одной из основных причин заболеваемости и смертности во всем мире. В этиологической структуре ОРИ немаловажную роль играют вирусы (гриппа, парагриппа, аденовирусы, респираторно-синцитиальный вирус, риновирусы и др.) – они являются возбудителями ОРИ в подавляющем большинстве случаев [1].
Одним из «новых» вирусных агентов, вызывающих ОРИ у человека, является коронавирус. Впервые он был выделен D. Tyrrell и M. Bynoe еще в 1965 г. от больного острым респираторным заболеванием, однако интенсивное изучение коронавирусов началось лишь в начале XXI в. с развитием технологически новых лабораторных методов исследования, таких как полимеразная цепная реакция (ПЦР). В дальнейшем были открыты различные штаммы этого вируса, вызывающие заболевания не только у человека, но и у млекопитающих.
По данным ряда авторов [2–6], коронавирусная инфекция распространена во всем мире и является частой причиной ОРИ верхних и нижних дыхательных путей человека. Эта инфекция регистрируется круглогодично, но наиболее часто – в осенне-зимний период. Чаще болеют дети раннего возраста, однако возможно развитие заболевания во взрослом возрасте у лиц с ослабленным иммунитетом [7]. Клинические проявления ОРИ коронавирусной этиологии разнообразны. Чаще всего происходит поражение верхних отделов респираторного тракта с развитием ринита, фарингита, острого бронхита [8]. У недоношенных детей и людей с отягощенным преморбидным фоном и ослабленным иммунитетом при ОРИ коронавирусной этиологии отмечают более тяжелое течение заболевания, нередко развиваются осложнения: бронхит, бронхиолит, пневмония [9–11]. При коронавирусной инфекции возможно поражение желудочно-кишечного тракта (ЖКТ) с развитием гастроэнтерита. Такие больные обычно жалуются на боли в животе, рвоту, диарею; при этом возможно как сочетание симптомов поражения респираторного и пищеварительного трактов, так и симптоматика поражения только ЖКТ [12]. В литературе встречаются единичные данные о том, что коронавирусы человека могут быть причиной неврологических заболеваний [13, 14]. Важно подчеркнуть, что в нашей стране короновирусная инфекция относится к числу мало изученных заболеваний, имеются лишь единичные работы, посвященные ее изучению [1, 2, 15].
В связи с многообразием клинических проявлений ОРИ коронавирусной этиологии и малым числом исследований по данной проблеме, целью нашей работы явилось определение клинико-лабораторных особенностей ОРИ коронавирусной этиологии у детей.
 Материалы и методы
Материалы и методы
Под наблюдением находилось 628 детей в возрасте от 3 мес до 6 лет, госпитализированных в специализированное отделение инфекционной клинической больницы № 1 (Москва) в период с января 2008 по декабрь 2009 г. с диагнозом «острая респираторная инфекция» (ОРИ). Большинство детей поступили в стационар в первые трое суток от начала заболевания. Всем пациентам проводили общеклинические обследования: лабораторное обследование, включающее общий анализ крови, общий анализ мочи. Применяли бактериологические методы, метод иммунофлюоресценции с использованием высокоиммунных сывороток против вирусов гриппа, парагриппа, аденовируса. Для уточнения этиологии ОРИ использовали метод ПЦР с изучением мазков, взятых одноразовыми тампонами из ротоглотки и полости носа в 1-е стуки пребывания ребенка в стационаре. Исследования мазков проводили в отделе молекулярной диагностики ФБУН «Центральный НИИ эпидемиологии» Роспотребнадзора, (Москва). По показаниям проводили рентгенографию легких.
В результате исследования у 50 детей была диагностирована коронавирусная инфекция. Оценку степени тяжести заболевания проводили согласно рекомендациям Союза педиатров России [16]. К легким формам были отнесены случаи коронавирусной инфекции, протекавшей на фоне субфебрильной температуры, с умеренным кашлем, насморком, без выраженных признаков интоксикации, расстройств дыхания или осложнений. К среднетяжелой форме относили заболевание, протекавшее с умеренно выраженной интоксикацией, фебрильной лихорадкой, выраженными катаральными явлениями (заложенностью носа, ринорреей, кашлем), компенсированными расстройствами дыхания.
Результаты
Из 628 детей у 50 методом ПЦР была диагностирована коронавирусная инфекция, из них у 40 (80%) выявлена моно-, а у 10 (20%) – микст-вирусная инфекция. Наиболее часто коронавирусную инфекцию регистрировали в осенне–зимние месяцы (с октября по февраль).
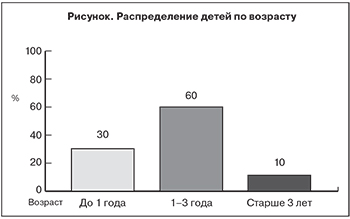
Самой многочисленной была группа пациентов в возрасте до 3 лет: они составляли 90% (см. рисунок), что согласуется с данными литературы [15–17]. Среди пациентов преобладали мальчики – их было 34 (68%).
Результаты исследования 40 пациентов с моноинфекцией показали, что заболевание начиналось остро и протекало в легкой форме у 19 (47,5%) детей, в среднетяжелой – у 21 (52,5%) ребенка. Заболевание развивалось на фоне нормальной температуры тела у 2 (5%) детей, субфебрильной – у 17 (42,5%), фебрильной – у 21 (52,5%) ребенка. Длительность лихорадочного периода у 29 (72,5%) детей составляла 1–2 дня, у 9 (17,5%) – 3–4 дня. Выраженных симптомов интоксикации не наблюдали, однако у 5 (12,5%) детей отмечали бледность кожных покровов, у 29 (72,5%) – снижение аппетита, которые сохранялись в течение 1–2 дней.
В большинстве случаев ведущим клиническим синдромом являлся катаральный: симптомы поражения верхних отделов дыхательного тракта отмечали у всех детей. Явления ринита (заложенность носа, риноррею слизистого характера) выявляли в 94,8% случаев. У всех детей при осмотре ротоглотки обращала на себя внимание умеренная гиперемия слизистой оболочки, дужек, мягкого неба. Особенностью течения коронавирусной инфекции было то, что у 21 (52,5%) ребенка в дебюте заболевания регистрировали одновременно грубый лающий кашель, охриплость голоса, инспираторную одышку, характерные для стенозирующего ларингита с явлениями стеноза гортани 1-й степени. Вместе с тем изолированное изменение тембра голоса и охриплость были выражены у 13 (32,5%) пациентов. К числу наиболее частых симптомов у детей с ОРИ коронавирусной этиологии следует отнести кашель: он присутствовал у всех детей, при этом у 33 (84,5%) характер кашля при поступлении в стационар определялся как сухой, ненавязчивый, безболезненный, с последующим появлением необильной мокроты. У 7 (15,5%) детей кашель при поступлении характеризовался как влажный. Аускультативная картина в легких не отличалась особым разнообразием: на фоне жесткого дыхания у 26 (65%) пациентов фиксировали единичные влажные разнокалиберные хрипы, которые выслушивали лишь у 3 детей, единичные сухие хрипы – у 1 ребенка и у 1 ребенка – проводные хрипы.
Осложнений в виде поражений нижних отделов респираторного тракта с развитием пневмонии, которая наиболее тяжело протекает у детей раннего возраста, в нашем исследовании выявлено не было. Со стороны сердечно-сосудистой системы изменений в виде тахикардии, приглушения сердечных тонов также не наблюдали ни у одного ребенка.
У детей с коронавирусной инфекцией наблюдали проявления кишечной дисфункции (тошноту, рвоту или срыгивания, боли в животе, жидкий стул энтеритного характера без патологических примесей). Наряду с симптомами поражения респираторного тракта у 5 (7,5%) пациентов отмечали рвоту, из них у 2 она была многократной. Рвота сохранялась в течение 1–2 дней. Жидкий стул был выявлен у 4 (10%) пациентов, частота его не превышала 3–4 раз в сутки. Необходимо отметить, что всем детям при поступлении в стационар неоднократно проводили исследование кала на наличие патогенной кишечной флоры бактериологическими методами, а также методом ПЦР. Результаты у всех пациентов были отрицательными.
Такая же клиническая картина заболевания может встречаться у детей и при ОРИ другой этиологии [18, 19], что создает трудности для дифференциальной диагностики и обосновывает проведение лабораторных исследований для установления этиологического диагноза.
В острой фазе заболевания при анализе гематологических показателей были выявлены изменения, соответствующие течению инфекционного процесса. Так, лейкоцитоз отмечали у 18 (45%) детей, нейтрофильный сдвиг в периферической крови – у 17 (42,5%), лимфоцитоз – у 6 (15%), повышенные показатели СОЭ (больше 12 мм/ч) – у 10 (35%). Такие показатели соответствуют течению ОРИ и, согласно данным литературы, могут отмечаться при ОРИ другой этиологии [18–20].
Представлял интерес детальный анализ клинической симптоматики при коронавирусной инфекции, сочетанной с ОРИ другой этиологии. У 10 (20%) детей была диагностирована микст-вирусная инфекция, обусловленая сочетанием двух возбудителей: коронавирус + грипп (у 3 детей) или коронавирус + аденовирус (у 4). У 2 детей возбудителями заболевания являлись ассоциации 3 вирусов: коронавирус + парагрипп + аденовирус. У всех детей начало заболевания было острым. Высокую (< 38,5 °С) лихорадку наблюдали у 8 из 10 детей, причем подобная гипертермия проявилась у 3 детей с микст-инфекцией коронавирус + аденовирус, у 2 – коронавирус + грипп. При первом варианте микст-инфекции длительность лихорадочного периода составила 1, 2 и 4 дня, а во втором – 6 и 8 дней. Лишь у 1 ребенка заболевание, вызванное микст-инфекцией (коронавирус + аденовирус), протекало в легкой форме, у остальных 9 детей – в среднетяжелой. У пациентов были отмечены симптомы интоксикации: вялость (у 4 детей), бледность кожи (у 1), снижение аппетита (у 7). Катаральные явления (заложенность носа, ринорея слизистого характера, умеренная гиперемия зева) были выявлены у всех больных уже при поступлении. Явления ларинготрахеита со стенозом гортани в виде грубого лающего кашля, охриплости голоса, инспираторной одышки отмечены у 8 детей, они сохранялась не дольше 1–2 дней. Признаков поражения нижних дыхательных путей (бронхит, пневмония) не выявлено ни у одного ребенка. Кишечная дисфункция проявилась наличием рвоты у 5 больных и жидкого стула до 1–5 раз без патологических примесей – у 4, причем симптомы поражения респираторного тракта и ЖКТ у этих больных развились одновременно. Изменений со стороны сердечно-сосудистой системы не выявили ни у одного ребенка. При анализе гемограмм было установлено, что при микст-вирусной ассоциации коронавирус + грипп картина крови носит выраженный воспалительный характер с ускорением СОЭ свыше 12 мм/ч у всех детей, то есть гематологические показатели соответствовали течению инфекционного процесса и не отличались какими-либо характерными особенностями ни у одного ребенка [21].
Заключение
Коронавирусная моноинфекция чаще возникала у детей раннего возраста (до 3 лет), протекала в легкой и среднетяжелой форме. В большинстве случаев ведущим клиническим синдромом являлся катаральный. Заболевание часто сопровождалось кашлем, лихорадкой, явлениями стенозирующего ларинготрахеита, реже – развитием кишечной дисфункции. Микст-вирусные инфекции, обусловленные сочетанием короновирусов и 1 или 2 других вирусов, манифестируют с симптомов поражения респираторного тракта с умеренно выраженным катаральным синдромом; сопровождаются гипертермией, кашлем, ларинготрахеитом; у половины детей имеются симптомы поражения ЖКТ. В ряде случаев можно выявить черты клинической картины соответствующих моноинфекций. Патогномоничных симптомов коронавирусной инфекции у детей определить не удалось, аналогичная картина манифестации заболевания встречалась у госпитализированных детей и при ОРИ другой этиологии. Представляется интересным проведение дополнительных исследований, посвященных сравнительной клинической оценке течения ОРИ коронавирусной и другой этиологии у детей, а также изучению долговременных последствий коронавирусной инфекции для здоровья человека.



