Во всем мире хронический гепатит С (ХГС) представляет серьезную социальную и медико-биологическую проблему, являясь ведущей причиной потери потенциальных лет жизни и одной из причин преждевременной смерти. Особенность течения заболевания определяет сложность его выявления: при инфицировании развивается острый ГС (ОГС), который преимущественно имеет бессимптомное или субклиническое течение, а при развитии ХГС биохимические показатели могут оставаться нормальными или изменяться незначительно в течение 15–20 лет [1–3]. Такая ситуация приводит к тому, что большая часть лиц, инфицированных вирусом ГС, не подозревают о болезни, оставаясь невыявленными источниками инфекции и не получая своевременно противовирусной терапии (ПВТ), которая позволила бы снизить риск формирования неблагоприятных последствий ХГС и преждевременной смерти.
Анализ регистрируемых клинических форм ГС в России показывает, что показатель заболеваемости ОГС, достигнув максимального значения в 2000 г., имел тенденцию к снижению, в то время как показатель заболеваемости впервые установленным ХГС, имевший тенденцию к росту до 2008 г., в последние годы стабилизировался на уровне 39–40 на 100 тыс. населения России [4–7]. Основной контингент инфицированных вирусом ГС (ВГС) в настоящее время составляют лица в возрасте от 20 до 39 лет, то есть лица репродуктивного и наиболее трудоспособного возраста [5–7]. По мнению экспертов, в ближайшие 10–20 лет ХГС станет основной проблемой национальных органов здравоохранения в связи с значительным ростом случаев цирроза печени, гепатоцеллюлярной карциномы (ГЦК) и преждевременной смерти от последствий ГС, что повлечет значительные социальные и медицинские потери [2, 8–10].
Предотвратимая смертность рассматривается как возможность сокращения потерь населения от причин, которые поддаются влиянию со стороны учреждений здравоохранения [11]. Уже около 15 лет в практике здравоохранения России существуют схемы ПВТ, которые позволяют предотвратить прогрессирование ХГС и снизить риск преждевременной смерти. Основными задачами терапии больныхс ХГС считается обеспечение быстрой кинетики снижения вирусной нагрузки и достижение устойчивого вирусологического ответа (УВО). УВО означает отсутствие РНК ВГС в крови через 24 недели после окончания терапии [12]. Однако вероятность достижения УВО зависит от многих факторов, в том числе существенно – от генотипа ВГС [13]. По данным многолетних исследований [12, 14, 15–17, 18], в разных регионах Российской Федерации распространены (по убывающей частоте) генотипы 1, 3, 2. Среди подтипов выявлено преобладание 1b и 3а с тенденцией к возрастанию доли последнего.
Международным стандартом лечения ХГС признана комбинированная терапия пегилированным интерфероном альфа-2а (ПегИФН-α-2а) или альфа-2b (ПегИФН-α-2b) в сочетании с рибавирином [12, 13]. Стандартная терапия позволяет добиться УВО у 76–88% больных, инфицированных ВГС генотипа 2 или 3, и только у 40–50% больных, инфицированных генотипом 1 [16]. Для повышения эффективности терапии больных ХГС, вызванным ВГС генотипа 1, с 2011 г. в США и Европе и с 2013 г. в России были одобрены первые препараты прямого противовирусного действия – ингибиторы протеазы боцепревир и телапревир. Тройная ПВТ, включающая боцепревир или телапревир в комбинации с ПегИФН и рибавирином, применяется для лечения больных ХГС, вызванным ВГС генотипа 1, и способствует повышению процента УВО как у пациентов, получавших терапию впервые, так и у не ответивших на стандартную ПВТ [16, 19–21]. С 2013 г. за рубежом зарегистрирован целый ряд новых препаратов прямого антивирусного действия (Direct-Acting-Antiviral – DAA), которые повышают эффективность лечения и открывают возможность безинтерфероновых вариантов ПВТ для отдельных категорий больных ХГС [22, 23].
Целью исследования является прогнозная оценка предотвратимой смертности, ассоциированной с ХГС, на основе разработанной эпидемиологической модели ГС (на примере Москвы).
Материалы и методы
При создании эпидемиологической модели ГС использованы данные литературы о патогенезе, эпидемиологии и терапии ГС; сведения Росстата о численности населения Москвы; данные Федерального центра гигиены и эпидемиологии Роспотребнадзора о регистрации заболеваемости в Москве ОГС за период 1994–2014 гг. и ХГС – за период 1999–2014 гг.
Эпидемиологическая модель ГС разработана на основе отечественной теории математического моделирования эпидемий «Эпиддинамика» [24]. Ее применение позволяет построить логически адекватную модель, которая отражает количественные особенности развития эпидемического процесса, при котором каждый индивидуум имеет уникальные характеристики развития инфекционного процесса от момента заражения до исхода заболевания [25–27]. В 2008 г. нами была разработана модель распространения ВГС, учитывающая количество невыявленных лиц («скрытый контингент»), инфицированных ВГС [28]. В связи с тем, что инфекционный процесс ГС у детей имеет свои особенности, а также в соответствии с незначительной долей детей в общей структуре заболеваемости ГС, была предложена схема инфекционного процесса ГС с основными стадиями-состояниями, характерными для взрослых инфицированных лиц. В 2008 г. с помощью разработанной модели был проведен прогноз динамики количества больных ГС в России на среднесрочный период, согласно которому заболеваемость ОГС имела тенденцию к снижению, и в 2013 г. число больных с желтушной формой (зарегистрированные взрослые) составило 2000 человек [29], что согласовалось с официальными данными, в соответствии с которыми в России в 2013 г. было зарегистрировано 2012 случаев ОГС среди лиц старше 17 лет. Такое соответствие расчетных и исходных данных говорит о высокой степени адекватности модели, что позволяет проводить прогнозную оценку количества лиц с ОГС на среднесрочный период (5 лет).
На основе ранее разработанной модели была предложена новая схема эпидемиологической модели с учетом охвата терапией больных ХГС для оценки предотвратимой смертности (рис. 1 см. на вклейке). На схеме синие стрелки обозначают процесс перехода пациентов в соответствующие стадии-состояния инфекционного процесса ГС. Лица, представляющие собой источники инфицирования ГС, объединены в красный контур. Красная стрелка отображает механизм передачи возбудителя ГС (с учетом действующих путей и факторов передачи) от источников инфекции к восприимчивым лицам (λ – средняя частота передачи ВГС).
Математическую модель развития эпидемического процесса ГС описывает система интегро-дифференциальных уравнений в частных производных (с граничными и начальными условиями). Основные переменные и параметры, использованные для описания модели, имеют следующие обозначения:
t – календарное время;
τ – «индивидуальное» время, прошедшее с момента заражения индивидуума;
P(t) – численность населения территории в момент времени t;
X(t) – множество восприимчивых к ВГС лиц в момент t;
Y(τ,t) – численность лиц, распределенных по τ в момент t в стадии инкубации (при инфицировании ВГС);
Y1 (τ,t) – численность зарегистрированных лиц, распределенных по τ в момент t в стадии ОГС;
Y2 (τ,t) – численность невыявленных лиц, распределенных по τ в момент t в стадии ОГС;
Y11(τ,t) – численность зарегистрированных лиц, распределенных по τ в момент t в стадии ХГС;
Y21(τ,t) – численность лиц, распределенных по τ в момент t в стадии ХГС (невыявленные или «скрытый» контингент лиц с ХГС);
Yt (τ,t) – численность лиц, распределенных по τ в момент t в стадии ХГС, получающих стандартную ПВТ;
Ynt(τ,t) – численность лиц, распределенных по τ в момент t в стадии ХГС, получающих стандартную ПВТ;
Yt0 (τ,t) – численность лиц, распределенных по τ в момент t в стадии ХГС, не ответивших на ПВТ;
Yt1(τ,t) – численность лиц, распределенных по τ в момент t в стадии ХГС, ответивших на ПВТ (лица с УВО);
Yt2(τ,t) – численность лиц, распределенных по τ в момент t в стадии ХГС, получающих повторную ПВТ;
R1(t), R2(t) – численность реконвалесцентов после ОГС в момент времени t;
Zt(t) – численность лиц без прогрессирования ХГС в момент времени t;
Zt0(t) – численность лиц с прогрессированием ХГС (не ответившие ранее на ПВТ) в момент времени t;
Znt(t) – численность лиц прогрессированием ХГС, не получающих ранее ПВТ, в момент времени t;
Z21(t) – численность невыявленных лиц с прогрессированием ХГС в момент времени t;
α – начальная доля лиц, восприимчивых к заражению ВГВ (группа риска заражения), среди всего населения территории
β – коэффициент скорости прироста населения территории в единицу времени (в неделю);
λ – средняя частота передачи возбудителя от источников инфекции (с соответствующими действующими путями и факторами передачи возбудителя) восприимчивым лицам;
α1 – доля выявленных лиц в стадии ОГС;
b1 – доля перехода в стадию ХГС лиц, завершивших стадию ОГС;
g – доля не выявленных лиц с ХГС, имеющих вероятность выявления позднее
Реализация математической модели в виде компьютерной программы «HCV-therapy» осуществлена с помощью технологии компьютерного моделирования EpidMod for Windows, разработанной в Федеральном научно-исследовательском центре эпидемиологии и микробиологи им. Н.Ф. Гамалеи Минздрава России [30].
Результаты и обсуждение
 Первым этапом исследований, предваряющим проведение расчетов (вычислительных экспериментов), является идентификация параметров модели, отражающих численные закономерности развития эпидемического процесса на изучаемой территории. Конечной целью идентификации параметров модели является поиск значений их оптимального сочетания при условии наилучшего соответствия модельных данных исходным данным. В качестве идентифицируемых параметров модели были взяты: доля лиц, восприимчивых к заражению ВГС (группа риска заражения), среди населения (a) и средняя частота передачи ВГС от источников инфекции (с учетом действующих путей и факторов передачи) восприимчивым лицам (l). В качестве исходных взяты данные официальной статистики о заболеваемости ОГС среди взрослого населения Москвы за период 1994–2014 гг.
Первым этапом исследований, предваряющим проведение расчетов (вычислительных экспериментов), является идентификация параметров модели, отражающих численные закономерности развития эпидемического процесса на изучаемой территории. Конечной целью идентификации параметров модели является поиск значений их оптимального сочетания при условии наилучшего соответствия модельных данных исходным данным. В качестве идентифицируемых параметров модели были взяты: доля лиц, восприимчивых к заражению ВГС (группа риска заражения), среди населения (a) и средняя частота передачи ВГС от источников инфекции (с учетом действующих путей и факторов передачи) восприимчивым лицам (l). В качестве исходных взяты данные официальной статистики о заболеваемости ОГС среди взрослого населения Москвы за период 1994–2014 гг.
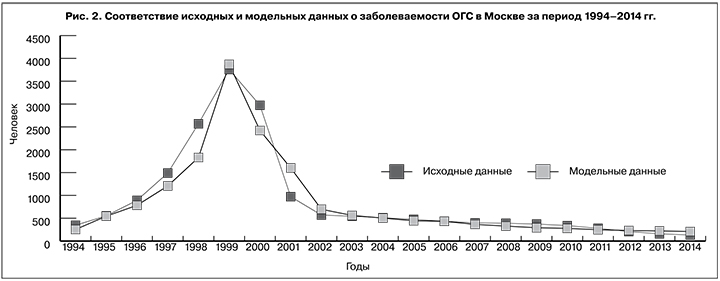
Сравнение результата моделирования динамики заболеваемости ОГС с исходными данными представлено на рис. 2.
При проведении процедуры идентификации параметров модели для территории Москвы было выявлено несколько значений параметра l для разных расчетных периодов, при этом было определено одно значение параметра модели a, равное 0,11. Установлено, что в период с 1994 по 2000 г. происходило интенсивное нарастание количества случаев ОГС, в этот период значение λ увеличилось в 2 раза (с λ1 = 0,062 до λ2 = 0,127). После 2000 г. отмечается резкое снижение количества регистрируемых случаев ОГС, которое не характерно для естественного течения эпидемического процесса. В этот период происходит значительное (в 12,7 раз) снижение показателя до λ3 = 0,01 за достаточно краткий период (около 1 года), что позволяет сделать вывод о массовом практически единовременном воздействии на пути и факторы передачи ВГС. Несомненно, существенное значение на снижение интенсивности передачи ВГС оказало расширение использования одноразовых инструментов при проведении внутривенных манипуляций, внедрение эффективных методов дезинфекции и стерилизации, технологии карантинизации плазмы крови (осуществляемые на всей территории Москвы). В настоящее время определяется минимальное значение показателя за весь анализируемый период – λ4 = 0,005.
На втором этапе были проведены расчеты кумулятивного количества лиц с ХГС (1994–2016 гг.), что необходимо для дальнейшей прогнозной оценки предотвратимой смертности. Расчет проводили, исходя из предположений, что регистрируют 25% лиц с ОГС и частота развития ХГС у лиц, перенесших ОГС, составляет 80%. Кумулятивное количество лиц с ХГС определяется как накопленное за расчетный период времени количество всех лиц с ХГС, в том числе с прогрессированием ХГС.
 Согласно расчетам, кумулятивное количество лиц с ХГС за период с 1994 по 2016 гг. в Москве составляет 53 700 человек, из которых около 7000 – с прогрессированием ХГС. Прогрессирование ХГС, обозначенное в модели как «неблагоприятные исходы ХГС», подразумевает развитие выраженного фиброза, цирроза печени или ГЦК. Примерно 15–20% больных с прогрессированием ХГС в течение 5 лет умирают от осложнений на фоне цирроза печени или ГЦК.
Согласно расчетам, кумулятивное количество лиц с ХГС за период с 1994 по 2016 гг. в Москве составляет 53 700 человек, из которых около 7000 – с прогрессированием ХГС. Прогрессирование ХГС, обозначенное в модели как «неблагоприятные исходы ХГС», подразумевает развитие выраженного фиброза, цирроза печени или ГЦК. Примерно 15–20% больных с прогрессированием ХГС в течение 5 лет умирают от осложнений на фоне цирроза печени или ГЦК.
Таким образом, расчеты показали, что в настоящее время в Москве может находиться 53 700 с ХГС (в том числе около 33 200 невыявленных лиц), которым может быть оказана действенная помощь в виде ПВТ. Но, к сожалению, для больных с прогрессированием ХГС эффективность ПВТ существенно снижается.
Следующий этап вычислительных экспериментов, связанный с прогнозной оценкой предотвратимой смертности лиц с ХГС на среднесрочный период (до 2020 г.), проводится на основе системы прогнозных сценариев, составленых для изучения влияния проводимых мер по охвату ПВТ зарегистрированных лиц с ХГС, а также активному выявлению лиц с ХГС (скрининг групп риска) на уровень предотвратимой смертности.
Схемы ПВТ, рассмотренные в работе, учитывают проведение стандартной и тройной терапии (с включением ингибитора протеазы для больных с ВГС генотипа 1) в соответствии с рекомендациями экспертной группы по вопросам вирусных гепатитов Минздрава России [12].
При моделировании предполагалось, что в Москве внедрение в клиническую практику стандартной ПВТ (ПегИФН и рибавирин) было начато в 2001 г., а с 2013 г. начато применение ингибиторов протеазы (боцепревира и телапревира) для терапии больных ХГС, вызванным ВГС генотипа 1 (тройной курс ПВТ). Стандартная терапия позволяет добиться УВО у 76–88% больных, инфицированных ВГС генотипов 2 или 3, и только у 40–50% больных, инфицированных ВГС генотипа 1 [16]. В настоящее время у больных ХГС преобладает ВГС генотипа 1, поэтому при моделировании мы ориентировались на среднюю эффективность ПВТ, применяемой у этой категории больных, которая была принята равной 50%. Эффективность тройного курса ПВТ у первичных больных с ВГС генотипа 1 составляет 61–75%, у пациентов с предшествующим частичным ответом – 56–61% и при отсутствии ответа на предшествующее лечение – 29–33% [31]. В модели была принята средняя эффективность тройной ПВТ, равная 40%. Выявление больных с диагнозом ХГС, по данным В.В. Макашовой и соавт. [3], может происходить в сроки от 6 до 17,5 лет от момента инфицирования. Данные этих исследований были использованы в нашей модели для определения периода, в течение которого происходит выявление лиц с ХГС (из «скрытого» контингента).
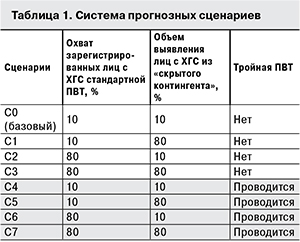
Для проведения дальнейших исследований в качестве базового (для сравнения с результатами других сценариев) был выбран сценарий С0, при котором охват стандартной ПВТ зарегистрированных лиц принят равным 10%, и объем выявления лиц с ХГС (из «скрытого» контингента) также составляет 10% (табл. 1).
Результаты расчета кумулятивного количества лиц с ХГС (1994–2014 гг.) по сценарию С0 практически соответствуют данным официальной регистрации (исходя из предположений о 25% зарегистрированных лиц с ОГС и развитии ХГС у 80% лиц, перенесших ОГС).
В сценариях С1–С3 варьирует охват стандартной ПВТ (10% или 80% зарегистрированных лиц с ХГС) и объем выявления лиц с ХГС (10% или 80% «скрытого» контингента). По сценариям С4, С5, С6, С7, наряду с этими показателями, учитывается проведение тройной ПВТ у больных ХГС, вызванным ВГС генотипа 1, имеющих частичный ответ на стандартную терапию или не ответивших на нее.
В соответствии с составленной системой прогнозных сценариев были проведены вычислительные эксперименты. Предотвращенная смертность оценивается по количеству лиц, ответивших на ПВТ (лица с УВО). Эффективность сценариев вычисляется по формуле:
ЭСi = Сi/C0, где
ЭСi – эффективность i-го сценария;
Сi – количество лиц с УВО по оцениваемому сценарию, где i = 0, 1, 2,…7;
С0 – количество лиц с УВО по базовому сценарию.
В табл. 2 представлены результаты расчетов, ранжированные по возрастанию эффективности сценариев.
Из приведенных в табл. 2 данных следует, что введение тройной ПВТ по сценарию С4 (при 10% охвате стандартной ПВТ и 10% объеме выявления лиц с ХГС) увеличивает количество лиц с УВО в 1,14 раз по сравнению с сценарием С0. Увеличение только объема выявленных лиц с ХГС до 80% (по сценарию С1) без изменения охвата стандартной ПВТ приводит к повышению эффективности в 1,45 раз, а увеличение охвата ПВТ до 80% при сохранении 10% объема выявленных лиц с ХГС (по сценарию С2) повышает эффективность в 2,81 раза. Увеличение как объема выявленных лиц с ХГС, так и охвата стандартной ПВТ (по сценарию С3) увеличивает эффективность в 6,41 раз. Проведенные вычислительные эксперименты с помощью модели показали, что при максимальном сценарии С7, включающем активное выявление лиц с ХГС (скрининг групп риска), увеличение охвата ПВТ больных ХГС и проведение тройной ПВТ позволяет значительно (в 8,52 раза!) увеличить количество лиц с УВО и тем самым предотвратить преждевременную смерть от последствий ХГС.
В разрезе всей страны расширение комплекса мер по выявлению и последующему охвату ПВТ больных ХГС, начатое в ближайшее время, способно предотвратить смертность значительного количества больных ХГС. Актуальность безотлагательной реализации вышеназванных мер усиливает тот факт, что большая часть больных ХГС в настоящее время – это лица моложе 40 лет. При этом длительность инфицирования ВГС у многих приближается к 20 годам, и с каждым годом увеличивается риск развития цирроза печени и других последствий ХГС, а вероятность достижения УВО при проведении ПВТ значительно снижается.
Внедренные в практику здравоохранения в России схемы ПВТ позволяют предотвратить прогрессирование ХГС и снизить риск преждевременной смерти. В настоящей статье на примере Москвы показана возможность применения эпидемиологической модели ГС для оценки кумулятивного количества лиц с ХГС (за 22-летний период) и прогнозной оценки предотвратимой смертности, ассоциированной с ХГС (на 2020 г.).
Проведенные вычислительные эксперименты с помощью разработанной модели показали, что расширение мер по выявлению и охвату больных ХГС стандартной и тройной ПВТ позволяет увеличить количество лиц с УВО и предотвратить преждевременную смерть от последствий ХГС. Однако учитывая, что большую часть больных ХГС составляет «скрытый» контингент инфицированных, а также в связи с невысокой эффективностью ПВТ, особенно у больных ХГС, вызванным ВГС генотипа 1, количество предотвращенных случаев значительно снижается. Следует также отметить, что влияние мер по выявлению и охвату ПВТ лиц с ХГС на уровень предотвращенной смертности снижается с каждым годом. В связи с этим необходимо в ближайшее время провести широкомасштабный скрининг на наличие маркеров ВГС среди основных групп риска во всех регионах России и увеличить охват ПВТ выявленных больных ХГС. Появление более эффективных препаратов нового поколения создает предпосылки к увеличению количества лиц с УВО и, следовательно, к предотвращению преждевременной смертности от ХГС. Большая надежда возлагается на обеспечение доступности эффективных препаратов и более широкий охват ПВТ различных категорий больных ХГС в нашей стране.



