Лихорадка денге – это арбовирусная инфекция c трансмиссивным механизмом передачи, реализующимся через укус комаров вида Aedes aegypti. Распространена в странах с тропическим и субтропическим климатом. Лихорадка денге представляет серьезнейшую проблему для здравоохранения стран Юго-Восточной Азии, Америки, Восточного Средиземноморья [1]. Кроме того, в конце ХХ – начале ХХI века по всему миру была зарегистрирована масса завозных случаев этой инфекции [2–6]. За последние десятилетия число заболевших лихорадкой денге в мире увеличилось в 30 раз [7]. Летальность при геморрагической форме заболевания в эндемичных странах колеблется от 2,5 до 20% [8–10]. Сегодня эта тропическая инфекция становится актуальной и для России: вследствие активного развития туризма и частых поездок россиян в страны тропического пояса в течение нескольких лет описаны случаи завозной лихорадки денге в разных регионах нашей страны [11]. Разработана достоверная серологическая диагностика для верификации заболевания и дифференцированного диагноза классической и геморрагической форм [12]. На Дальнем Востоке импортированные случаи заболевания начали диагностировать в 2011–2012 гг. В это же время в южных районах России (Краснодарский край, Черноморское побережье Кавказа) отмечена активизация очагов популяции комара Aedes aegypti, что обусловливает потенциальную угрозу появления в России «местных» случаев лихорадки денге [13]. Выделяют 2 типа течения заболевания: классическая лихорадка денге с благоприятным прогнозом и геморрагическая, с высоким процентом летальности. При первичном инфицировании болезнь проявляется лишь в классической форме, геморрагический вариант возникает в результате повторного инфицирования преимущественно у местного населения эндемичных стран [6]. Таким образом, у туристов, впервые приехавших в эндемичную зону, заболевание протекает в классической форме. Однако в последние годы растёт число туристов, посещающих тропические курорты многократно и регулярно, проживающих там длительное время и подвергающихся риску заболеть геморрагической формой лихорадки денге [11]. При этом у туристов и у туристических операторов зачастую отсутствует информация об эндемических болезнях, распространённых в тех или иных странах, и необходимых мерах профилактики. В связи с этим особую актуальность имеет своевременная и достоверная диагностика завозных случаев лихорадки денге, а также разработка и внедрение практических рекомендаций по профилактике для туристов, посещающих эндемичные по заболеванию страны. Для России лихорадка денге пока является экзотической и малоизвестной для врачей. Поэтому необходимо широкое информирование медицинских работников с целью повышения диагностической настороженности.
Материалы и методы
Нами проанализировано 15 случаев лихорадки денге. Все больные являлись жителями Хабаровского края. Проведено клинико-эпидемиологическое, лабораторное обследование пациентов. Для верификации диагноза проводили серологические и генодиагностические исследования на флавивирусные инфекции, другие геморрагические лихорадки и вирусные энцефалиты на базе Хабаровской противочумной станции Роспотребнадзора. Использовали наборы реагентов ЗАО «Биосервис» (Россия) для выявления IgM к вирусам лихорадки Западного Нила и денге, набор реагентов Euroimmun AG (Германия) для выявления IgG к вирусам лихорадки Западного Нила и денге, набор реагентов «АмплиСенс ПЦР» (Россия) для выявления РНК флавивирусов с электрофоретической детекцией продуктов амплификации в агарозном геле. Диагноз «лихорадка денге» был этиологически подтверждён во всех случаях. На 4–7-й день болезни у 4 пациентов была выявлена РНК флавивируса в сгустке крови (методом ПЦР) и специфический вирусный антиген денге, у 8 пациентов в эти же сроки выявлены специфические IgM. При повторном обследовании на 13–17-й день болезни у всех пациентов выявляли IgM с нарастанием титра в среднем в 4 раза, что указывало на первичное инфицирование вирусом денге.
Результаты и обсуждение
С марта 2012 г. по январь 2013 г. лихорадка денге зарегистрирована у 14 человек (в 2011 г. был выявлен всего 1 пациент). Это были 6 мужчин и 9 женщин в возрасте 36 ± 2,8 года. Перед заболеванием обследованные отдыхали в Тайланде (о. Пхукет – 5 человек, Паттайя – 6, о. Самуи – 1), на Филлипинах (о. Себу – 1 человек), во Вьетнаме (1) и Камбодже (1). В среднем продолжительность отдыха составила 10–14 дней.
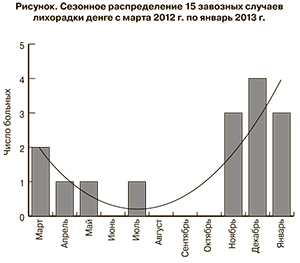 Максимальное число случаев заболевания пришлось на ноябрь, декабрь и январь (см. рисунок). По данным Регионального бюро ВОЗ для стран Юго-Восточной Азии, в 2010 г. в Тайланде эпидемический подъём приходился на июль–сентябрь, что связано с периодом дождей [14].
Максимальное число случаев заболевания пришлось на ноябрь, декабрь и январь (см. рисунок). По данным Регионального бюро ВОЗ для стран Юго-Восточной Азии, в 2010 г. в Тайланде эпидемический подъём приходился на июль–сентябрь, что связано с периодом дождей [14].
Ориентировочный максимальный инкубационный период колебался от 7 до 15 (в среднем 10) дней. Наличие в зоне отдыха комаров или их укусы отмечали 53,3% заболевших.
Низкую настороженность российских граждан в плане заболеваемости лихорадкой денге подтверждало то, что заболевшие обращались за медицинской помощью в среднем на 6-й (в ряде случаев на 9–13-й) день болезни, расценивая появившиеся симптомы как проявление ОРВИ. И лишь развитие более специфичных симптомов служило поводом для обращения пациентов к врачу и госпитализации. Направительный диагноз врачей поликлиники и скорой медицинской помощи совпадал с окончательным только в двух случаях, остальных пациентов направляли на госпитализацию с диагнозами «краснуха» (2 случая), «ОРВИ, грипп» (2), «острый гастроэнтерит» (2), «лихорадка неясного генеза» (7).
Заболевание у всех пациентов начиналось остро, высота лихорадки в среднем достигала 39,2 ± 0,1 °С, средняя ее продолжительность составила 7,4 ± 0,7 дня, но в ряде случаев (33,3%) продолжительность лихорадки увеличивалась до 15 суток за счёт второй волны субфебрилитета, появлявшейся на 12–13-й день болезни. У всех пациентов отмечался выраженный интоксикационный синдром, проявлявшийся ознобом (100%), болью в мышцах и в костях (85%), что оправдывало второе название лихорадки денге – «костоломная болезнь». Артралгии отмечали 73,3% заболевших, головная боль беспокоила 7 (46,7%) пациентов. На 5–6-й день болезни треть больных отмечали появление боли в животе, локализовавшейся в эпигастрии и мезогастрии (в одном случае боль была диффузной) и жидкого стула калового характера, без патологических примесей, с частотой 2–3 раза в сутки. У большинства больных (66,6%) в период разгара болезни (5,1 ± 1,1 дня) появилась экзантема (неяркая, розеолёзная или мелкоточечная) на туловище, верхних и нижних конечностях; у четверых (26,7%) пациентов имелись признаки геморрагического синдрома (геморрагическая энантема на мягком нёбе, геморрагическое пропитывание отдельных элементов сыпи, единичные петехии). У половины (46,6%) пациентов регистрировали полилимфаденопатию.
В ходе лабораторного обследования пациентов в период разгара болезни отмечалась характерная гематологическая картина: лейкопения (2,8 ± 0,3 х 109/л), тромбоцитопения (до 100 ± 0,9 х 109/л) – в 40% случаев, плазматические клетки – в 40% случаев. В урограмме у трети пациентов отмечены следы белка. Анализ основных биохимических показателей крови (общий белок, креатинин, мочевина, глюкоза, билирубин, АЛТ, АСТ) у всех больных не зафиксировал каких-либо отклонений от нормы.
Патогенетическая терапия (дезинтоксикация глюкозо-солевыми растворами, аскорбиновая кислота, преднизолон 30–60 мг в сутки внутривенно при проявлении геморрагического синдрома, антигистаминные препараты и др.) во всех случаях была эффективной, пациенты были выписаны из клиники в состоянии клинического выздоровления на 15,5 ± 1,1 день болезни. Средний койко-день составил 10,2±0,8.
Таким образом, все 15 пациентов перенесли классическую лихорадку денге средней тяжести, неосложнённую; клиническая картина и результаты серологического обследования свидетельствовали о первичном инфицировании туристов вирусом денге. При распознавании болезни необходимо учитывать факт пребывания в эндемичных по лихорадке денге районах (страны Юго-Восточной Азии). Основные клинико-лабораторные проявления заболевания – высокая лихорадка, выраженная интоксикация, артралгии, миалгии, экзантема, полилимфоаденопатия, лейкопения, тромбоцитопения и плазматические клетки в гемограмме. Появление большого числа случаев завоза лихорадки денге на Дальний Восток в 2012 г., вероятно, отражает неблагополучную эпидемиологическую обстановку по этому заболеванию в странах Юго-Восточной Азии. Наличие в анамнезе укусов комаров лишь в половине случаев косвенно указывает на высокую степень инфицированности Aedes aegypti в зоне риска при небольшом их количестве. Все вышесказанное требует соблюдения мер неспецифической профилактики заболевания при посещении эндемичных по лихорадке денге стран: использование репеллентов, противомоскитных сеток, защитной одежды и др. Своевременное выявление и достоверная диагностика лихорадки денге и её клинических форм (классическая, геморрагическая) позволяет предотвратить развитие тяжелых осложнений и неблагоприятных исходов заболевания.



