В Российской Федерации лептоспирозы занимают одно из ведущих мест среди зоонозов по широте распространения природных и хозяйственных очагов, тяжести клинического течения инфекции и частоте летальных исходов [1]. Низкие показатели регистрируемой заболеваемости людей или ее отсутствие на некоторых «молчащих» территориях, как правило, свидетельствуют не об истинном благополучии, а о гиподиагностике в результате неудовлетворительной выявляемости больных и недостаточного объема лабораторных исследований [2].
В настоящее время установлено, что клиническая форма и тяжесть заболевания определяются не только серогруппой возбудителя [3], но и состоянием резистентности и реактивности больного, которые, в свою очередь, тесно связаны с преморбидным фоном пациента: возрастом, наличием сопутствующих заболеваний [4, 5]. Этиологическая структура заболеваемости лептоспирозами и возрастной состав заболевших в Российской Федерации сильно зависят от региона. По этим причинам клиническая картина лептоспирозов у людей на разных территориях страны может существенно разтличаться.
Кроме того, на тяжесть течения и исходы заболевания оказывает влияние поздняя диагностика и, как следствие этого, несвоевременная госпитализация и лечение больных [6]. Результаты проведенных исследований свидетельствуют о высокой частоте диагностических ошибок на догоспитальном этапе и на уровне приемного отделения больницы [7]. Только 24% больных поступают в приемное отделение с диагнозом «лептоспироз» [8]. Более половины пациентов госпитализируют позже 5 сут. от начала болезни, порой уже с жизнеугрожающими осложнениями [9, 10].
Причины поздней диагностики и госпитализации больных в специализированный стационар имеют как объективный (позднее обращение за медицинской помощью, атипичность и полиморфизм клинической картины), так и субъективный характер (отсутствие у врачей должной настороженности; неудовлетворительная подготовка клиницистов, особенно инфекционистов, в том числе первичного звена, в отношении зоонозных инфекций) [1]. Все это диктует необходимость улучшения ранней клинической диагностики заболевания с учетом его региональных особенностей.
Клинически лептоспирозы у людей в Ярославской области были диагностированы еще в 30-е гг. XX века, а серологически впервые подтверждены в 1958 г. Актуальность этой инфекции для Ярославской области в настоящее время определяется ежегодной спорадической заболеваемостью, превышающей среднероссийские показатели (в 2018 г. – 0,55 и 0,09 на 100 тыс. населения соответственно), наличием природных и антропургических очагов инфекции на всей территории области.
Региональные клинические особенности лептоспирозов в Ярославской области в современный период определяются доминированием в этиологической структуре возбудителей серогрупп Grippotyphosa и Sejroe, высоким удельным весом среди заболевших лиц среднего и пожилого возраста с частой сопутствующей патологией [11].
Цель данной работы – изучение клинических проявлений лептоспирозов у людей в Ярославской области.
Материалы и методы
На основании данных 120 медицинских карт стационарного больного проведен ретроспективный анализ клинических показателей больных лептоспирозами, находившихся на лечении в Инфекционной клинической больнице г. Ярославля в 1985–2019 гг. У всех пациентов диагноз лептоспироза подтвержден серологически в реакции микроагглютинации (РМА). Эпидемиологический фактор заражения зарегистрирован у 115 (95,8%) больных. Для дифференциальной диагностики дополнительно определяли маркеры гепатитов А, В, С и антитела к хантавирусам.
РМА осуществляли в лаборатории особо опасных инфекций ФБУЗ «Центр гигиены и эпидемиологии в Ярославской области». Статистическую обработку полученных данных проводили с помощью прикладных программ Excel и Statistica 6.0 с применением методов вариационной статистики. Рассчитывали среднюю величину (М), ее ошибку (m), а также экстенсивные показатели. Для определения статистической значимости различий средних величин использовался t-критерий Стьюдента, для анализа экстенсивных показателей – точный критерий Фишера. Различия считали достоверными при р < 0,05.
Результаты
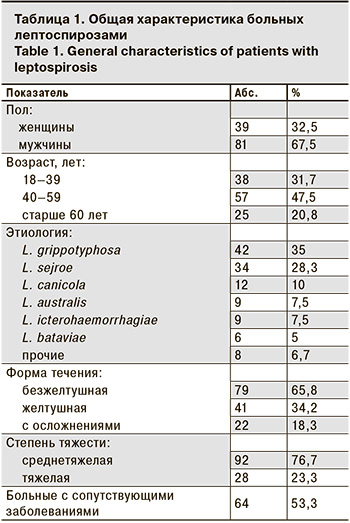 Безжелтушная форма заболевания диагностирована в 79 (65,8%) случаях, желтушная – в 40 (34,2%) (табл. 1). Безжелтушная форма преимущественно имела среднетяжелое течение. При желтушной форме с одинаковой частотой регистрировали среднетяжелое и тяжелое течение инфекции. Больных с легкой формой лептоспироза среди госпитализированных не было.
Безжелтушная форма заболевания диагностирована в 79 (65,8%) случаях, желтушная – в 40 (34,2%) (табл. 1). Безжелтушная форма преимущественно имела среднетяжелое течение. При желтушной форме с одинаковой частотой регистрировали среднетяжелое и тяжелое течение инфекции. Больных с легкой формой лептоспироза среди госпитализированных не было.
Среди пациентов преобладали мужчины, которые болели достоверно чаще женщин. Возраст больных колебался от 18 до 77 лет и в среднем составлял 47,45 ± 1,25 года. В серологическом пейзаже преобладали лептоспиры серогрупп Grippotyphosa, Sejroe, Canicola, Icterohaemorragiae, Australis, однако их значимость в этиологии различных клинических вариантов инфекции несколько различалась. Тяжелую желтушную форма достоверно чаще, чем среднетяжелую, вызывали возбудители серогруппы Sejroe (50,0%), реже – Grippotyphosa (22,7%), Icterohaemorragiae и Australis (по 9,1%). Среднетяжелые желтушные и безжелтушные формы чаще были обусловлены присутствием лептоспир Grippotyphosa (36,8 и 38,4% соответственно), удельный вес серогруппы Sejroe был меньше и составил 26,3 и 23,3%, серогруппы Canicola – 10,5 и 12,3% соответственно.
Большая часть пациентов (78,3%) обращались за медицинской помощью в первые 5 дней от начала заболевания, в среднем на 4-й день болезни (от 1 до 15 дней). На госпитализацию больных в основном направляли врачи поликлиники (69,5% случаев), реже – врачи скорой помощи (17,8%). 15% больных были переведены в инфекционную больницу из стационаров другого профиля (терапевтического, хирургического, нефрологического, кардиологического, пульмонологического), куда они поступали с диагнозами «острый живот», «острый холецистит», «механическая желтуха», «хронический пиелонефрит», «острая почечная недостаточность», «мерцательная аритмия», «острый коронарный синдром».
В среднем больные поступали в стационар на 5–6-й день болезни при тяжелом течении и на 7–8-й день – при среднетяжелом (p < 0,05).
Больных направляли в инфекционный стационар с различными первичными диагнозами. С подозрением на лептоспироз было госпитализировано лишь 17,5% пациентов. Самыми частыми ошибочными направительными диагнозами при желтушной форме были «вирусный гепатит» (35,0%), «острая респираторная вирусная инфекция, грипп» (10,0%), «геморрагическая лихорадка с почечным синдромом» (10,0%); при безжелтушной форме – «лихорадка неясной этиологии» (35,4%), «острая респираторная инфекция, токсический грипп» (13,9%), «геморрагическая лихорадка с почечным синдромом» (10,1%). Реже встречались другие диагнозы: «менингит», «пневмония», «острая кишечная инфекция», «скарлатина», «краснуха», «корь».
Сопутствующие заболевания имели 53,3% больных, достоверно чаще – больные с тяжелым течением желтушной и безжелтушной форм по сравнению со среднетяжелым (77,6 и 45,7% соответственно). Преобладали болезни сердечно-сосудистой системы (27,7%): гипертоническая болезнь, ишемическая болезнь сердца; пищеварительной системы (19,7%): хронический гастрит, язвенная болезнь двенадцатиперстной кишки, хронический холецистит, желчнокаменная болезнь; патология мочевыделительной системы (21%): хронический пиелонефрит, хронический гломерулонефрит, мочекаменная болезнь, врожденные аномалии почек. Значительно реже регистрировали эндокринные заболевания (сахарный диабет 2-го типа, ожирение) и болезни органов дыхания (хронический бронхит, хроническую пневмонию, бронхиальную астму) – по 5,0%.
Ведущей клинической формой лептоспирозов у больных в Ярославской области была безжелтушная, имевшая среднетяжелое течение.
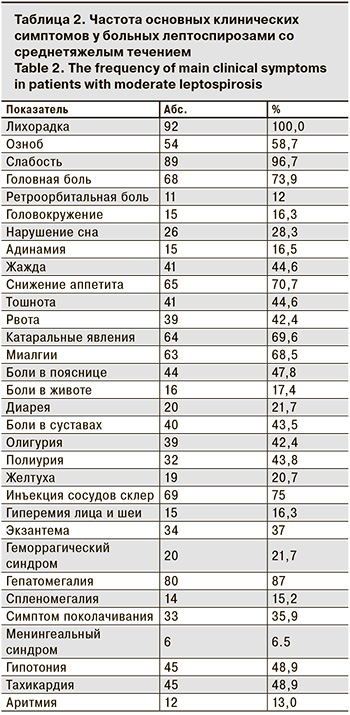 Клиническая картина начального периода такого варианта течения инфекции характеризовалась синдромом общей интоксикации (табл. 2) Самыми частыми симптомами были острое начало, лихорадка, головная боль, жажда, боли в мышцах, снижение аппетита, катаральные явления со стороны верхних дыхательных путей. Реже регистрировали тошноту, рвоту, нарушение сна, головокружение, адинамию.
Клиническая картина начального периода такого варианта течения инфекции характеризовалась синдромом общей интоксикации (табл. 2) Самыми частыми симптомами были острое начало, лихорадка, головная боль, жажда, боли в мышцах, снижение аппетита, катаральные явления со стороны верхних дыхательных путей. Реже регистрировали тошноту, рвоту, нарушение сна, головокружение, адинамию.
Острое начало и лихорадка имели место у всех больных. У 58,9% больных наблюдалось повышение температуры тела до фебрильных цифр (38–39,9 ºC). Пиретическая лихорадка (40–40,9 ºC) выявлена у 41,1% пациентов. Снижение температуры тела до нормы происходило литически (у 71,2% больных) или ускоренным лизисом (у 28,8%). После периода апирексии длительностью от 1 до 8 дней наблюдались повторные (до 2 раз) подъемы температуры. Преобладала одноволновая лихорадка (у 63,1% больных), продолжительность которой составляла в среднем 8,08 ± 0,39 дня (от 3 до 23 дней). Двух- и трехволновую температурную кривую выявляли достоверно реже (у 36,9%). Лихорадка сопровождалась ознобами у каждого второго больного.
Миалгии – характерный признак лептоспироза – наблюдали у большинства пациентов. 44,2% больных отмечали изолированные боли в икроножных мышцах, 38,5% – сочетанное поражение икроножных и других групп мышц. В 17,3% случаев регистрировали миалгии другой локализации (шеи, спины, верхних конечностей).
При осмотре больных частым объективным симптомом инфекции была инъецированность сосудов склер. Гиперемию лица и шеи выявляли гораздо реже. Экзантема имела место у каждого третьего больного и в большинстве случаев носила пятнисто-папулезный или пятнистый характер.
Катаральные явления со стороны верхних дыхательных путей регистрировали у большинства больных: гиперемию зева – у 30,1%, сухой кашель – у 26,1%, ринит – у 14,6%, боль в горле – у 2,7%, осиплость голоса – у 1,4%.
Диспепсический сидром в виде тошноты и рвоты фиксировали менее чем у половины больных, боли в животе и диарею – у каждого пятого.
В период разгара болезни прогрессировала органная патология со стороны почек, печени, сердечно-сосудистой системы, легких, центральной нервной системы, признаки генерализованного капилляротоксикоза.
Поражение почек у больных, с учетом лабораторных данных, имело место в 45,2% случаев. Снижение диуреза отмечено менее чем у 50% пациентов. Полиурия и положительный симптом поколачивания встречались у каждого третьего.
Гепатомегалию наблюдали у большинства больных, спленомегалию – у каждого десятого.
Изменения со стороны сердечно-сосудистой системы были выражены приглушенностью сердечных тонов (60,3% случаев), тахикардией (50,7%), гипотонией (49,3%). Брадикардию и нарушение ритма сердечной деятельности выявляли редко – у 2,7 и 12,3% больных соответственно.
При физикальном обследовании в легких выслушивались жесткое дыхание (38,4%) и сухие хрипы (6,8%). Пневмония установлена в 1,4% случаев.
Геморрагический синдром имел место у каждого пятого больного и характеризовался геморрагической сыпью на коже (27,0%), кровоизлияниями в склеры (9,6%), повторными носовыми кровотечениями (5,5%), кровоизлияниями в местах инъекций (5,5%).
Менингеальные знаки в виде ригидности затылочных мышц, симптомов Кернига и Брудзинского были положительными только у 8,2% больных.
Клиническая картина желтушной формы лептоспироза средней степени тяжести имела симптоматику, сходную с безжелтушной формой, за исключением желтушного синдрома. При этом варианте течения инфекции в начальном периоде чаще регистрировали озноб (79% случаев), потливость (31,%), адинамию (21,%), боли в пояснице (57,9%), гиперемию лица и шеи (26,3%), экзантему (47,4%), реже – миалгии (57,9%) и инъекцию сосудов склер (68,4%). В период разгара у больных чаще обнаруживали гепато- и спленомегалию (94,7 и 26,3% случаев соответственно). Желтуха в среднем появлялась на 5–6-й день болезни, однако достоверных отличий в частоте развития этих симптомов у больных со среднетяжелой желтушной формой инфекции по сравнению с безжелтушной не получено.
Тяжелое течение лептоспироза наблюдали преимущественно при желтушной форме. Симптомами начального периода при этом варианте заболевания у всех пациентов были острое начало и лихорадка, слабость, а также головная боль – у 63,6%, жажда – у 68,2%, снижение аппетита – у 63,6%, тошнота – у 77,3%, рвота – у 72,7%, инъекция сосудов склер – у 68,2%. Реже регистрировали боли в животе (54,5% случаев), суставах (45,5%), пояснице (50,0%); катаральные явления со стороны верхних дыхательных путей (50,0%), миалгии (40,9%), диарею (31,8%), головокружение (31,8%), нарушение сна (31,8%), гиперемию лица и шеи (22,7%). Лихорадка у 74,4% больных носила двух- или трехволновый характер и чаще достигала фебрильных цифр (66,7%), реже – пиретических (29,6%) и гиперпиретических (3,7%). Период разгара болезни характеризовался развитием желтухи (в среднем на 5–6-й день), гепатомегалии (100% случаев), олигоанурии (67,9%). Геморрагический синдром проявился у 63,6% больных в виде геморрагической сыпи на коже и слизистой оболочке полости рта (у 28,6%), кровоизлияний в местах инъекций (у 22,2%), повторных носовых кровотечений (у 19%), кровоизлияний в склеры (у 14,3%), маточных кровотечений (у 14,3%), желудочно-кишечных кровотечений (у 9,5%), макрогематурии (у11,1%). Со стороны сердечно-сосудистой системы при тяжелом течении фиксировали гипотонию и нарушение ритма (у 72,7 и 45,5% соответственно). Менингеальные симптомы были положительными у 10,7% больных, гнойный менингит диагностирован в 3,6% случаев. Полиурия на 2–4-й неделе заболевания отмечена у 67,9% больных.
Характерные для лептоспироза осложнения возникли у 78,6% больных с тяжелым течением. Острая почечная недостаточность была установлена в 39,3% случаев, острая почечно-печеночная недостаточность – в 17,9%, септический шок – в 7,1%, пневмония – в 3,6%, миокардит, перикардит – в 3,6%, иридоциклит – в 3,6%, тяжелый геморрагический синдром – в 7,1%.
Обсуждение
В результате анализа клинических показателей больных лептоспирозами, инфицированных на территории Ярославской области, были получены следующие данные.
Заболевание имело преимущественно среднетяжелое течение. Преобладали безжелтушные формы инфекции. Наиболее значимыми симптомами начального периода, наблюдавшимися у 70–100% больных, были острое начало, лихорадка, слабость, головная боль, снижение аппетита, миалгии, инъекция сосудов склер, катаральные явления. Несколько реже (у 37–53%) регистрировали озноб, жажду, тошноту, рвоту, боли в пояснице и суставах, экзантему. Редкими проявлениями лептоспироза в начальном периоде стали адинамия, головокружение, боли в животе, гиперемия лица и шеи.
Период разгара заболевания при безжелтушной среднетяжелой форме характеризовался поражением почек с развитием олигурии у 42,5% больных, манифестацией геморрагического синдрома – у 21,9%, частым увеличением печени – у 84,8%. Редко выявляли пневмонию (1,4% случаев), менингеальный синдром (6,5%).
Желтушные формы при среднетяжелом течении лептоспирозов возникали реже и протекали несколько тяжелее, чем безжелтушные, но достоверной разницы в развитии основных клинических симптомов при этих вариантах заболевания не получено.
Таким образом, при среднетяжелых формах наблюдалась типичная для этой инфекции клиническая картина. Исключением стал катаральный синдром со стороны верхних дыхательный путей, который регистрировали у 63,2–71,2% больных, что не согласуется с данными других авторов [9, 12], указывающими на редкость этого синдрома при лептоспирозе.
Тяжелое течение лептоспироза наблюдалось реже (у 23,3% больных) в основном при желтушной форме. Установлено, что тяжесть лептоспироза существенно зависит от возраста пациентов и наличия у них сопутствующей патологии [4, 5]. Наше исследование подтверждает это положение. Тяжелое течение желтушной формы развивалось у лиц более старшего возраста (53,7 ± 2,15 года) по сравнению с больными среднетяжелой формой (45,6 ± 1,4 года; p < 0,05). Сопутствующие заболевания также достоверно чаще встречались у пациентов с тяжелым течением инфекции.
В этиологической структуре тяжелых форм с желтухой кожи в Ярославской области каждого второго больного преобладали лептоспиры серогруппы Sejroe, тогда как в других регионах РФ тяжелые формы в основном вызывают возбудителли серогруппы Icterohaemorragiae [1, 3. 12]. В доступной литературе имеются лишь единичные сообщения о тяжелом течении с летальными исходами лептоспироза, обусловленного лептиспирами серогруппы Sejroe [6, 8], и данный вопрос требует дальнейшего изучения.
Основные клинические симптомы лептоспироза, выявленные у больных со среднетяжелым течением, имели место и у пациентов с тяжелой формой. Отличия выявлены только при сравнительном анализе частоты развития этих симптомов. У больных с тяжелой желтушной формой инфекции достоверно чаще регистрировали жажду, тошноту, рвоту, боли в животе, двух- или трехволновую лихорадку, гипотонию и нарушение ритма сердечной деятельности.
Миалгии – симптом, имеющий важное дифференциально-диагностическое значение, – у больных с тяжелой желтушной формой выявляли реже, чем при среднетяжелой форме – только в 40,9% случаев. В литературе имеются разноречивые данные о частоте этого симптома при лептоспирозе. Некоторые авторы указывают на прямую связь миалгий с тяжестью течения инфекции [11, 13], другие такой зависимости не выявили [9]. Еще одна особенность тяжелых желтушных форм – частое по сравнению со среднетяжелой формой развитие болей в животе – у 54,5 и 15,8% пациентов соответственно (p < 0,05), что, по-видимому, стало причиной таких ошибочных направительных диагнозов, как «острый живот», «острый холецистит», «панкреатит», «гастрит», «механическая желтуха» у 22,7% больных.
В период разгара заболевания у всех пациентов с тяжелым течением имело место поражение почек (с учетом лабораторных показателей) и печени, по сравнению со среднетяжелым течением достоверно чаще регистрировали геморрагический синдром (63,3% случаев), олигурию и полиурию.
Кроме того, по сравнению с другими регионами РФ, где в этиологической структуре лептоспирозов превалируют возбудители серогруппы Icterohaemorragiae [6, 12], в Ярославской области при тяжелой желтушной форме заболевания значительно реже возникали такие осложнения, как септический шок (7,1%), острая почечно-печеночная недостаточность (17,9%). Не зарегистрировано случаев развития респираторного дистресс-синдрома.
Несмотря на типичную клиническую картину инфекции у большинства больных, обращает на себя внимание высокий процент диагностических ошибок на догоспитальном этапе, особенно при тяжелом течении заболевания. С подозрением на лептоспироз в инфекционную больницу направлено лишь 21,9% пациентов со среднетяжелой безжелтушной формой и 9,8% с тяжелой и среднетяжелой желтушной формой (p > 0,05), преимущественно в годы значительного подъема заболеваемости (1991, 1992, 1994, 1998, 2004 гг.). Кроме того, среди больных с тяжелым течением было больше пациентов, первоначально госпитализированных в стационары неинфекционного профиля, чем среди больных со среднетяжелым лептоспирозом – 40,9 и 9,8% соответственно (p < 0,05). Все это свидетельствует о низкой настороженности медицинских работников в отношении инфекции на фоне спорадической заболеваемости. О гиподиагностике лептоспироза говорит и отсутствие среди госпитализированных больных с легкими формами.
Таким образом, выявленные региональные особенности клинической картины лептоспирозов у людей в Ярославской области имеют большое значение для своевременной диагностики заболевания и лечения больных.
Заключение
Лептоспирозы у людей в Ярославской области имеют преимущественно среднетяжелое течение (76,7%). При этом чаще наблюдаются безжелтушные формы (79,3%). Клиническая картина начального периода характеризуется лихорадочно-интоксикационным синдромом. Часто выявляют катаральные явления со стороны верхних дыхательных путей (69,6%), инъекцию сосудов склер (75%), миалгии (68,5%). В период разгара заболевания наблюдается поражение почек (45,7%), олигурия (42,5%), гепатомегалия (87,0%). Желтуха развивается лишь у 20,7% пациентов.
Тяжелое течение регистрируют реже (23,3%), преимущественно при желтушной форме (78,6%). Этиологически тяжелые желтушные формы у каждого второго больного обусловлены возбудителями серогруппы Sejroe. В начальном периоде имеет место выраженный лихорадочно-интоксикационный синдром; по сравнению со среднетяжелой формой реже возникают миалгии (46,4%), чаще – синдром поражения желудочно-кишечного тракта. В разгар болезни у больных наблюдается сочетанное поражение почек и печени: олигоанурия (67,9%), желтуха (78,6%), гепатомегалия (100%), геморрагический синдром (64,3%). Осложнения развиваются у 78,6% больных преимущественно в виде острой почечной и почечно-печеночной недостаточности. Редко диагностируют менингиты. Не отмечено тяжелых поражений органов дыхания.
Выявление только среднетяжелых и тяжелых форм заболевания, по-видимому, обусловлено гиподиагностикой и недостаточным объемом лабораторных исследований в отношении этой инфекции.


