Грипп продолжает оставаться одной из самых значимых для человечества инфекций. Ежегодно значительная часть населения планеты переносит острые заболевания респираторного тракта различной этиологии. Из более чем 200 видов вирусов, способных вызвать острые респираторные заболевания (ОРЗ), по данным мониторинга Международной системы слежения за их циркуляцией, наиболее часто этиологическими агентами являются вирусы гриппа и парагриппа, аденовирусы и РС-вирусы, коронавирусы и др.
По данным ВОЗ, каждый взрослый человек в среднем 2–4 раза болеет гриппом или другими острыми респираторными вирусными инфекциями (ОРВИ), школьник – 4–5 раз, ребенок дошкольного возраста – 6 раз, а ребенок первого года жизни переносит от 2 до 12 эпизодов ОРВИ. Во время эпидемий поражается 10–20% всего населения, из них до 40–60% случаев гриппа и ОРВИ приходится на людей старшего возраста и около 50% случаев – на долю детей до 14 лет.
Не вызывает сомнения, что из всей группы респираторных вирусов наибольшее эпидемиологическое, социальное и экономическое значение имеют вирусы гриппа в силу своих особенностей: быстрой изменчивости, которая обусловливает периодические подъемы заболеваемости, эпидемии и пандемии, характеризующиеся высокими показателями заболеваемости; тяжестью течения болезни и высокой летальностью; способностью к формированию устойчивости к применяемым средствам лечения и профилактики.
Гриппом болеют все слои населения: взрослые, дети, лица пожилого возраста, беременные и кормящие женщины. Подтверждением этому являются данные ВОЗ об итогах последней глобальной эпидемии гриппа A(H1N1) pdm09, которая охватила 168 государств мира, заболело более 220 тыс. человек, из них 1,9 тыс. скончались [1]. На территории Российской Федерации этот вирус гриппа А(H1N1) pdm09 начал активно циркулировать в эпидемическом сезоне 2009–2010 гг. Поскольку иммунитет у россиян к этому новому штамму вируса отсутствовал, наиболее высокий эпидемический подъем заболеваемости гриппом был зарегистрирован в основном в ноябре–декабре 2009 г. По официальным статистическим данным, в последние 3 года эпидемические подъемы были смешанной этиологии, начинались в январе–марте, приходились на зимне-весенние месяцы и были средней или низкой интенсивности [2–4]. В эпидемический сезон 2012–2013 гг. вирус гриппа А(H1N1) pdm09 циркулировал наравне с вирусами А(H3N2) и В, потерял пандемическое значение и стал, как и другие вирусы гриппа, сезонным [5, 6].
Особенно восприимчив к вирусам гриппа детский организм. Дети тяжелее переносят это инфекционное заболевание. По мнению некоторых исследователей, детское население относится к категории лиц двойного риска по заболеваемости гриппом и наименее защищено от вирусов гриппа. Это связано с тем, что дети являются наиболее эпидемиологически активным контингентом и имеют более высокий риск инфицирования. Кроме того, у этой популяции населения из-за незрелости иммунной системы чаще возникают неблагоприятные последствия после перенесенного заболевания гриппом [6–9].

По официальным статистическим данным, заболеваемость детей респираторными инфекциями в 1,5–3,0 раза превышает таковую у взрослых [6, 10]. Так, среди населения Москвы в эпидемический сезон 2011–2012 гг. дети в возрасте до 2 лет составили 20% заболевших, от 3 до 6 лет – 22%, от 7 до 17 лет – 21%; взрослые болели в 37% случаев [5, 10]. В исследованиях, проведенных рядом авторов [7–9, 11, 12], приведены данные, свидетельствующие о том, что частота осложнений гриппа у детей в возрасте от 0 до 4 лет в 1,7 раза выше, чем у детей 5–14 лет.
Частота госпитализации детей, заболевших гриппом, зависит от возраста: чем младше ребенок, тем выше риск тяжелого течения гриппа, требующего лечения в стационарных условиях. В исследованиях ряда авторов [11, 12] отмечено, что показатель госпитализации (на 10 000 госпитализированных) в группе детей в возрасте от 6 мес. до 2 лет составил 10,4, среди детей от 2 до 4 лет – 5,7, в возрастной категории 5–17 лет он снизился до 1,1.
В группу риска входят беременные женщины. Установлено, что при гриппе в период беременности более чем в 4 раза повышается риск тяжелого течения болезни, более чем в 7 раз – риск госпитализации беременной, на 30% увеличивается частота преждевременных родов и на 40% возрастает частота родоразрешения путем кесарева сечения [13]. Риск тяжелого течения пандемического гриппа А(H1N1) при беременности возрастает в 13 раз [14]. В лечебно-профилактических учреждениях Забайкалья в эпидемический сезон 2011–2012 гг. переболели гриппом 28% беременных – 2394 из 8570 женщин, состоявших на диспансерном учете, что в 2,5 раза превысило аналогичный показатель в общей популяции жителей Забайкальского края [15].
Анализ статистических данных свидетельствует о том, что большинство случаев летальных исходов и серьезных заболеваний, обусловленных гриппом, приходится на долю лиц пожилого возраста. В США, где на протяжении 25 эпидемических гриппозных сезонов смертность от этой инфекции составляла около 21 тыс. человек ежегодно, 70% из них составляли люди старше 65 лет. Во время эпидемии гриппа 1999–2000 гг. из 110 тыс. госпитализированных пожилые люди составляли 40%, а среди умерших от гриппа – 90% [16].
У лиц пожилого возраста регистрируется высокий уровень осложнений при гриппе. Осложнения, вызванные гриппозной или другой респираторной инфекцией, часто являются причиной отсроченной смерти, особенно у детей до 2 лет, пожилых людей и лиц с ослабленным здоровьем [7, 17–19].
В России в эпидемический сезон 2013–2014 гг. зарегистрировано 138 лабораторно подтвержденных случаев гриппа с летальным исходом (J10 по МКБ-10), у 135 погибших был выделен вирус А(H1N1)pdm09, в двух случаях – А(H3N2), в одном случае выделен вирус гриппа В. Эти данные свидетельствуют об уменьшении вирулентности вируса А(H1N1)pdm09, поскольку в 2009 г. при гриппе зарегистрировано в 15 раз больше лабораторно подтвержденных летальных исходов [5, 6].
Вместе с тем, анализ летальных случаев при гриппе свидетельствует о том, что практически все погибшие относились к группам риска. Среди умерших от гриппа в эпидемический сезон 2012–2013 гг. лица в возрасте от 42 до 53 лет составили 30,4%, от 54 до 64 лет – 25,6%, от 18 до 31 года – 15,2%, от 32 до 41 года – 13,6%, от 0 до 14 лет – 5,6%. Среди умерших увеличились доли детей до 2 лет (2,4%) и лиц старше 65 лет (9,6%). Наибольшему риску подвергались больные с патологией эндокринной и сердечно-сосудистой систем. В структуре фоновой патологии основное место занимали болезни эндокринной системы (40,8%), в том числе ожирение (24,8%); на втором месте – сердечно-сосудистая патология (37,6%), на третьем – гепатиты, панкреатиты и болезни почек (21,6%), на четвертом – органические поражения мозга (14,4%), на пятом – хронические болезни легких (12%) и состояния иммунодефицита (12%), в том числе у беременных (1,6%).
В связи с вышеизложенным эффективное управление эпидемиями гриппа остается важной задачей системы здравоохранения. По мнению экспертов ВОЗ, наиболее эффективной мерой защиты от гриппа и его осложнений является иммунопрофилактика – вакцинация против гриппа. Ежегодная вакцинация лиц из групп риска повышенной заболеваемости гриппом признана как лучшая и наиболее эффективная стратегия снижения заболеваемости и смертности с точки зрения затрат. В многочисленных исследованиях, проведенных в разных странах мира, в частности в США, Канаде, Великобритании, Испании, Италии, Аргентине и на Тайване, было установлено, что вакцинация пожилых людей против гриппа снижает частоту госпитализации, а также смертность, связанную с другими заболеваниями [20–26]. У привитых лиц пожилого возраста отмечается снижение уровня заболеваемости гриппом и ОРЗ в среднем на 56%, числа случаев госпитализации – на 68%, постинфекционных осложнений – на 50% [26]. Положительная роль вакцинации против гриппа приводит не только к существенному снижению заболеваемости, но и к уменьшению так называемого показателя избыточной смертности среди пожилых лиц и лиц с хроническими заболеваниями, на долю которых приходится до 80% летальных исходов от гриппа и его осложнений в структуре общей смертности [8, 20, 27, 28].
По данным ВОЗ, производство и применение гриппозных вакцин в ряде стран достигло значительных масштабов: в России – 200 доз на 1000 человек, в США – 239 доз, в Германии и Англии – 186 доз. В настоящее время новые производства гриппозных вакцин развернуты в Египте, Бразилии, Мексике, Республике Корея, Индии, Таиланде, Иране, Индонезии, Вьетнаме, Румынии. 10 предприятий работают в Китае [8].
В разные годы число вакцинированных против гриппа в России было различным. Так, удельный вес привитых в России в 2002 г. не превышал 10–12% от всего населения страны, в 2003 г. было привито только 10%, в 2004 г. вакцинировано 11,5 % населения. И только после принятия Федерального закона РФ от 30 июня 2006 г. № 91-ФЗ «О внесении изменений в ст. 9 Федерального закона „Об иммунопрофилактике инфекционных болезней”», когда закупка вакцины против гриппа стала расходным обязательством федерального бюджета, число лиц, вакцинированных против гриппа за счет федерального бюджета, резко возросло. Так, в 2010–2011 гг. привито против сезонного гриппа 24,19% от общей численности населения страны, в эпидемический сезон 2013–2014 гг. охват населения прививками составил более 27,8% (привито более 39,7 млн человек), а в некоторых регионах вакцинировано до 30% [2–4, 19].
Длительное, более чем полувековое использование вакцин против гриппа позволило тщательно проанализировать опыт их применения и выработать оптимальную тактику применения. В последние годы в Российской Федерации иммунопрофилактика гриппа в первую очередь проводится в группах риска – среди лиц повышенного риска инфицирования и заболевания гриппом.
В соответствии с приказом Министерства здравоохранения Российской Федерации № 125н от 21 марта 2014 г. «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям» в группы риска входят дети с 6 мес.; учащиеся 1–11 классов; обучающиеся в профессиональных образовательных организациях и образовательных организациях высшего образования; взрослые работающие по отдельным профессиям и должностям (работники медицинских и образовательных организаций, транспорта, коммунальной сферы); беременные женщины; взрослые старше 60 лет; лица, подлежащие призыву на военную службу; лица с хроническими заболеваниями, в том числе с заболеваниями лёгких, сердечно-сосудистыми заболеваниями, метаболическими нарушениями и ожирением [29].
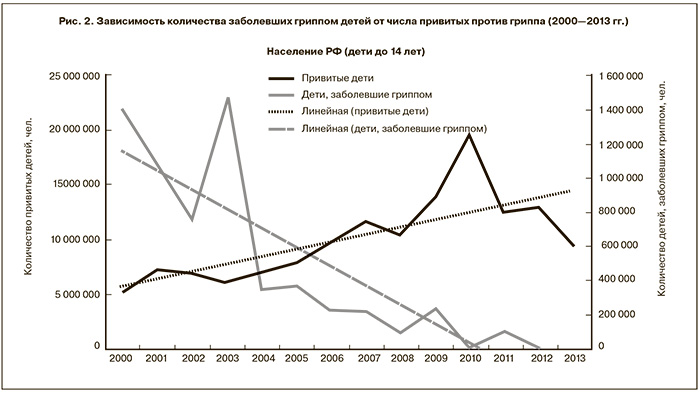
Ежегодное увеличение количества вакцинированного населения страны способствовало снижению заболеваемости гриппом как среди взрослых, так и среди детей (рис. 1, 2).
До конца 70-х годов вакцинация против гриппа в нашей стране проводилась в основном живой гриппозной вакциной, в то время как за рубежом применялись только инактивированные препараты. В настоящее время в России, как во всем мире, для профилактики гриппа используют в основном инактивированные гриппозные вакцины. Живые гриппозные вакцины в России с каждым годом применяются все реже, а в Соединенных Штатах Америки тенденция обратная – ежегодный рост их применения, начиная с 2003 г. [8].
К вакцинам последнего, четвертого поколения относятся виросомальные вакцины, которые имеют ряд преимуществ по сравнению с вакцинами предыдущих поколений (цельновирионными, субъединичными и сплит-вакцинами). Показано, что современная технология создания гриппозной вакцины с добавлением в ее состав мембранного белка вируса гриппа, выделенного с максимальным сохранением его нативности, существенно усиливает ее протективную способность. Эффект увеличения иммуногенности за счет виросомальной структуры антигена был показан в сравнительных клинических исследованиях у детей и лиц старше 65 лет [30–34]. В ходе клинических исследований с участием добровольцев из разных возрастных групп австрийскими учеными [30] было показано, что мембранный белок вируса гриппа, введенный в состав вакцины, индуцирует клеточный иммунитет, тем самым увеличивая эффективность иммунопрофилактики гриппа.
При сравнительном изучении гриппозных вакцин рядом авторов [30, 31, 33, 34] было отмечено, что виросомальные вакцины, созданные в последние годы, индуцируют более высокую иммуногенность и более длительное сохранение протективных антител по сравнению с традиционными субъединичными и расщепленными вакцинами, поэтому виросомы рассматриваются как адъювант, усиливающий иммунную реакцию организма.
В России, как и в других странах, с давних пор ведется целенаправленная работа по созданию эффективных, безопасных и актуальных гриппозных вакцин [8]. Список отечественных вакцинных препаратов против гриппа постоянно расширяется, что дает возможность обеспечивать высокий уровень защиты населения, особенно при постоянной угрозе возникновения новых пандемий гриппа, и повышать биологическую безопасность страны [13].
К противогриппозным вакцинам последнего, четвертого поколения российского производства относится вакцина, зарегистрированная как вакцина гриппозная инактивированная расщепленная Ультрикс® (номер регистрационного удостоверения ЛСР-001419/08).
Вакцина гриппозная инактивированная расщепленная Ультрикс® представляет собой смесь высокоочищенных протективных поверхностных и внутренних антигенов вирусов гриппа типа А(H1N1 и H3N2) и типа В. В соответствии с рекомендациями ВОЗ, в 1 дозе (0,5 мл) вакцины содержатся вирусы гриппа, культивированные на куриных эмбрионах, инактивированные, расщепленные, представленные штаммами, эквивалентными следующим: А(H1N1) – 15 ± 2,2 мкг ГА; А(H3N2) – 15 ± 2,2 мкг ГА; В – 15 ± 2,2 мкг ГА. Штаммовый состав вакцины ежегодно пересматривается и соответствует рекомендациям ВОЗ для Северного полушария и решению Комиссии по гриппозным вакцинным и диагностическим штаммам Минздрава России по составу гриппозных вакцин на предстоящий эпидемический сезон.
Технология производства гриппозной вакцины Ультрикс® разработана на стыке двух веков и основана на новом подходе разрушения вирионов вируса гриппа с последующей самосборкой виросом после удаления детергента. Содержащиеся в составе вакцины поверхностные и внутренние антигены собраны в виде виросом. Этого удалось достичь благодаря применению высокоэффективного детергента β-октилгликозида. В процессе расщепления вирионов детергентом стало возможно максимально перевести в растворимое состояние поверхностные антигены вируса гриппа (гемагглютинин и нейраминидазу), внутренние антигены (мембранный белок и рибонуклеокапсид) в виде мицелл с максимальным сохранением их антигенной активности, а также значительную часть липидов вирусной мембраны. Благодаря применению оригинальной технологии сборки вирусных антигенов в составе вакцины Ультрикс® липиды в сочетании с поверхностными антигенами образуют псевдовирусные структуры – виросомы. Гриппозная вакцина Ультрикс® активирует гуморальный и клеточный иммунитет. Известно, что клеточный иммунитет является более кросс-реактивным для дрейфующих эпидемических штаммов вируса гриппа, а также является одним из существенных факторов защиты людей от заболевания гриппом. Способность индуцировать клеточный иммунитет может быть одним из существенных факторов повышения профилактической эффективности вакцины Ультрикс® [35].
Вакцина прошла все этапы доклинических исследований, которые показали, что вакцина гриппозная инактивированная расщепленная Ультрикс® безопасна, обладает низкой реактогенностью при иммунизации детей от 6 лет и взрослых добровольцев от 18 до 60 лет и старше; установлена ее хорошая переносимость; не выявлено ни одного случая нежелательных явлений, связанных с вакцинацией. Показано, что применение вакцины Ультрикс® не сопровождалось повышением продукции общего IgE; отмечено его снижение у лиц с латентной сенсибилизацией, что свидетельствует об отсутствии аллергизирующего действия вакцины. Иммуногенная активность вакцины Ультрикс® соответствует требованиям Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека (МУ 3.3.2.1758-03) и международным требованиям Комитета патентованных медицинских продуктов (CPMP EMEA,CPMP/EWP/1045/01) по уровню сероконверсии к вирусу гриппа A(H1N1) – до 94,0%, A(H3N2) – до 86,0%, B – до 90,0%; по кратности прироста антител – до 21,9, 12,6 и 7,5 соответственно; по уровню серопротекции – до 95,0, 90,0 и 78,0% соответственно. В этих же исследованиях показана длительность сохранения специфического иммунитета у привитых вакциной Ультрикс®: через 6 мес. после вакцинации число лиц с защитными титрами антител составило к вирусам A (Н1N1), А (Н3N2) и В соответственно 81,3, 61,5 и 47,3%, без статистически значимого снижения уровня антител относительно 21 дня после вакцинации – 84,0, 77,0 и 61,0%. Длительность сохранения гуморального иммунитета к вирусам гриппа после применения вакцины Ультрикс® составляет не менее 6 мес. [35–40].
Создание новых гриппозных вакцин позволяет расширить возможности специфической защиты самой уязвимой группы населения –детей; снизить уровень их заболеваемости гриппом и как следствие – частоту осложнений, при которых требуется применение антибиотиков; уменьшить смертность [11, 35, 40]. В связи с этим значительное внимание в изучении эффективности и безопасности вакцины Ультрикс® уделялось проведению исследований среди детей.
В клиническом исследовании в условиях строго контролируемого наблюдения, проведенного в первые 7 дней среди детей, привитых вакциной Ультрикс®, установлено, что примененная вакцина ареактогенна и обладает выраженной иммуногенной активностью в отношении вирусов гриппа А и В. Не было выявлено влияния вакцинации на показатели общего и биохимического анализа крови, общего анализа мочи, а также на уровень IgE в сыворотке крови детей – после вакцинации они оставались на уровне первоначальных значений. После иммунизации вакциной Ультрикс® уровень сероконверсии к вирусам гриппа серотипов H1N1, H3N2 и В был равен 70, 50 и 70% соответственно; уровень серопротекции – 90, 80 и 85%; кратность прироста титров антител – 6,5, 2,7 и 4,0 [41].
В исследовании, проведенном в ноябре 2007 г., изучена реактогенность, безопасность и иммуногенность гриппозной вакцины Ультрикс® на пожилом контингенте (лица от 60 лет и старше). В ходе исследования проводился анализ характера и частоты местных и общих реакций в течение 21 суток с момента введения препарата. Кроме того, оценивалась безопасность вакцины лабораторно-инструментальными методами по показателям общего анализа крови (гемоглобин, эритроциты, лейкоциты, нейтрофилы, базофилы, эозинофилы, лимфоциты, моноциты, тромбоциты, СОЭ), общего анализа мочи (удельный вес, рН, белок, билирубин, глюкоза, эритроциты, лейкоциты) и биохимического анализа крови (С-реактивный белок, мочевина, аланин-аминотрансфераза, общий белок, щелочная фосфатаза), а также на основе определения уровня IgE в сыворотке крови. Оценку иммуногенности вакцины Ультрикс® проводили перед проведением вакцинации и на 21-е сутки после иммунизации и выявили четырехкратные сероконверсии к серотипу вируса гриппа А(Н1N1) у 80% привитых, к А (Н3N2) – у 85%, к серотипу В – у 65%. Анализ полученных данных свидетельствует о хорошей переносимости, ареактогенности и безопасности вакцины Ультрикс®. Вакцинация не сопровождалась необычными поствакцинальными реакциями, а отмеченные слабовыраженные общие и местные реакции не вызывали ухудшения самочувствия привитых добровольцев. Местных и общих реакций сильной степени выраженности не было зарегистрировано. Таким образом, по показателям иммуногенности вакцина Ультрикс® при иммунизации лиц старше 60 лет соответствует требованиям к инактивированным гриппозным вакцинам, утвержденным Федеральной службой по надзору в сфере защиты прав потребителей и благополучия человека [36, 41–44].
Безопасность и ареактогенность вакцины Ультрикс® в профилактике гриппа среди групп риска, в том числе лиц пожилого возраста, оценивалась в проведенном нами эпидемиологическом наблюдении в период с октября по ноябрь 2013 г. В исследовании приняли участие 5743 жителя из 7 административных регионов РФ. Все были иммунизированы вакциной Ультрикс® на 21 прививочном пункте. Среди них привито 325 человек старше 60 лет, что составило 5,6% от привитого контингента. Оценивалась безопасность применения (наличие реакций, нежелательных явлений и серьезных нежелательных явлений) гриппозной инактивированной расщепленной вакцины Ультрикс® методом опроса (по телефону) и, при необходимости, медицинского осмотра привитых в течение 48 ч после вакцинации. Отмечена одна местная реакция на введение вакцины, которая самостоятельно купировалась через 48 ч. Общие реакции на введение вакцин, нежелательные явления и серьезные нежелательные явления не выявлены.
В период с 2007 по 2011 г., в соответствии с требованиями Руководства по надлежащей клинической практике и при соблюдении протоколов, одобренных Комитетом по этике при Федеральном органе контроля качества лекарственных средств и Локальным этическим комитетом НИИ гриппа Минздрава России, проведены послерегистрационные клинические исследования вакцины гриппозной инактивированной расщепленной Ультрикс®. В клинико-лабораторные исследования и эпидемиологические наблюдения были включены 1286 человек, в том числе 78 детей и 1208 взрослых, 40 из которых – лица старше 60 лет. В результате исследований была определена ее безопасность и выбран уровень антигенной нагрузки, достаточный для формирования защитного титра антител в различных возрастных группах. Авторами установлена хорошая переносимость и безопасность применения гриппозной вакцины Ультрикс®, не выявлено ни одного случая нежелательных явлений, связанных с вакцинацией. Применение вакцины Ультрикс® не вызвало патологических изменений биохимических и клинических показателей крови [45].
Результаты исследований показали, что иммуногенная активность вакцины Ультрикс® соответствует отечественным и международным требованиям, а специфический иммунитет сохраняется в течение 6 мес. после вакцинации [40, 41, 43, 44, 46].
Клиническими исследованиями по оценке эффективности иммунизации против гриппа было также показано, что вакцинация взрослых и детей приводит к снижению заболеваемости всей группы ОРВИ. Так, в исследовании противоэпидемической эффективности вакцинопрофилактики среди школьников девяти школ г. Подольска Московской области было установлено, что вакцинация снижает среди привитых заболеваемость гриппом в 4,7 раза, другими ОРВИ — в 1,4 раза [8, 46].
Механизм воздействия противогриппозных вакцин на вирусы респираторной группы еще до конца не изучен. По мнению проф. В.К. Таточенко (Научный Центр здоровья детей РАМН, Москва), некоторые вакцины против гриппа (сплит- и цельновирионные), содержащие РНК вируса гриппа, обладают способностью усиливать выработку интерферонов, обладающих противовирусным эффектом в отношении широкого спектра вирусов. Поэтому повышение уровня интерферона после введения противогриппозной вакцины может предотвратить заболевание, вызванное другим респираторным вирусом. Другой возможный механизм неспецифической защиты противогриппозной вакцины, по его мнению, связан с поликлональной активацией иммунной системы. Известно, что заражение тем или иным респираторным патогеном способно вызывать не только специфический иммунный ответ, но и активировать механизмы иммунологической памяти в отношении других возбудителей, с которыми организм больного встречался ранее. Поэтому введение гриппозной вакцины может «подстегнуть» снижающийся иммунитет к другим вирусам, что предотвратит заболевание при встрече с ними в данном сезоне.
В период с ноября 2013 г. по апрель 2014 г. нами в открытом рандомизированном исследовании проведена оценка заболеваемости респираторными инфекциями, этиологическими агентами которых являлись другие вирусы, среди взрослых лиц, привитых гриппозной вакциной Ультрикс®. В эпидемиологическом наблюдении приняли участие 2963 человека, вакцинированные гриппозной вакциной Ультрикс® (опытная группа – ОГ) и 2858 человек, которые не были вакцинированы и не получали противовирусной химиопрофилактики (группа контроля – КГ).
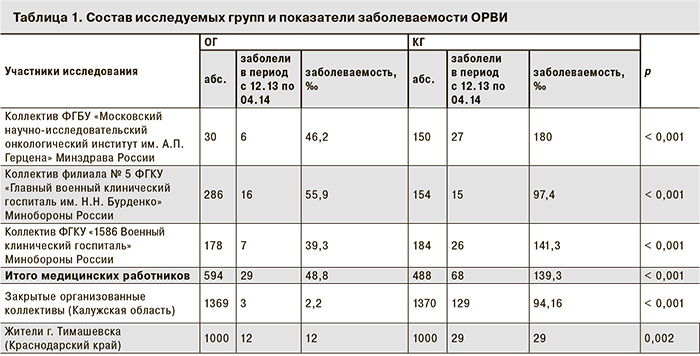
В исследование были включены лица, относящиеся к группам риска инфицирования и повышенной заболеваемости гриппом: медицинские работники (ОГ – 594 человек и КГ – 488 человек), а также лица из закрытых организованных коллективов Калужской области (ОГ –1369 человек и КГ – 1370 человек). Кроме того, в исследование были отобраны по 1000 человек в ОГ и КГ – среднестатистическая группа взрослого населения г. Тимашевска (Краснодарский край). Группы участников были сопоставимы по числу, социальному статусу и возрасту. Наблюдение проводили методами активного еженедельного опроса, при выявлении заболевших ОРВИ – врачебного осмотра и клинического обследования. Состояние здоровья лиц, участвующих в исследовании, оценивали по следующим симптомам, внесенным в индивидуальные листы наблюдения: температура 37,5 ⁰С и выше, гиперемия зева, ринорея или заложенность носа, конъюнктивит, кашель и подчелюстная аденопатия. Диагноз респираторной инфекции ставили на основании как минимум двух из перечисленных симптомов. На заболевших ОРВИ оформлялась первичная медицинская документация. Анализ заболеваемости ОРВИ лиц из групп наблюдения проводили по отчетам и данным первичной медицинской документации. Данные о составе и численности групп и показатели заболеваемости ОРВИ участников исследования представлены в табл. 1.
Полученные в эпидемиологическом наблюдении данные достоверно выявили более высокую заболеваемость ОРВИ в КГ по сравнению с ОГ по всем анализируемым подгруппам. Среди медицинских работников, непривитых против гриппа, заболеваемость ОРВИ была в 2,8 раз выше, чем среди их коллег, вакцинированых гриппозной вакциной Ультрикс®. В закрытых организованных коллективах Калужской области заболеваемость невакцинированных против гриппа (КГ) в 47 раз превысила заболеваемость ОРВИ среди привитых вакциной Ультрикс® (ОГ). Показано, что заболеваемость включенных в исследование жителей г. Тимашевска в ОГ была в 2,4 раза ниже, чем в КГ.
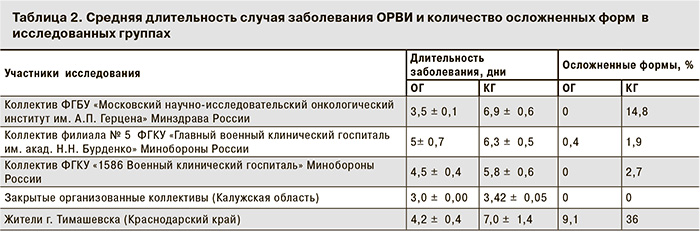
В ходе исследования выявлены отличия в длительности и тяжести течения инфекционного заболевания у непривитых и вакцинированных против гриппа вакциной Ультрикс® лиц. Полученные данные представлены в табл. 2.
Полученные результаты свидетельствуют о том, что во всех группах наблюдения длительность одного случая ОРВИ была короче у привитых гриппозной вакциной «Ультрикс»®. Так, у медицинских работников ФГБУ «Московский научно-исследовательский онкологический институт им. А.П. Герцена» Минздрава Россииона составила 3,5 ± 0,1 дней в ОГ и 6,9 ± 0,6 дней в КГ, среди жителей г. Тимашевска – 4,2 ± 0,4 дня в ОГ и 7,0 ± 1,4 дня в КГ.
У лиц, привитых против гриппа гриппозной вакциной Ультрикс®, случаи ОРВИ либо имели неосложненное течение (медицинские работники ФГБУ «Московский научно-исследовательский онкологический институт им. А.П. Герцена»» Минздрава России и ФГКУ «1586 Военный клинический госпиталь» Минобороны России), либо регистрировались единичные случаи осложнений. Так, среди заболевших ОРВИ жителей г. Тимашевска, вакцинированных против гриппа вакциной Ультрикс®, осложненное течение респираторной инфекции зарегистрировано в 9,1% случаев с длительностью одного случая 4,6 ± 0,4 дня. В КГ число инфекционных заболеваний с осложнениями у заболевших ОРВИ достигло 36%, длительность одного случая – 7,2 ± 1,1 дня.
Таким образом, результаты проведенных доклинических и клинических исследований показали, что вакцина Ультрикс® является ареактогенным, безопасным и высокоиммуногенным профилактическим препаратом, а также обладает высокой профилактической эффективностью, что позволяет считать ее первой российской виросомальной вакциной нового поколения, которая по всем показателям соответствует зарубежным виросомальным вакцинам. Высокая иммуногенность и способность индуцировать гуморальный и клеточный иммунитет позволяет считать виросомальные гриппозные вакцины наиболее оптимальными для ежегодной профилактической вакцинации населения против вируса гриппа.



