Аллергодиагностика является ключевым звеном скрининга детей и подростков с целью раннего выявления туберкулеза. Метод основан на определении сенсибилизации организма к антигену возбудителя путем внутрикожного введения специфического аллергена с последующей оценкой выраженности аллергической реакции. Целью скрининга с использованием аллергических проб является выявление группы риска по развитию туберкулеза для дальнейшего детального обследования, а также диагностирование заболевания у пациентов на самых ранних, субклинических стадиях развития инфекционного процесса.
Классическим методом аллергодиагностики туберкулеза является проба Манту (ПМ). Для постановки пробы используется аллерген туберкулезный очищенный в стандартном разведении (2 ТЕ). Положительный результат на введение туберкулина свидетельствует о наличии сенсибилизации организма полноценным антигеном, содержащимся в вирулентных или с ослабленной вирулентностью микобактериях туберкулеза (МБТ) [1].
В России с 2011 г. начато массовое применение для аллергодиагностики туберкулеза другого препарата-аллергена туберкулезного рекомбинантного (АТР) в стандартном разведении, зарегистрированного под фирменным названием «Диаскинтест» (ДСТ). Основой препарата служит рекомбинантный белок, продуцируемый генетически модифицированной культурой E. coli BL21(DE3)/pCFP-ESAT, который содержит 2 антигена, присутствующие в вирулентных штаммах МБТ и отсутствующие в вакцинных штаммах БЦЖ, включая российский, из которого готовятся отечественные вакцины против туберкулеза – БЦЖ и БЦЖ-М [1–4]. У лиц с туберкулезной инфекцией при внутрикожном введении АТР вызывает местную воспалительную реакцию, свидетельствующую о наличии и выраженности гиперчувствительности замедленного типа к специфическим именно для MБТ белкам [5, 6].
С целью анализа целесообразности применения методов аллергодиагностики для скрининга туберкулезной инфекции, а также оценки эффективности иммунизации БЦЖ и оценки эпидемической ситуации были изучены материалы на данную тему, опубликованные в 2009–2015 гг.
Положительная реакция на туберкулин почти всегда свидетельствует о сенсибилизации макроорганизма МБТ (инфекция или вакцинация) [7].
По данным Московского городского научно-практического центра борьбы с туберкулезом Департамента здравоохранения города Москвы, за период 2011–2012 гг. 70,5% детей в возрасте до 17 лет, больных туберкулезом, выявлено с помощью туберкулинодиагностики [8]. Однако туберкулиновый кожный тест неточен, поскольку используемый для данной пробы туберкулин Линниковой (ППД-Л) представляет собой смесь более чем 200 антигенов, которые также содержатся в других, в частности, нетуберкулезных микобактериях. Поэтому возникла необходимость разработки новых, более специфичных диагностических методов [4].
 Решение о широком внедрении ДСТ принималось на основе данных весьма ограниченных клинических исследований. Например, первичная оценка чувствительности ДСТ проведена на 72 лицах разного возраста, среди которых были как больные туберкулезом разной степени тяжести (59 человека), так и здоровые пациенты, инфицированные МБТ (13 человек). По результатам этих исследований сделан вывод о 98–100% чувствительности ДСТ, что сравнимо с чувствительностью ПМ [5].
Решение о широком внедрении ДСТ принималось на основе данных весьма ограниченных клинических исследований. Например, первичная оценка чувствительности ДСТ проведена на 72 лицах разного возраста, среди которых были как больные туберкулезом разной степени тяжести (59 человека), так и здоровые пациенты, инфицированные МБТ (13 человек). По результатам этих исследований сделан вывод о 98–100% чувствительности ДСТ, что сравнимо с чувствительностью ПМ [5].
Другие исследования [9–11] показали, что реакция на ДСТ также может давать ложноотрицательные и ложноположительные результаты. К примеру, в ранний период инфицирования, когда происходит размножение микобактерий в организме, реакция на ДСТ бывает как отрицательной, так и положительной. По прошествии нескольких лет повышается вероятность перехода инфекции в стадию персистирования, и в это время реакция на ДСТ из положительной может стать отрицательной [12]. Возможна и обратная ситуация в случае развития инфекционного процесса, когда ДСТ становится положительным спустя время после инфицирования [11, 13]. Таким образом, нельзя утверждать, что только при положительной реакции на ДСТ у детей и подростков имеются «размножающиеся МБТ» [10, 14]. Рассмотрим подробнее результаты исследований применения обеих проб как у неинфицированных лиц, вакцинированных БЦЖ, так и у инфицированных на разных этапах развития туберкулеза.
В связи с общностью антигенов в вакцине БЦЖ и туберкулине специфичность результатов ПМ недостаточна и зависит от предыдущих вакцинаций БЦЖ и кожных тестов [15–19].
Первая положительная реакция на туберкулин у двух-трехлетнего ребенка может быть проявлением поствакцинальной аллергии [15].
Доля лиц с положительной реакцией на ПМ в мире возросла в соответствии с увеличением охвата вакцинацией БЦЖ [19]. Мнения авторов о продолжительности сохранения положительных ответов на ПМ после вакцинации БЦЖ расходятся. По одним данным, результат ПМ может сохраняться положительным более 15 лет после вакцинации БЦЖ [12, 20], по другим – только в первые 15 лет после прививки [20].
В свою очередь комбинация в ДСТ двух антигенов (CFP-10 и ESAT-6), присутствующих в вирулентных штаммах МБТ и отсутствующих в вакцинном штамме БЦЖ и других непатогенных микобактериях, делает данный тест высокоспецифичным. У лиц, вакцинированных БЦЖ и не инфицированных МБТ, реакция на ДСТ отрицательна [1, 9, 10, 12, 21]. Таким образом, с помощью ДСТ невозможно проводить отбор детей на ревакцинацию, который до настоящего времени проводится по результатам ПМ [17]. Тем не менее, с помощью ДСТ стало возможным проведение диагностики локальных осложнений в виде периферических лимфаденитов и холодных абсцессов у детей раннего возраста после введения вакцин БЦЖ и БЦЖ-М на этапе выявления и дифференциальной диагностики: наличие отрицательного результата подтверждает поствакцинальную этиологию специфического процесса [1, 22].
 Положительный результат ПМ практически всегда свидетельствует о сенсибилизации макроорганизма микобактериями вследствие инфекции или вакцинации. У лиц, не инфицированных МБТ и не вакцинированных БЦЖ, реакция на ПМ отсутствует [23].
Положительный результат ПМ практически всегда свидетельствует о сенсибилизации макроорганизма микобактериями вследствие инфекции или вакцинации. У лиц, не инфицированных МБТ и не вакцинированных БЦЖ, реакция на ПМ отсутствует [23].
Долговременные исследования показали, что у лиц с положительной реакцией на ПМ высок риск развития активной туберкулезной инфекции [7, 18].
У практически здоровых детей, инфицированных МБТ, реакция на туберкулин обычно менее выражена, чем у больных активными формами туберкулеза [7].
При оценке результатов кожной пробы с ДСТ обращает на себя внимание низкий процент положительных и сомнительных результатов у лиц с первичным инфицированием [9, 24]. Также реакция на ДСТ, как правило, отсутствует у лиц, ранее инфицированных M. tuberculosis, с неактивной туберкулезной инфекцией [24]. Положительный результат пробы ДСТ у детей и подростков является маркером либо туберкулеза, либо инфицирования МБТ с очень высоким риском развития заболевания [5, 25].
У пациентов с гиперергической реакцией на ПМ с 2 ТЕ и усиливающейся туберкулиновой чувствительностью положительная реакция на ДСТ зачастую позволяет с большей уверенностью говорить об активно текущем туберкулезном процессе [3, 11]. Таким образом, положительный результат ПМ вызывает настороженность у врачей уже на ранних этапах инфекционного процесса и позволяет своевременно дообследовать ребенка и назначить противотуберкулезную терапию (ПТТ), тогда как ДСТ может оставаться отрицательным длительное время.
Описаны случаи положительной реакции на ДСТ у лиц без доказанного туберкулеза, имеющих профессиональный контакт с больными-бактерио-выделителями МБТ (медицинский персонал туберкулезных больниц и ВИЧ-отделений инфекционных больниц) [16].
В условиях напряженной эпидемической ситуации по туберкулезу скрининг с использованием ПМ позволяет определять такой важный эпидемиологический показатель, как уровень инфицированности населения, оценить риск инфицирования, что невозможно при применении в качестве скрининга только ДСТ [17].
Результаты ПМ являются основой системы диспансерного наблюдения за детьми, инфицированными M. tuberculosis, с высоким риском развития туберкулеза. Всех детей старше 3 лет, у которых произошел переход ранее отрицательных туберкулиновых реакций в положительные, а также детей с усиливающейся чувствительностью к туберкулину после исключения активного туберкулезного процесса берут под наблюдение в противотуберкулезном диспансере по VI группе диспансерного учета [3, 15].
Детям и подросткам с гиперергической реакцией на туберкулин и/или «виражом» туберкулиновых проб, или с нарастанием чувствительности на туберкулин более 6 мм, находящимся в контакте с больными туберкулезом, выделяющим МБТ, назначается превентивная терапия двумя противотуберкулезными препаратами с учетом лекарственной чувствительности МБТ [15].
Для формирования групп риска заболевания туберкулезом с использованием ПМ достаточно однократного положительного результата («вираж»), в то время как отрицательный результат ДСТ не исключает наличия инфицированности и требует повторного тестирования через 3 мес. [26].
По мнению некоторых авторов [3, 9], результаты ДСТ подтверждают активность туберкулезной инфекции и адекватность назначения ПТТ у лиц с положительной реакцией на ПМ, а также позволяют оценить характер туберкулиновой чувствительности и не проводить значительной части туберкулинположительных пациентов превентивную ПТТ. По данным литературы [3, 27–39], доля положительных реакций на ДСТ у детей с «виражом» ПМ, поставленных на учет в группу VIА диспансерного учета, колеблется в диапазоне от 3,1 до 20%. В табл. 1 для сравнительного анализа представлены результаты лишь некоторых из вышеупомянутых исследований, отобранных по принципу однородности групп обследуемых детей.
Остается открытым вопрос о применении по результатам аллергодиагностики дополнительных методов диагностики туберкулеза, таких как компьютерная томография (КТ). В настоящее время в некоторых регионах ее проводят только после положительного результата ДСТ и не проводитят детям, отобранным в группы риска с помощью ПМ, но не имеющим положительного ответа на ДСТ [29]. Это может сказываться на объективности оценки эффективности обоих тестов. За последние годы повысилась заболеваемость туберкулезом в группе IIIA и во всех подгруппах группы VI диспансерного учета, что может быть обусловлено отменой превентивного лечения детей этих групп при отрицательной реакции на ДСТ [10]. К примеру, анализ всех случаев заболевания туберкулезом пациентов группы VI диспансерного учета в 2013 г. в Москве показал, что из 7 выявленных больных 3 не получали превентивной терапии, поскольку при взятии на учет ДСТ у них был отрицательным, а при обычном рентгенологическом исследовании патологии не было выявлено. В процессе наблюдения ДСТ стал положительным, в связи с чем дети были дообследованы с помощью КТ, при которой были выявлены малые локальные изменения [13]. Таким образом, ориентация только на результаты ДСТ при назначении КТ и превентивного лечения приведет к тому, что у значительной части детей (3 из 7, как в примере выше) случаи туберкулеза будут выявлены с опозданием, что может стать причиной более тяжелого заболевания. Очевидно, что несмотря на внедрение ДСТ, проблема ранней диагностики туберкулеза у детей и целесообразности назначения ПТТ в группе VI диспансерного учета остается нерешенной и требует дальнейших исследований.
Достоверных различий результатов ПМ у больных туберкулезом органов дыхания и других органов и систем не выявлено. Также отмечено, что у лиц с поражением легких нет прямой связи между результатами ПМ и бацилловыделением с мокротой [40].
При тяжелых формах туберкулеза (менингит, милиарный туберкулез, казеозная пневмония) нередко выявляют низкую чувствительность к туберкулину вследствие выраженного угнетения реактивности организма. Некоторым формам туберкулеза (туберкулез глаз, кожи) чаще сопутствует высокая чувствительность к туберкулину [10].
Чувствительность и специфичность туберкулинодиагностики у больных туберкулезом внутригрудных лимфатических узлов достаточно низка. В 60% случаев у детей уже с развитием заболевания сохраняется нормергическая чувствительность к туберкулину [41–43]. У детей и подростков на фоне монотонных реакций на ПМ с 2 ТЕ достаточно часто туберкулез внутригрудных лимфатических узлов выявляли в фазе обратного развития с явлениями кальцинации [9]. Перенесенный в прошлом туберкулез может иметь следствием длительное сохранение положительной реакции на ПМ, что затрудняет ее интерпретацию [16].
По данным исследований отмечалось нарастание чувствительности к туберкулину в фазе обратного развития специфического процесса во внутригрудных лимфатических узлах, ДСТ же становился отрицательным в фазе кальцинации [41]. Тем не менее дети с кальцинатами в лимфоузлах, ранее болевшие активным туберкулезом, часто положительно реагируют на введение ДСТ [28]. У детей, перенесших туберкулез внутригрудных лимфоузлов, отрицательные реакции на ДСТ наблюдали не ранее 18 мес. с начала лечения, что позволяет предположить длительное сохранение в организме метаболически активных МБТ [12].
Положительный и гиперергический результаты ДСТ свидетельствуют об активном размножении микобактериальной популяции в организме [21]. Гиперергические реакции на ДСТ с везикуло-некротическими изменениями, лимфангоитом преобладали у впервые выявленных больных активным туберкулезом легких молодого возраста и у больных с сопутствующей патологией. Отрицательные реакции также имели место у пациентов старше 40 лет с рецидивами специфического процесса в легких [2].
Однако в ряде случаев у лиц с установленным диагнозом «туберкулез» при постановке пробы с ДСТ отмечаются отрицательные реакции. В исследовании, проведенном в Воронежской области в 2011–2013 гг. [27], показано, что у 56 впервые выявленных больных активным туберкулезом детей ДСТ был положительным в 87,5% случаев, в то время как реакция на ПМ была положительна в 92,8% случаев. С учетом 5,4% детей с сомнительным результатом ДСТ чувствительность обоих тестов была практически одинаковой.
Описаны случаи отрицательной реакции на ДСТ у пациентов с генерализованным туберкулезом, с пульмонэктомией по поводу фиброзно-кавернозного туберкулеза, цирротическим и инфильтративным туберкулезом, множественными туберкулемами, что является признаком иммунопатологического состояния [16].
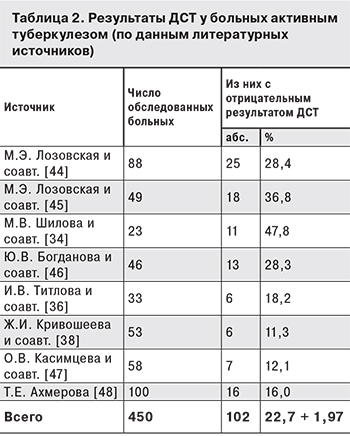
Также реакция на ДСТ отрицательна у лиц с клинически излеченным туберкулезом, у больных туберкулезом в период завершения инволюции туберкулезных изменений, при отсутствии клинических, рентгенотомографических, инструментальных и лабораторных признаков активности процесса [24]. В табл. 2 представлены обобщенные данные литературы о количестве отрицательных реакций на ДСТ у больных с доказанным активным туберкулезом [34, 36, 38, 44–48].
Таким образом, при наличии характерных клинико-рентгенологических признаков туберкулеза отрицательная реакция на внутрикожную пробу с препаратом ДСТ не должна препятствовать проведению дальнейших мероприятий по диагностике туберкулеза [9].
Положительный результат ПМ с 2 ТЕ ППД-Л может быть обусловлен инфицированием нетуберкулезными микобактериями (за счет наличия общих микобактериальных антигенов и перекрестной сенсибилизации) [1].
При инфицировании возбудителем микобактериоза М. kansasii возможны положительные реакции на ДСТ, так как в возбудителе присутствуют гены, детерминирующие продукцию белков Е8АТ- 6 и СРР-10. Реакция при инфицировании M. avium отрицательна ввиду отсутствия у возбудителя данных генов [16].
Такие факторы, как ВИЧ-инфекция, недостаточное питание, недавно перенесенные вирусные или бактериальные инфекции, вакцинация живыми вакцинами могут снижать ответ на ПМ [1, 25]. При этом чувствительность ДСТ при количестве CD4+-лимфоцитов менее 200 клеток/мкл также снижается с 80 до 17% при 100% специфичности [49], что указывает на прямую зависимость результатов обеих проб от потенциала иммунной системы.
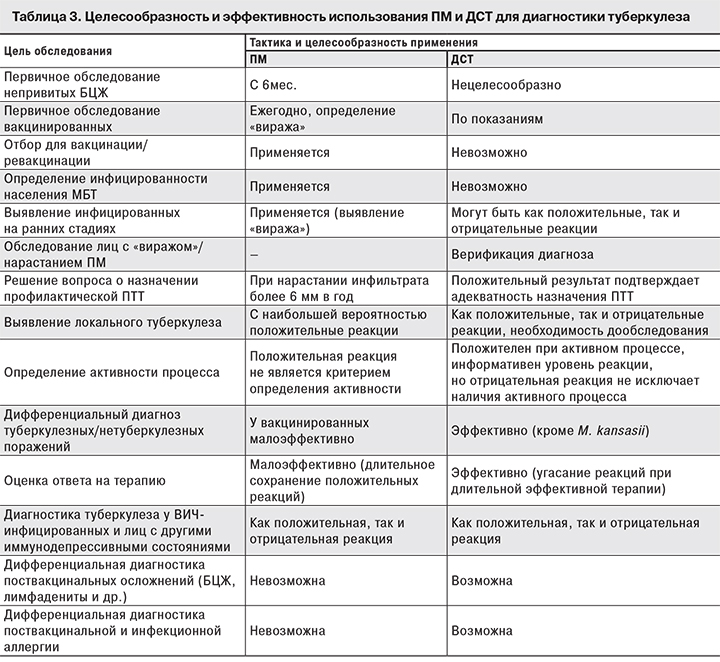
В табл. 3 представлены обобщенные данные литературы о практическом применении различных препаратов для аллергодиагностики туберкулеза.
Анализ результатов опубликованных исследований позволяет сделать вывод, что истинная ценность скрининговой диагностики туберкулеза с помощью ПМ заключается в возможности исключить туберкулезную инфекцию при отрицательном результате данного теста и выявить значительно большее число больных активным туберкулезом и детей с высоким риском его развития по сравнению с применением ДСТ. Проведение ПМ также необходимо для обоснованного отбора детей на вакцинацию и ревакцинацию БЦЖ, определения уровня инфицированности населения, риска инфицирования, что невозможно сделать с помощью ДСТ.
Выявление инфицирования необходимо для проведения комплекса профилактических мер по предотвращению дальнейшего развития туберкулеза, а также предоставления ребенку медицинских отводов от профилактических прививок на регламентированные сроки. Как показали исследования, первичное инфицирование с наибольшей точностью выявляется по результатам ПМ («вираж»), тогда как ДСТ может «запаздывать».
Таким образом, в условиях неблагополучной эпидемической ситуации по туберкулезу в России массовую первичную диагностику целесообразно осуществлять на основании анализа результатов РМ с 2 ТЕ ППД-Л, а выявление туберкулеза в группах риска – с использованием пробы ДСТ. Однако нельзя не принимать во внимание вероятность отрицательных реакций на пробу ДСТ у больных активным туберкулезом.
Противоречивость опубликованных данных свидетельствует о том, что проблема ранней массовой диагностики туберкулеза, отбора на ревакцинацию и в группы диспансерного учета не теряет актуальности, а ее социальная значимость регулярно подтверждается.


