Высокая заболеваемость острыми кишечными инфекциями (ОКИ) во всех возрастных категориях, широкий спектр возбудителей при недостаточном уровне их верификации, сохраняющаяся летальность, в особенности в младших возрастных группах, определяют необходимость научных исследований данной проблемы и внедрения их результатов в практическое здравоохранение [1].
В Российской Федерации, как и в мире в целом, около половины случаев ОКИ остаются этиологически не верифицированными, однако очевидно, что все чаще диареи вызываются «новыми» кишечными инфекциями, вызываемыми преимущественно вирусами [2]. В структуре возбудителей расшифрованных случаев ОКИ вирусы составляют 50–80%, причем ведущие места занимают ротавирус и норовирус 2-го типа [3–5].
Современные исследования показывают, что ротавирусную инфекцию (РВИ) переносит абсолютное большинство населения, так как специфические антитела класса G к ротавирусу обнаруживаются у 60–90% детей уже к 6 годам [6]. При этом нередко ротавирус выступает не в качестве этиологического агента моноинфекции, а в сочетании с другими возбудителями вирусной или бактериальной природы [7].
Одним из «новых» возбудителей ОКИ вирусной этиологии являются норовирусы. Проведенное в нашей стране исследование показало, что общая частота выявления норовирусной инфекции (НВИ) у детей, больных ОКИ, составила 16,8%, а как моноинфекция она встречалась в 13,1% случаев. Эта инфекция имеет выраженную сезонность с двумя пиками подъема заболеваемости в зимние и весенние месяцы и характеризуется чрезвычайно высокой контагиозностью [8].
 Морфологически НВИ характеризуется повреждением микроворсинок преимущественно в тонкой кишке [9]. Рвота при данной инфекции связана с вирусопосредованным изменением моторики желудка и задержкой его опорожнения. Норовирусы не поражают толстую кишку, поэтому увеличения числа лейкоцитов в фекалиях и гемоколита, как правило, не наблюдается [10]. Повторные инфекции могут быть на протяжении всей жизни человека, что связано с большим разнообразием норовирусных штаммов и отсутствием длительного иммунитета, однако выделение вируса может сохраняться от 3 недель до 1 мес. после заражения [11].
Морфологически НВИ характеризуется повреждением микроворсинок преимущественно в тонкой кишке [9]. Рвота при данной инфекции связана с вирусопосредованным изменением моторики желудка и задержкой его опорожнения. Норовирусы не поражают толстую кишку, поэтому увеличения числа лейкоцитов в фекалиях и гемоколита, как правило, не наблюдается [10]. Повторные инфекции могут быть на протяжении всей жизни человека, что связано с большим разнообразием норовирусных штаммов и отсутствием длительного иммунитета, однако выделение вируса может сохраняться от 3 недель до 1 мес. после заражения [11].
Также признается этиологическое значение астровируса и аденовируса, роль которых особенно велика в тех регионах, где внедрены программы вакцинации населения от РВИ [12, 13]. Норовирусы являются частой причиной вспышек диарейных заболеваний у взрослых и детей: в европейских странах, в частности, в Нидерландах и Великобритании доля НВИ в структуре ОКИ составляет от 5 до 17% [14–16].
Актуальность проблемы усугубляется тем, что вирусы нередко являются причиной госпитальных инфекций как у детей, так и у взрослых, а также характеризуются высокой частотой микст-инфекций вирусно-вирусной и вирусно-бактериальной этиологии, протекающих особенно тяжело [17–19]. В России на практике выявляются лишь кишечные инфекции, вызванные ротавирусами, при этом исследования проводятся в основном в крупных городах [4].
Частота установления смешанной вирусно-вирусной и вирусно-бактериальной этиологии ОКИ существенно возрастает при применении комплекса методов диагностики, включая полимеразную цепную реакцию (ПЦР) и иммуноферментный анализ (ИФА) [14]. По некоторым данным, свыше 80% ОКИ имеют микст-этиологию, что приводит к бóльшей тяжести интоксикационного и диарейного синдромов.
Спектр клинических проявлений диарейных заболеваний у детей варьирует от маломанифестных форм до тяжелейшего течения, нередко с летальным исходом, что чаще отмечается у детей в возрасте до двух лет [20]. Тяжесть течения и особенности клинической картины диарейного заболевания, помимо возрастного фактораы, зависят от преморбидного фона, условий развития и этиологии возбудителя или возбудителей при микст-инфицировании [21, 22].
Характерной особенностью диарейных заболеваний вирусной этиологии является полисистемность поражений. В большинстве случаев ОКИ вирусной этиологии, особенно РВИ, сопровождаются виремией [23, 24].Типично сочетание симптомов со стороны желудочно-кишечного тракта и дыхательных путей, причем последние могут появляться раньше и во многом определять клиническую картину, что затрудняет диагностику и маршрутизацию пациентов [25–27].
Важным эпидемиологическим аспектом является то, что при ОКИ вирусной этиологии возможна длительная (до 3 мес.) персистенция возбудителя в организме [25]. Носительство, вирусо- и бактериовыделение при стертых и латентных формах ОКИ, а также в периоде реконвалесценции играет значительную роль в циркуляции инфекций в популяции [28].
На территории РФ на постоянной основе проводится мониторинг заболеваемости ОКИ по стране в целом и по регионам, особое внимание уделяется эпидемическим вспышкам и их причинам [3, 4]. Краснодарский край, как другие субъекты Южного федерального округа, в силу климато-географических, социальных и демографических особенностей характеризуется повышенной заболеваемостью ОКИ.
Проведенный нами анализ эпидемической ситуации по ОКИ у детей в Краснодарском крае показал неуклонное увеличение общей заболеваемости в регионе в течение последних 9 лет. С 2007 по 2015 гг. число случаев ОКИ возросло на 83,3%, средний ежегодный прирост составил 9,2%. Таким образом, при сохранении существующих эпидемиологических тенденций можно говорить об удвоении числа случаев ОКИ среди детей и подростков каждые 10–12 лет, что указывает на необходимость пересмотра подходов к их профилактике.
 Согласно полученным нами данным, в этиологической структуре ОКИ в Краснодарском крае преобладают вирусы. Бактериальные инфекции, такие как шигеллез, сальмонеллез, эшерихиоз и другие, уходят на второй план, хотя и остаются значимыми в составе вирусно-бактериальных ассоциаций. При этом с 2007 по 2012 г. вирусно-бактериальные ОКИ преобладали над вирусными, но с 2014 г. ОКИ вирусной этиологии вышли на первое место. В 2007 г. было зарегистрировано 712 случаев вирусных ОКИ, в 2008 г. – 581 случай, с 2009 по 2012 гг. этот показатель ежегодно возрастал, а в 2013 г. вновь снизился. Последние 2 года мы наблюдаем его рост. В целом за анализируемый период число случаев ОКИ вирусной этиологии у детей возросло в 2,74 раза. Несмотря на то что за период наблюдения удельный вес вирусно-бактериальных инфекций по отношению к вирусным снизился, общее число случаев выявления бактериальных возбудителей выросло более чем в 2 раза, что показывает сохранение актуальности проблемы ОКИ микст-этиологии.
Согласно полученным нами данным, в этиологической структуре ОКИ в Краснодарском крае преобладают вирусы. Бактериальные инфекции, такие как шигеллез, сальмонеллез, эшерихиоз и другие, уходят на второй план, хотя и остаются значимыми в составе вирусно-бактериальных ассоциаций. При этом с 2007 по 2012 г. вирусно-бактериальные ОКИ преобладали над вирусными, но с 2014 г. ОКИ вирусной этиологии вышли на первое место. В 2007 г. было зарегистрировано 712 случаев вирусных ОКИ, в 2008 г. – 581 случай, с 2009 по 2012 гг. этот показатель ежегодно возрастал, а в 2013 г. вновь снизился. Последние 2 года мы наблюдаем его рост. В целом за анализируемый период число случаев ОКИ вирусной этиологии у детей возросло в 2,74 раза. Несмотря на то что за период наблюдения удельный вес вирусно-бактериальных инфекций по отношению к вирусным снизился, общее число случаев выявления бактериальных возбудителей выросло более чем в 2 раза, что показывает сохранение актуальности проблемы ОКИ микст-этиологии.
Существенно возрос удельный вес ОКИ вирусной и вирусно-бактериальной этиологии в общей заболеваемости за последние 9 лет. Так, в 2007 г. доля вирусных инфекций в общей структуре ОКИ у детей составляла 7,5 %, затем она почти непрерывно возрастала с пиками в 2010 и 2014 гг. и к 2015 г. увеличилась в 2,5 раза, достигнув 18,5%. Доля ОКИ вирусно-бактериальной этиологии в настоящее время составляет 7,1%, за анализируемый период она снизилась в 1,5 раза. Не вызывает сомнения тенденция увеличения суммарной доли ОКИ вирусной и вирусно-бактериальной этиологии в этиологической структуре ОКИ у детей в Краснодарском крае в течение последних 9 лет. Несмотря волнообразное изменение этого показателя, к 2015 г. он увеличился по сравнению с 2007 г. почти в 2 раза, достигнув 32,8%.
Улучшение этиологической расшифровки ОКИ в крае нами связывается с внедрением в широкую клиническую практику новых методов диагностики, а так же использование комплексного подхода (ИФА и ПЦР), что позволяет рассчитывать на увеличение доли этиологически верифицированных случаев инфекций как минимум в 2 раза.
В лечебно-профилактических учреждениях инфекционного профиля в Краснодарском крае значительно повысилась доступность методов ИФА и ПЦР, что наглядно демонстрируется динамикой абсолютного числа случаев этиологической верификации возбудителей ОКИ с использованием этих методов. Если в 2007 г. с помощью ИФА было установлено 488 случаев ОКИ вирусной этиологии и до 2010 г. это число значимо не изменялось, то благодаря улучшению оснащенности ЛПУ диагностическим оборудованием число случаев верификации ОКИ с помощью метода ИФА к 2015 г. увеличилось в 5,5 раз. Метод ПЦР начал применяться для диагностики вирусных ОКИ в Краснодарском крае только в последние 5 лет. Однако и за этот относительно небольшой период число случаев этиологической верификации с помощью этого метода возросло с 21 до 2211, и тенденция роста сохраняется.
Именно использование методов ПЦР и ИФА способствовало улучшению выявления ОКИ вирусной этиологии у детей и значимому росту их доли в общей структуре острых диарей Частота выявления ОКИ вирусной этиологии с помощью ПЦР в 2009 г. была незначительной – 2,5 %, в 2011 г. она увеличилась до 27,6 %, а в 2012 г. метод позволил определить возбудителей уже в 51,4% случаев, в 2013 – в 62,2%. Кроме того, указанных показателей удалось добиться в результате комплексного подхода к этиологической диагностике ОКИ. Если в 2007–2009 гг. диагноз устанавливали исключительно одним методом, то к настоящему времени в 50% случаев он подтверждается вторым методом.

Возросла частота диагностики ОКИ сочетанной этиологии, что связанно с использованием комплекса методов ИФА и ПЦР. Число случаев ОКИ, выявленных с помощью ИФА, увеличилось со 196 в 2010 г. до 1217 в 2015 г. С помощью метода ПЦР в 2009 г. выявлен 21 случай ОКИ вирусно-бактериальной этиологии у детей, в 2010 г. – 108 случаев, в 2015 г. – уже 877.
Параллельно с этим возросла частота подтверждения диагноза инфекции сочетанной этиологии с помощью ИФА и ПЦР. Доля случаев, подтвержденных с помощью ИФА, в 2010 г. составила 12,8%, к 2015 г. – почти 60%. С помощью метода ПЦР к 2015 г. было подтверждено 45,1% случаев ОКИ вирусно-бактериальной этиологии.
Очевидно, что возрастание роли вирусных возбудителей в структуре ОКИ требует совершенствования подходов к контролю над кишечными инфекциями, в том числе в вопросе диагностики и элиминации возбудителя у реконовалесцентов.
Мы проанализировали некоторые эпидемиологические характеристики вирусных и вирусно-бактериальных ОКИ по данным госпитализации 692 детей в возрасте от 3 мес. до 14 лет, поступивших на лечение в Специализированную клиническую детскую инфекционную больницу г. Краснодара. У всех детей при поступлении в стационар проводилась этиологическая верификация ОКИ методами ИФА и ПЦР в кале.
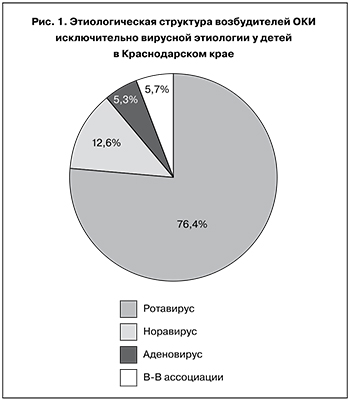
Среди госпитализированных преобладали дети раннего возраста, которые составили более 3/4. В этиологической структуре вирусных диарей преобладала РВИ (76,4%), на втором месте, значительно уступая, находилась НВИ (12,6%), в каждом 20-м случае определялись вирусно-вирусные ассоциации (рис. 1). Кроме того, в качестве этиологических агентов, вызывающих ОКИ, в 12 (1,7%) случаях нами выявлялись астровирусы, но во всех случаях они сочетались с ротавирусами или с норавирусами.
Согласно полученным нами данным, в разных возрастных группах превалируют разные возбудители вирусных ОКИ. В возрастной группе до 1 года в качестве возбудителей ОКИ были диагностированы только ротавирус и норовирус, ни в одном случае в этой возрастной группе не были зафиксированы вирусно-вирусные ассоциации. Абсолютное большинство (83,5%) случаев РВИ приходится на долю детей в возрасте от 3 мес. до 3 лет, Аденовирусная инфекция (АВИ) у детей в возрасте до 1 года, по нашим данным, не встречается, но 73,0% случаев этой инфекции диагностированы у детей от 1 года до 3 лет. Все случаи вирусно-вирусных ассоциаций были зафиксированы в возрастной группе от 1 года до 6 лет.
Таким образом, можно отметить явное доминирование ротавируса и аденовируса при ОКИ в младших возрастных группах; напротив, норовирусы в 42,5% случаев выделяли у детей школьного возраста. Значительно реже этиологическими факторами ОКИ у школьников являются ротавирус или аденовирус 40-го и 41-го типов. Ассоциации вирусов при ОКИ встречаются у детей раннего и дошкольного возраста в связи с тем, что число контактов у них по сравнению с младенцами значительно выше, а иммунитет не является таким совершенным, как у школьников.
Анализ сезонных колебаний частоты выявления основных возбудителей ОКИ показал, что в разные сезоны на протяжении года происходит смена доминирующих возбудителей вирусных ОКИ. Подъем заболеваемости РВИ происходит в зимнее-весенний период: на 5 мес. (с января по май) приходится 3/4 всех случаев РВИ (рис. 2, см. на вклейке).
Заболеваемость НВИ распределяется в течение года более равномерно, норовирусы выделяют от больных детей круглогодично, но можно отметить подъем заболеваемости в январе–феврале, а также в августе–сентябре. Сезонный пик заболеваемости АВИ, по многолетним данным, приходится на октябрь, а вирусно-вирусные ассоциации чаще выделяли в июне и в августе–сентябре.
В соответствии с целью и задачами исследования, предусматривающими максимальную этиологическую расшифровку, у детей с вирусными ОКИ установленной этиологии мы определяли и бактериальные патогены. Возможности использовавшегося набора реагентов «АмплиСенс® ОКИ скрин-FL» (ООО «ИнтерЛабСервис», Россия) позволяли выявлять комплекс шигелл и энтероинвазивных эшерихий (EIEC), сальмонеллы, термофильные штаммы кампилобактера.
Патогенные бактерии определялись у 109 (15,8%) детей, в том числе шигеллы и энтероинвазивные эшерихии – у 56 (8,1%), сальмонеллы – у 31 (4,5%) ребенка и термофильные штаммы кампилобактера – у 22 (3,2%) детей (рис. 3).
Чаще всего патогенные бактерии выделяли у детей с РВИ и АВИ, несколько реже – при НВИ, однако различия не были достоверными. Роль и значение патогенных кишечных бактерий, а также их влияние на клиническую картину вирусных ОКИ до настоящего времени остаются не до конца ясными.
В связи с этим мы изучили клинико-лабораторные особенности ОКИ сочетанной этиологии. Тяжелые формы ОКИ чаще встречаются при ротавирусной этиологии и заболеваниях, вызванных вирусно-вирусными ассоциациями, в которых почти всегда в качестве одного из агентов выступает РВИ. Легкая форма ОКИ при вирусно-вирусных ассоциациях и АВИ не встречалась, а при НВИ она встречалась чаще всего, что возможно, связано с возрастными особенностями: почти половину больных НВИ составили школьники (табл. 1).
У 39 детей с ОКИ вирусно-вирусной этиологии одновременно диагностировали 2 и более кишечных вирусов: рота- и норовирус – у 16 (41,0%), рота- и аденовирус – у 9 (23,1%), астро- и ротавирус – у 12 (30,8%), норо- и аденовирус – у 2 (5,1%).
Течение ОКИ в этой группе характеризовалось большей частой тяжелых форм. Нередко присутствовали симптомы, характерные для каждой инфекции. Так, при сочетании РВИ и НВИ была отмечена многократная рвота, характерная для НВИ, которая сопровождалась водянистой диареей, повышением температуры тела, интоксикацией, присущими РВИ.
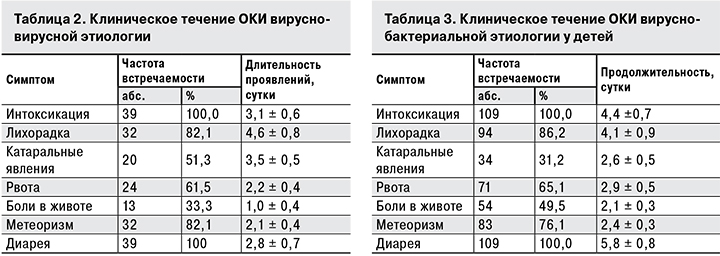
При ОКИ вирусно-вирусной этиологии интоксикация отмечена у всех пациентов, а катаральные явления и боли в животе встречались реже, чем при других формах ОКИ: соответственно в 51,3 и 33,3% случаев (табл. 2).
Совокупность основных проявлений вирусных ОКИ способствовала утяжелению течения и увеличению длительности заболевания при данной форме инфекции. Нормализация стула у больных ОКИ вирусно-вирусной этиологии происходила, в среднем через 6,1 ± 0,5 дня.
Изменения клинических показателей крови при ОКИ сочетанной вирусной этиологии также были наиболее выражены в остром периоде заболевания. Увеличение количества палочкоядерных клеток сопровождалось повышением уровня сегментоядерных клеток, определяя нейтрофильный сдвиг лейкоцитарной формулы в этом периоде. К 7–10-му дню заболевания нейтрофилез сменялся лимфоцитозом, повышался также и уровень моноцитов. Умеренное увеличение СОЭ отмечалось в течение всего периода наблюдения за больными.
Копрологическое исследование при ОКИ вирусно-вирусной этиологии выявило наличие гастритического синдрома (увеличение непереваренной клетчатки и мышечных волокон) у 46,2% больных, билиарного (повышенное содержание жирных кислот) – у 51,3%, колитического (наличие большого количества слизи и лейкоцитов) – у 46,2%. К периоду ранней реконвалесценции копрологические показатели полностью нормализовались у 19 (48,7%) детей.
У 109 детей с ОКИ вирусно-бактериальной этиологии методом ПЦР с помощью набора реагентов «АмплиСенс ОКИ скрин-FL» (ООО «ИнтерЛабСервис», Россия) одновременно были выявлены вирусный и бактериальный возбудители.
Течение ОКИ в этой группе характеризовалось большей частой колитического синдрома (слизь в стуле, реже – примесь крови), тяжестью основных проявлений заболевания и большей его продолжительностью. В части случаев на клиническую картину вирусной инфекции наслаивались симптомы бактериальных инфекций.
При ОКИ вирусно-бактериальной этиологии у всех пациентов были выраженные симптомы интоксикации, у абсолютного большинства (86,2%) – лихорадка на протяжении 4–6 дней. Катаральные явления встречались менее чем у 1/3 детей и, как правило, не выступали на первый план.
Рвота, хотя бы однократная, была у 2/3 пациентов, больные часто жаловались на продолжительные боли в животе. Диарея отмечалась у всех пациентов, продолжительность ее колебалась от 4 до 7 дней. 16,5% детей на день выписки имели неустойчивый стул. В целом можно отметить бóльшую продолжительность симптомов в данной группе (табл. 3).
В общем анализе крови при ОКИ сочетанной вирусно-бактериальной этиологии отмечено увеличение СОЭ до 15–20 мм/ч, умеренный лейкоцитоз со сдвигом лейкоформулы влево. К моменту выписки из стационара у 1/4 детей воспалительные изменения в анализе крови сохранялись.
У 97 (89,0%) больных этой группы был выраженный колитический синдром (наличие слизи, йодофильной флоры, большого количества лейкоцитов) и у половины детей – синдромом панкреатической недостаточности. К периоду ранней реконвалесценции полная нормализация копрологических показателей наступила только у 26 (23,9%) детей.
Сопоставление основных клинико-лабораторных показателей ОКИ разной этиологии показало, что более тяжело и длительно протекают ОКИ сочетанной вирусно-бактериальной этиологии. В этих случаях нередко проявляется смешанная симптоматика, когда каждый из возбудителей вносит свой вклад в клиническую картину заболевания. В частности при ассоциации РВИ и НВИ за счет сочетания рвоты и диареи эксикоз развивается чаще и бывает более выраженным. При сочетании РВИ и шигеллеза в стуле пациентов появляется большое количество слизи, могут появляться прожилки крови. Во всех случаях при сочетанной инфекции продолжительность основных симптомов и длительность госпитализации были выше, чем при моноинфекции.
Анализ течения ОКИ вирусно-вирусной и вирусно-бактериальной этиологии показал, что для них характерно более тяжелое течение, но первым присуща яркая общая симптоматика вирусной инфекции (температура, рвота, водянистый стул, эксикоз), а вторым – интоксикация и колитическая симптоматика. По результатам посева кала, при сочетанных инфекциях активация условно-патогенной флоры отмечалась достоверно чаще, чем при моноинфекциях и сопровождалась колидистальным синдромом.
По-видимому, при вирусно-вирусных ассоциациях развиваются иммунодефицитные состояния, а при вирусно-бактериальных – выраженное нарушение микробно-тканевого комплекса в слизистой оболочке кишечника. Очевидно, что данные об ОКИ сочетанной этиологии требуют систематизации. Назрела необходимость разработки и внедрения особых подходов к ведению детей с такими заболеваниями, направленных на повышение эффективности терапии и профилактику постинфекционных нарушений.



