Задачей данной работы явилось обсуждение классификаций ВИЧ-инфекции с точки зрения их использования как в целях сбора информации, так и для практической врачебной деятельности, а также разработка предложений по их дальнейшему усовершенствованию.
ВИЧ-инфекция, или «заболевание, вызываемое вирусом иммунодефицита человека», как ее называет Международная классификация болезней десятого пересмотра (МКБ-10), стала известна человечеству чуть более 30 лет назад, и представления о ее патогенезе и клиническом течении продолжают развиваться.
Первоначально заболевание получило название «синдром приобретенного иммунодефицита»», поскольку было описано, что у ранее здоровых молодых людей развивался иммунодефицит, выражающийся в первую очередь в снижении количества CD4+-лимфоцитов и появлении на этом фоне тяжелых оппортунистических заболеваний, неизбежно приводящих к смерти [1–3]. Инфекционная природа заболевания была доказана после обнаружения его возбудителя, названного вирусом иммунодефицита человека (ВИЧ) [1–4].
В изучении клиники ВИЧ-инфекции и развитии представлений о ее течении можно выделить несколько этапов. Первоначально, как это обычно и бывает при начале эпидемии нового инфекционного заболевания, в поле зрения врачей попадали наиболее тяжелые пациенты, поэтому в первые годы после открытия заболевания в основном изучали поздние его стадии, описывали оппортунистические инфекции, развивающиеся у больных ВИЧ-инфекцией [1–3].
В конце 80-х – начале 90-х годов помимо этого большое внимание стало уделяться ранним стадиям ВИЧ-инфекции, особенно «острому ретровирусному синдрому», клиническим и лабораторным критериям прогрессирования, изучению стадийности заболевания, продолжительности его естественного течения [1].
В конце 90-х годов появилась высокоактивная антиретровирусная терапия, позволяющая хоть и не излечивать от ВИЧ-инфекции, но добиваться длительной (возможно, пожизненной) клинической ремиссии. У получающих ее пациентов оппортунистические заболевания не развивались, а если и развивались до ее начала, то в большинстве случаев эффективно излечивались. В результате продолжительность жизни больных ВИЧ-инфекцией существенно выросла, и в 2000-х годах были описаны поражения, до которых больные ВИЧ-инфекцией ранее обычно не доживали (поражения центральной и периферической нервной системы, почек, преждевременное старение и т. д).
Классификации состояний, связанных с ВИЧ-инфекцией, отражали развитие представлений об этом заболевании. Первоначально составлялись списки заболеваний и синдромов, обнаружение которых позволяло поставить пациенту диагноз синдрома приобретенного иммунодефицита (критерии СПИДа) или зарегистрировать случай СПИДа в целях эпиднадзора. Первый такой список заболеваний – критериев СПИДа или, как их еще называли, СПИД-индикаторных заболеваний, был составлен Центрами по контролю и предупреждению болезней (СDС) в 1984 г. и включал всего 12 заболеваний [2]. В дальнейшем этот список несколько раз пересматривался в сторону расширения. В последней версии 2008 г. в нем насчитывалось уже 27 заболеваний. Наиболее принципиальный пересмотр критериев СПИДа по версии СDС произошел в 1993 г. Если первоначально критериями СПИДа становились действительно крайне тяжелые состояния (криптококковый менингит, пневмоцистная пневмония и т. д.), то в 1993 г. в список помимо инвазивного рака шейки матки были включены и заболевания с более благоприятным прогнозом: туберкулез легких и возвратные бактериальные пневмонии (не менее двух не связанных между собой эпизодов в течение года). Кроме того, при этом пересмотре в критерии СПИДа впервые был включен и лабораторный критерий – количество CD4+-лимфоцитов в крови менее 200 клеток/мкл.
В том же 1993 г. свой список СПИД-индикаторных заболеваний пересмотрела и Всемирная организация здравоохранения (ВОЗ). Ею был принят список, утвержденный ранее CDC, за исключением лабораторного критерия – уровня CD4+-лимфоцитов ниже 200 клеток/мкл. Создавались также критерии СПИДа для детей. В них помимо состояний, входящий в список для взрослых и подростков, входили, например, повторные бактериальные поражения. Для развивающихся стран, где с точной диагностикой СПИД-индикаторных заболеваний (требующей хорошего лабораторного обеспечения) были проблемы, создавались «упрощенные критерии СПИДа». Например, выделялись «большие» (уменьшение массы тела на 10% и более, хроническая диарея длительностью более 1 месяца, лихорадка длительностью более 1 месяца) и «малые» (постоянный кашель в течение более 1 месяца, зудящий дерматит, повторный опоясывающий лишай, ротоглоточный кандидоз, хроническая прогрессирующая или диссеминированная инфекция, вызванная вирусом простого герпеса, генерализованная лимфаденопатия) симптомы. Поставить пациенту диагноз СПИДа можно было, если у него имелись как минимум 2 «больших» и один «малый» симптом [3].
Следует отметить, что значимость диагностики СПИДа непрерывно снижалась. Разработка методов лабораторной диагностики ВИЧ-инфекции снизила его значение как диагностического критерия ВИЧ-инфекции. Введение систем эпиднадзора, основанных на регистрации случаев ВИЧ-инфекции (положительные результаты обследования на антитела к ВИЧ или количество больных ВИЧ-инфекцией, обратившихся за медицинской помощью), а не случаев СПИДа снизило эпидемиологическое значение этого показателя. Расширение списка СПИД-индикаторных заболеваний за счет менее тяжелых и создание клинических классификаций снизило значимость диагностики СПИДа как критерия тяжести ВИЧ-инфекции. То есть в настоящее время регистрация случаев СПИДа уже не имеет ни клинического, ни эпидемиологического смысла и если осуществляется, то в основном по инерции или с целью привлечения внимания к проблеме.
ВИЧ-инфекция включена в МКБ-10, которая была принятая ВОЗ в 1989 г. и используется в России в соответствии с приказом Минздрава от 27 мая 1997 г. № 70. Помимо состояний, характеризующих саму ВИЧ-инфекцию (коды В20–В24), в этой классификации присутствуют и состояния, связанные с ВИЧ, но отнесенные к другим разделам. Например, Z21 (бессимптомный инфекционный статус, вызванный вирусом иммунодефицита человека), F02.4 (деменция при болезни, вызванной вирусом иммунодефицита человека), R75 (лабораторное обнаружение вируса иммунодефицита человека) и другие. К сожалению, МКБ-10, создаваемая в основном в целях унификации статистических данных, не удовлетворяет основному требованию, предъявляемому к классификации, предназначенной для клинической практики. Она практически не несет прогностической информации и бесполезна для выбора тактики ведения пациента, уступая в этом отношении даже просто использованию в качестве маркера прогрессирования постановки диагноза СПИДа. Например, под кодом В20.4 (болезнь, вызванная ВИЧ, с проявлениями кандидоза) могут скрываться как кандидозный вульвовагинит или паранихий (которые легко поддаются лечению и нередко наблюдаются и у пациентов без ВИЧ-инфекции), так и угрожающий жизни кандидозный менингит. А учитывая то обстоятельство, что для поздних стадий ВИЧ-инфекции вообще характерна полиорганность и полиэтиологичность поражений, большинство пациентов (если их тщательно обследовать) вообще попадут под код В22.7 (болезнь, вызванная ВИЧ, с проявлениями множественных болезней, классифицированных в других рубриках). Возможно, именно по этой причине указаний на использование данной классификации при проведении клинических исследований или описании когорт пациентов в литературе практически не встречается.
Все состояния, связанные с ВИЧ в МКБ-10, представлены в таблице.
Состояния, связанные с ВИЧ, были включены в МКБ-10 на основании классификации CDC, созданной в 1986 г. [4].
Согласно этой классификации выделялись:
- 1. Острая инфекция: мононуклеозоподобный синдром (с или без асептического менингита), ассоциированный с сероконверсией.
- 2. Бессимптомная инфекция: без клинических симптомов ВИЧ-инфекции.
- 3. Персистирующая генерализованная лимфаденопатия (ПГЛ):
- 4. Другие болезни (лимфаденопатия может быть или не быть).
- 4а. Конституционные болезни (лихорадка, длящаяся более 1 месяца; потеря массы тела более чем на 10%; диарея, длящаяся более 1 месяца).
- 4в. Неврологические болезни (деменция, миелопатия, периферическая нейропатия).
- 4с. Вторичные инфекционные заболевания.
- 4d. Вторичные опухоли.
- 4е. Другие состояния.
Эта классификация в целом отражала существующие на то время представления о ВИЧ-инфекции как о наборе развивающихся на фоне иммунодефицита оппортунистических заболеваний, она уже несла и определенную прогностическую информацию и давала представление о развитии заболевания. Однако эта динамика прерывалась, как говориться, на самом интересном месте, когда жизни пациента уже начинает грозить реальная опасность. Развивающиеся вторичные заболевания классифицировались не по их тяжести и прогнозу, а по достаточно произвольно выбранным группам. Этим она не полностью устраивала клиницистов.
Хотя классификация CDC была наиболее известной и часто использующейся, уже в то время начали создаваться классификации, в которых делались попытки более четко отразить прогрессирование болезни. В этой связи представляет интерес Франкфуртская классификация, которая делит пациентов на 6 категорий в зависимости от выраженности клинических проявлений и клеточного иммунодефицита. Правда, четких критериев для оценки выраженности иммунодефицита не приводится, а клинические критерии сводятся к наличию или отсутствию СПИДа. В этой классификации была сделана попытка выделить стадию инкубации. Категорию 1А составляли «серонегативные лица с риском заражения ВИЧ-инфекцией». Значительно более сложной была классификация госпиталя Вальтера Рида (США), выделяющая 7 стадий в зависимости от «наличия специфических маркеров (антител или антигенов ВИЧ)», ПГЛ, уровня CD4+-лимфоцитов (менее или более 400 клеток/мкл), реакции в кожно-аллергической пробе, выраженности кандидозных поражений, наличия оппортунистических инфекций [5].

К концу 80-х – началу 90-х годов недостатки классификации CDC в версии 1986 г. стали еще более очевидны, и в 1993 г. была создана новая версия этой классификации, ставшая наиболее широко применяемой в мире как в клинической практике, так и при проведении научных исследований. Выделялись 3 клинические категории (А – бессимптомная; В – клинические проявления, не соответствующие критериям СПИДа; С – наличие СПИД-индикаторных заболеваний в версии 1987 г.) и 3 иммунологические категории (1 – уровень CD4+-лимфоцитов более 500 клеток/мкл, 2 – от 200 до 500 клеток/мкл, 3 – менее 200 клеток/мкл). Классификация была удобной и достаточно наглядной, хорошо демонстрирующей состояние пациента. Например, стадия А3 означала, что у пока бессимптомного пациента имеет место уже выраженный иммунодефицит. Удачно были выбраны границы иммунологических категорий. У пациентов с уровнем CD4+-лимфоцитов более 500 клеток/мкл, как правило, вторичные заболевания не отмечаются и прогноз состояния на ближайшие 5–7 лет достаточно благоприятен. Снижение CD4+-лимфоцитов до уровня ниже 500 клеток/мкл во время создания данной классификации было показанием к назначению антиретровирусной терапии (АРТ), которая в то время еще не была высокоактивной и сводилась к назначению 1–2 антиретровирусных препаратов единственной тогда группы нуклеозидных ингибиторов обратной транскриптазы ВИЧ (НИОТ). При количестве CD4+-лимфоцитов менее 200 клеток/мкл уже высока вероятность развития угрожающих жизни оппортунистических заболеваний, и этот уровень был показанием к назначению химиопрофилактики пневмоцистной пневмонии. К основным недостаткам классификации CDC 1993 г., на наш взгляд, можно было отнести слишком грубую клиническую градацию. Кроме того, определение, какие именно заболевания, не соответствующие критериям СПИДа, можно отнести к категории В, не совсем ясно. Видимо поэтому эксперты CDC, традиционно ориентирующиеся больше на лабораторные, чем на клинические параметры, решили оставить в качестве клинических критериев только СПИД-индикаторные заболевания.
Современная версия классификации CDC, принятая в 2008 г., выглядит следующим образом:
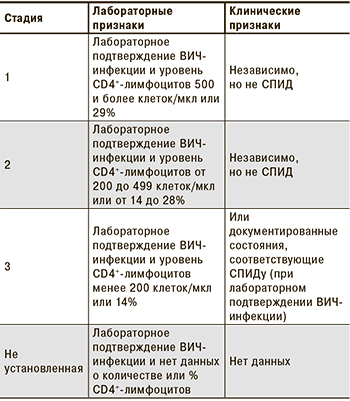
Свою классификацию ВИЧ-инфекции создала и ВОЗ. Первая версия классификации была опубликована в 1990 г. и была чисто клинической, то есть, в отличие от классификации CDC, пациенты подразделялись только на клинические категории, а деления на иммунологические категории не было. Такой выбор был обусловлен тем, что данная классификация была предназначена в первую очередь для использования в странах с ограниченными финансовыми ресурсами, для которых дорогостоящие и технологически сложные по тем временам иммунологические исследования были недоступны. Деление на клинические категории проводилось в зависимости от наличия и тяжести вторичных заболеваний. Впоследствии в классификацию были внесены незначительные уточняющие изменения. Так, если в первоначальном варианте указывалось, что стадия 4 (наиболее тяжелая) определяется наличием заболеваний, соответствующих критериям СПИДа, то после расширения этих критериев в 1993 г. и включения в них менее тяжелых заболеваний пришлось перечислять заболевания, которые соответствуют этой стадии. Кроме того, появилось указание, что к стадии 4 относятся все диссеминированные микозы (включая кандидоз). Это дополнение очень важно, поскольку довольно часто встречающиеся у больных ВИЧ-инфекцией кандидозный сепсис и кандидозный менингит, не входящие в критерии СПИДа, формально не могли рассматриваться как тяжелые проявления ВИЧ-инфекции. Также в поздних версиях классификации (2011) появилось упоминание об острой ВИЧ-инфекции (бессимптомная или острый ретровирусный синдром), которая без номера предшествовала стадии 1. Правда, в последнем руководстве ВОЗ по использованию антиретровирусных препаратов для лечения и профилактики ВИЧ-инфекции (2013) приводится классификация ВОЗ 2007 г., в которой острая инфекция не упоминается [6, 7].
Важным дополнением к классификации ВОЗ стало введение в 2007 г. иммунологических категорий:
- 1 – уровень CD4+-лимфоцитов больше или равен 500 клеток/мкл;
- 2 – уровень CD4+-лимфоцитов от 350 до 499 клеток/мкл;
- 3 – уровень CD4+-лимфоцитов от 200 до 349 клеток/мкл;
- 4 – уровень CD4+-лимфоцитов менее 200 клеток/мкл.
Как видно, классификация иммунологических категорий ВОЗ отличается от таковой у CDC введением еще одной оценочной точки – 350 клеток/ мкл. С патогенетической точки зрения эта точка может и не столь важна, как остальные две (200 и 500 клеток/мкл), но очень существенна с точки зрения тактики ведения пациента и оценки контингента пациентов с ВИЧ-инфекцией, так как уровень СD4+-лимфоцитов 350 клеток/мкл в то время являлся показанием к назначению АРТ. В сравнении с классификацией CDC классификация ВОЗ не нашла столь широкого применения и используется в основном в практической работе врачей стран Восточной Европы и Центральной Азии, ориентирующихся на рекомендации ВОЗ.
В СССР во второй половине 80-х годов первых больных ВИЧ-инфекцией (сначала иностранцев, а затем и советских граждан) для подтверждения диагноза и определения тактики ведения, а в дальнейшем – для наблюдения в динамике госпитализировали в клинику Центрального НИИ эпидемиологии, клинической базой которой была инфекционная клиническая больница № 2 г. Москвы. Причем ВИЧ-инфекция изначально рассматривалась врачами клиники не как некий «синдром», а как длительно текущее инфекционное заболевание, в котором выделялись стадия первичных проявлений и стадия вторичных заболеваний. Осознавалась потребность в более развернутой клинической классификации ВИЧ-инфекции, которая должна была быть патогенетически обоснованной, максимально охватывать возможные варианты проявлений заболевания, отражать его стадийность, нести в себе прогностическую информацию и информацию, позволяющую определить тактику ведения больного, быть удобной в применении как для практического здравоохранения в условиях слабого лабораторного обеспечения, так и для научных целей. Существовавшие в то время зарубежные классификации, в том числе и классификация CDC, этим условиям не удовлетворяли.
Первая развернутая клиническая классификация ВИЧ-инфекции, получившая название «классификация В.И. Покровского», была опубликована в 1989 г., а в 1994 г. была, с незначительными изменениями, утверждена приказом Минздрава России от 16 августа 1994 года № 170 [8]. Как и классификация ВОЗ, российская классификация была чисто клинической и основывалась только на наличии и выраженности вторичных заболеваний. Отказ от использования иммунологических категорий, как и в классификации ВОЗ, был связан, в частности, с недостаточной доступностью этого исследования и недостаточной сопоставимостью данных, полученных в разных лабораториях.
Согласно российской классификации 1989–1994 гг. выделялись следующий стадии болезни:
- 1 – стадия инкубации;
- 2 – стадия первичных проявлений:
- 2А (острая инфекция);
- 2Б (бессимптомная инфекция);
- 2В (ПГЛ);
- 3 – стадия вторичных заболеваний, которая в зависимости от тяжести вторичных заболеваний делилась на подстадии 3А, 3Б и 3В;
- 4 – терминальная.
По своей структуре российская классификация была сходна с классификацией ВОЗ, но в ней шире отражались ранние стадии болезни. Отмечалось наличие инкубационного периода; периода острой ВИЧ-инфекции, входящего в стадию первичных проявлений; более четко выделялся патогенетически важный момент перехода в стадию, когда тяжесть состояния пациента определяется уже не столько самой ВИЧ-инфекцией, сколько развивающимися на ее фоне вторичными заболеваниями. Кроме того, в ней была выделена терминальная стадия, что отражало на тот момент факт неизбежности летального исхода ВИЧ-инфекции и перехода к состоянию, когда пациент нуждается лишь в паллиативной помощи. При этом оговаривалось, что диагноз терминальной стадии может быть поставлен лишь в том случае, если проводимая адекватная терапия не дает эффекта.
К концу 1990-х годов эта классификация перестала полностью устраивать клиницистов. В первую очередь это было связано с тем, что она (как и остальные существующие классификации) фиксировала только наиболее тяжелое состояние, отмечавшееся у пациента за весь период наблюдения. Это отражало бытовавшие при ее создании представления о ВИЧ-инфекции как о постоянно прогрессирующем заболевании, практически не поддающемся лечению. Вместе с тем накопились данные о том, что течение ВИЧ-инфекции, особенно на ранних стадиях, может сопровождаться периодами спонтанной ремиссии. Кроме того, появление высокоактивной АРТ давало возможность добиваться длительных ремиссий и теоретически продлить жизнь больного до естественной ее длительности. Однако существовавшие классификации не отражали этот факт. Например, пациент, у которого когда-то была зарегистрирована пневмоцистная пневмония, по российской классификации определялся как находящийся в стадии 3В, по классификации ВОЗ – в стадии 4, по классификации CDC относился к клинической категории С. Даже если пневмоцистная пневмония у него была успешно пролечена, и никаких вторичных заболеваний уже много лет не отмечалось, стадия заболевания остается прежней.
В 2000 г. была разработана и опубликована современная версия российской классификации ВИЧ-инфекции, утвержденная, с незначительными изменениями, приказом Минздравсоцразвития России от 17 марта 2006 г. № 166 [9].
Она отличалась от предыдущей несколько иной, более современной трактовкой ранних стадий ВИЧ-инфекции. В отдельную стадию была выделена острая ВИЧ-инфекция, причем в отличие от других классификаций в ней был выделен вариант, при котором развиваются вторичные заболевания, что основывалось на собственном достаточно богатом опыте наблюдения за больными острой ВИЧ-инфекцией, в том числе за детьми, поступившими из очагов внутрибольничных вспышек [10–12]. Было убрано выделение ПГЛ как отдельной подстадии, поскольку клиническая практика показала, что этот синдром может появляться и исчезать на любой стадии болезни и не имеет большого прогностического значения. Но главным отличием, сделавшим эту классификацию принципиально более совершенной в сравнении с предыдущей версией и классификациями ВОЗ и CDC, стало введение в стадии вторичных заболеваний фаз прогрессирования и ремиссии. Кроме того, при формулировке диагноза предлагалось уточнять, на каком фоне протекают прогрессирование и ремиссия – при отсутствии АРТ, после ранее проводимой АРТ, на фоне АРТ. Таким образом, состояние одного и того же пациента в период, когда у него были клинические проявления пневмоцистной пневмонии, описывалось как стадия 4В в фазе прогрессирования при отсутствия АРТ, а после излечения пневмоцистной пневмонии и в отсутствие других вторичных заболеваний – как стадия 4В в фазе ремиссии (соответственно на фоне АРТ, если она проводится; после проведенной АРТ, если она прекращена; если проводилось только специфическое лечение пневмоцистной пневмонии, а АРТ не назначалась – на фоне отсутствия АРТ). При создании данной классификации экспертами обсуждался вопрос о целесообразности удаления из нее терминальной стадии, однако такое решение принято не было.
С точки зрения патогенеза ВИЧ-инфекции современная российская классификация ВИЧ-инфекции отражает:
- период от момента заражения до ответа организма на него (стадия инкубации);
- первичный ответ организма на инфекцию (ранняя ВИЧ-инфекция) в виде выработки антител, появления неспецифической клинической симптоматики, развития транзиторного иммунодефицита и вторичных заболеваний;
- субклинический период, когда компенсаторные возможности макроорганизма способны поддерживать уровень иммунитета, достаточный для защиты от оппортунистических заболеваний;
- период обратимой декомпенсации, когда на фоне угнетения иммунитета развиваются вторичные заболевания, но возможны ремиссии (как спонтанные, так и терапевтические) и даже возвращение в латентное состояние;
- период необратимой декомпенсации (терминальная стадия), когда заболевание неуклонно прогрессирует даже на фоне адекватной терапии.
В итоге ныне действующая классификация ВИЧ-инфекции (в варианте, утвержденном Минздравом России) выглядит следующим образом:
1. Стадия инкубации.
2. Стадия первичных проявлений.
Варианты течения:
А. Бессимптомное.
Б. Острая инфекция без вторичных заболеваний.
В. Острая инфекция с вторичными заболеваниями.
3. Субклиническая стадия.
4. Стадия вторичных заболеваний.
4А. Потеря массы тела менее 10%; грибковые, вирусные, бактериальные поражения кожи и слизистых оболочек; повторные фарингиты, синуситы, опоясывающий лишай.
Фазы:
- прогрессирование в отсутствие АРТ, на фоне АРТ;
- ремиссия (спонтанная, после АРТ, на фоне АРТ).
4Б. Потеря массы тела более 10%; необъяснимая диарея или лихорадка более 1 месяца; повторные стойкие вирусные, бактериальные, грибковые, протозойные поражения внутренних органов; локализованная саркома Капоши; повторный или диссеминированный опоясывающий лишай.
Фазы:
- прогрессирование в отсутствие АРТ, на фоне АРТ;
- ремиссия (спонтанная, после АРТ, на фоне АРТ).
4В. Кахексия. Генерализованные вирусные, бактериальные, микобактериальные, грибковые, протозойные, паразитарные заболевания, в том числе: кандидоз пищевода, бронхов, трахеи, легких; пневмоцистная пневмония; злокачественные опухоли; поражения центральной нервной системы.
Фазы:
- прогрессирование в отсутствие АРТ, на фоне АРТ;
- ремиссия (спонтанная, после АРТ, на фоне АРТ).
5. Терминальная стадия.
Однако в настоящее время благодаря доступности эффективной АРТ, созрела необходимость нового изменения клинической классификации ВИЧ-инфекции, которая обусловлена следующими обстоятельствами:
- явным анахронизмом стало выделение терминальной стадии заболевания (стадии 5), которая предполагает, что при ВИЧ-инфекции могут существовать состояния, при которых пациент нуждается лишь в паллиативной помощи, а АРТ ему уже и не показана;
- на фоне проводимой АРТ клиническое состояние пациента улучшается, причем не временно (как это было на фоне проведения АРТ по схемам моно- или битерапии), а в идеале – пожизненно. То есть обозначение в классификации состояния по принципу «худшее из отмечавшихся» уже не отражает реального состояния пациента;
- все большее число пациентов получают терапию уже в течение длительного времени, и тяжелые вторичные заболевания у них отсутствуют, однако полная ремиссия (состояние, при котором вторичных заболеваний нет совсем) не наступила (или еще не наступила). Для таких пациентов деление по принципу да/нет (прогрессирование/ремиссия) является слишком грубым;
- лабораторное определение уровня CD4+-лимфоцитов стало доступно, а достоверность результатов этого исследования и сопоставимость результатов, полученных в разных лабораториях, стала удовлетворительной. В результате показания к назначению АРТ обычно определяются на основании снижения уровня CD4+-лимфоцитов, а не на основании развития вторичных заболеваний.
При создании новой отечественной классификации ВИЧ-инфекции необходимо максимально сохранить преемственность с предыдущими ее версиями, чтобы облегчить переход на нее практических врачей и минимизировать потери статистических данных.
Таким образом, мы считаем целесообразным внести в классификацию ВИЧ-инфекции следующие изменения:
- убрать терминальную стадию заболевания;
- ввести обозначения иммунологических категорий;
- при записи о состоянии пациента отражать не только наиболее тяжелое состояние, которое у него отмечалось, но и состояние на данный момент. При этим от выделения фаз прогрессирования и ремиссии можно отказаться, поскольку указание клинической стадии в момент последнего обследования более полно отражает состояние пациента.
Кроме того, по рекомендации Минздрава России в классификации следует отражать и состояние по МКБ-10, которая на самом деле трудно сопоставима с современными классификациями, поскольку построена на совершенно другом принципе (не отражение динамики болезни, а описание групп вторичных заболеваний или синдромов). Поэтому состояние по МКБ-10, вероятно, целесообразнее отражать не в самой классификации, а указывать при формулировке клинического диагноза ВИЧ-инфекции.
Для обсуждения предлагается следующая редакция классификации ВИЧ-инфекции:
Клинические стадии:
1. Стадия инкубации.
2. Стадия первичных проявлений.
Варианты течения:
2А. Бессимптомное.
2Б. Острая инфекция без вторичных заболеваний.
2В. Острая инфекция с вторичными заболеваниями.
3. Субклиническая стадия.
4. Стадия вторичных заболеваний.
4А. Потеря массы тела менее 10%; грибковые, вирусные, бактериальные поражения кожи и слизистых оболочек; опоясывающий лишай; повторные фарингиты, синуситы.
4Б. Потеря массы тела более 10%; необъяснимая диарея или лихорадка более 1 месяца; повторные стойкие вирусные, бактериальные, грибковые, протозойные поражения кожи и внутренних органов; локализованная саркома Капоши; повторный или диссеминированный опоясывающий лишай; туберкулез легких или другого органа (кроме туберкулезного менингита).
4В. Кахексия. Генерализованные вирусные, бактериальные, микобактериальные, грибковые, протозойные, паразитарные заболевания, в том числе: кандидоз пищевода, бронхов, трахеи, легких; пневмоцистная пневмония; злокачественные опухоли; поражения центральной нервной системы.
Иммунологические категории:
- 0 – уровень CD4+-лимфоцитов больше или равен 500 клеток/мкл;
- 1 – уровень CD4+-лимфоцитов от 350 до 499 клеток/мкл;
- 2 – уровень CD4+-лимфоцитов от 200 до 349 клеток/мкл;
- 3 – уровень CD4+-лимфоцитов от 50 до 199 клеток/мкл;
- 4 – уровень CD4+-лимфоцитов от 0 до 49 клеток/мкл.
В отличие от классификаций ВОЗ и CDC выделена иммунологическая категория с уровнем CD4+-лимфоцитов менее 50 клеток/мкл. Это обусловлено тем, что пациенты со столь выраженным иммунодефицитом имеют наиболее тяжелый прогноз и нуждаются в более тщательном наблюдении и проведении более интенсивной и дорогостоящей терапии.
При использовании классификации в клинической практике, то есть при формировании клинического диагноза предлагается сначала указывать максимально худшее состояние, наблюдавшееся у пациента, а затем через «/» – состояние в настоящее время. Указывается клиническая стадия, иммунологическая категория. Кроме того, по состоянию на настоящее время указывается состояние по МКБ-10, получает или не получает АРТ.
Возможно сокращение написания: клиническая категория – К, иммунологическая категория – И, получение АРТ: АРТ+ – на фоне АРТ, АРТ- – при отсутствии АРТ, АРТ+/- – на фоне перерыва АРТ.
Пример.
Максимально тяжелое состояние, которое было у пациента при отсутствии АРТ – пневмоцистная пневмония, уровень CD4+-лимфоцитов 115 клеток/мкл, то есть: стадия 4В, иммунологическая категория – 3. Код по МКБ-10 – В20.6.
Сокращенный вариант записи: К – 4В, И – 3, МКБ – В20.6, АРТ-.
На фоне терапии, включая АРТ, у этого пациента пневмоцистная пневмония прошла, но отмечается кандидозный стоматит, уровень CD4+-лимфоцитов 310 клеток/мкл, то есть в данный момент состояние соответствует стадии 4А, иммунологической категории 2, код по МКБ-10 – В20.4.
Стадия заболевания может быть записана как К – 4В, И – 3/К– 4А, И –2, МКБ – В20.4, АРТ+.
На фоне продолжающейся терапии у пациента единственным клиническим проявлением ВИЧ-инфекции является ПГЛ, уровень CD4+-лимфоцитов 490 клеток/мкл, то есть состояние соответствует клинической стадии 3, иммунологической категории 1, код по МКБ-10 – В23.1.
Стадия заболевания может быть записана как К – 4В, И – 3/К – 3, И –1, МКБ – В23.1, АРТ+.
Вопрос о вариантах записи диагноза согласно новой классификации требует дополнительного обсуждения.
Например, возможно, целесообразнее указывать отдельно динамику клинических и иммунологических категорий. В таком случае вышеприведенная запись состояния пациента будет выражена следующим образом: К – 4В/3, И – 3/1, МКБ – В23.1, АРТ+.
Нам представляется, что польза от предлагаемых изменений классификации будет как для практического здравоохранения, так и для статистических нужд и организации здравоохранения. Для практического врача польза будет выражаться в более четком отражении состояния пациента на данный момент и облегчении определения тактики его наблюдения и лечения. Для статистических целей и организации здравоохранения – в облегчении понимания клинического портрета популяции больных ВИЧ-инфекции, что необходимо для планирования ресурсного обеспечения медицинской помощи. Кроме того, введение новой редакции классификации, на наш взгляд, позволит упростить отчетные формы и облегчить их заполнение, убрав строки с информацией об иммунологическом статусе пациента.
Возможно, более правильно заменить понятие «клиническая стадия» на «клиническая категория» по примеру классификации CDC.
Остается открытым и вопрос о целесообразности введения в классификацию и градации уровней вирусной нагрузки (например, более 5 log10 копий/ мл, от 3 до 4,99 log10 копий/мл, менее 3 log10 копий/мл). Целесообразность такой градации обусловлена тем, что пациенты с уровнем вирусной нагрузки более 5 log10 копий/мл медленнее отвечают на АРТ и требуют более тщательного подбора препаратов, а пациенты с ее уровнем 3 log10 копий/мл и менее становятся практически не заразными.
Целесообразность внесения изменений в классификацию ВИЧ-инфекции и формулирование на ее основе клинического диагноза планируется обсудить на очередном конгрессе Национального научного общества инфекционистов.
Приглашаем всех читателей журнала принять участие в заочном обсуждении, направляя письма с замечаниями и предложениями по электронному адресу: federalcentre@hivrussia.net.



