Впервые каскадная модель медицинской помощи ВИЧ-инфицированным была предложена в рамках развития концепции «Лечение ВИЧ как профилактика» [1]. За время применения антиретровирусной терапии (АРТ) стало понятно, что кроме терапевтического эффекта и увеличения продолжительности жизни ВИЧ-позитивного человека она предотвращает передачу ВИЧ. При эффективном подавлении активности вируса практически полностью отсутствует вероятность передачи ВИЧ, независимо от уровня CD4-клеток и других факторов [2]. Широко и успешно применяется АРТ для профилактики передачи ВИЧ от матери плоду во время беременности и родов [3], исследованиями доказано значительное снижение риска передачи ВИЧ при половых контактах на фоне АРТ [4], есть данные и о профилактической эффективности терапии при парентеральном пути передачи ВИЧ [5]. Однако для достижения профилактического эффекта АРТ на популяционном уровне необходимо, чтобы подавляющее большинство ВИЧ-инфицированных получали терапию, обеспечивающую подавление активности ВИЧ до уровня, при котором больной ВИЧ-инфекцией становится практически не заразным (< 1000 копий/мл). Это возможно только при достаточном охвате ВИЧ-позитивных лиц на всех этапах медицинской помощи.
Охват медицинской помощью включает возможность пройти тестирование на ВИЧ, обследование и установить диагноз; привлечение ВИЧ-позитивного человека в учреждения, оказывающие специализированную помощь; предоставление медицинских услуг; своевременное назначение и продолжение эффективной АРТ в течение всей жизни пациента. На каждом этапе системы предоставления медицинской помощи удается привлечь определенную долю ВИЧ-позитивных лиц, в то время как часть пациентов остается не охваченной медицинскими услугами или не удерживается в системе наблюдения и лечения. Потери пациентов на каждом этапе демонстрируют недостатки работы системы здравоохранения в организации и обеспечении помощи людям, живущим с ВИЧ (ЛЖВ).
Каскадная модель в визуальной форме, имитирующей ступени водопада, показывает долю ЛЖВ, получающих в полной мере все преимущества обследования на ВИЧ, медицинской помощи и лечения на каждом этапе [6]. Уход пациентов с каждой ступени медицинской помощи показывает недостатки в организации медицинской системы на конкретном этапе. Таким образом, каскадную модель можно использовать не только для изучения возможностей АРТ для профилактики распространения ВИЧ-инфекции, но и в целом для оценки системы организации медицинской помощи ВИЧ-позитивным лицам.
Цель данной работы – изучение возможности применения каскадной модели для оценки эффективности медицинской помощи ВИЧ-позитивным лицам с использованием статистической информации по ВИЧ/СПИДу, собираемой Роспотребнадзором на регулярной основе.
Материалы и методы
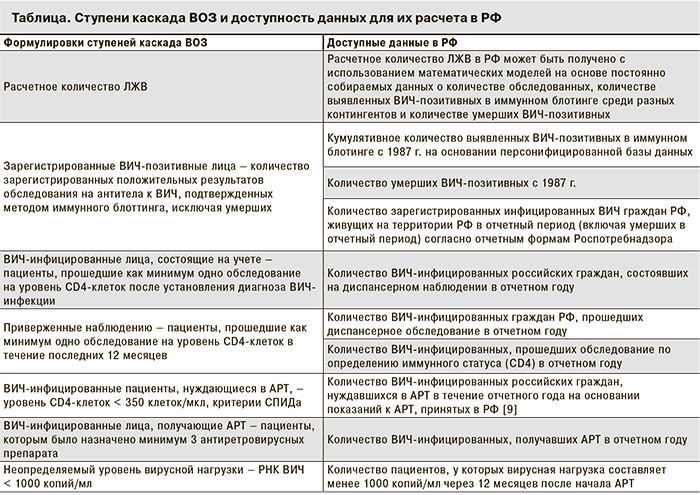
Классическая каскадная модель включает 7 ступеней, однако число ступеней может различаться в зависимости от особенностей системы здравоохранения, порядка регистрации случаев ВИЧ-инфекции, принятых в государстве, доступности информации и целей ее использования. В данной работе представлена методология построения каскада на основании рекомендаций ВОЗ, адаптированная для России [6, 7]. Источниками данных для построения каскада были агрегированные сведения форм медицинской отчетно-учетной документации № 4, № 266 у-88; данные, собираемые на основе санитарно-эпидемиологических правил СП 3.1.5 2826-10; данные формы мониторинга приоритетного национального проекта в сфере здравоохранения «Сведения о мероприятиях по профилактике ВИЧ-инфекции, гепатитов В и С, выявлению и лечению больных ВИЧ».
Для получения расчетного числа ВИЧ-позитивных граждан РФ использована модель «Workbook».
Результаты и обсуждение
Как показывает приведенное в таблице сравнение рекомендаций ВОЗ по формированию каскадной модели с индикаторами, собираемыми Роспотребнадзором, доступные в России данные в значительной мере удовлетворяют задачам построения каскада, что позволяет смоделировать российский вариант классической каскадной модели. При этом Роспотребнадзор собирает значительно больше сведений, чем предложено ВОЗ для использования в классической модели, в связи с чем число «ступеней каскада» может быть при необходимости увеличено.
К концу 2013 г. имелись сведения о 800 531 зарегистрированном ВИЧ-инфицированном гражданине России. В исследуемый период (2013 г.) 668 032 зарегистрированных ЛЖВ числились живыми (об их смерти не было сообщено). Оценочное число живых ВИЧ-инфицированных россиян, рассчитанное при использовании модели «Workbook», составило 1 363 330 человек. Таким образом, при расчете общего числа ЛЖВ, выполненного с использованием данной модели, официально были зарегистрированы как ВИЧ-позитивные только 49% всех ЛЖВ, предположительно проживающих на территории России. Необходимо отметить, что при использовании других моделей, например, примененных UNAIDS при оценке числа ВИЧ-позитивных в Восточной Европе, число ВИЧ-инфицированных, проживающих в России, получалось существенно ниже: в 2013 г. во всей Восточной Европе и Центральной Азии число ЛЖВ оценивалось всего в 1 100 000 (980 000–1 300 000) человек [8]. Однако и при таких цифрах проблема выявления ВИЧ-инфекции остается первостепенной.
Согласно агрегированным сведениям, полученным из территориальных центров по профилактики и борьбе со СПИДом, среди всех зарегистрированных живых пациентов 516 403 человека (77% от числа зарегистрированных ЛЖВ) состояли на диспансерном учете в центрах СПИДа, а 481 783 человека (93% состоявших на учете) были привержены наблюдению, то есть прошли обследование в течение отчетного года. Среди ВИЧ-позитивных лиц, прошедших диспансерное обследование в течение 2013 г., исследование иммунного статуса было проведено у 432 178 (90%) пациентов. 163 822 человека (25% зарегистрированных живых ВИЧ-инфицированных) были признаны нуждающимися в АРТ, согласно действующим критериям ее назначения [9], и 156 858 человек (96% признанных нуждающимися) получали ее. В качестве конечной цели каскада ВОЗ рекомендует использовать критерий «Неопределяемый уровень вирусной нагрузки – РНК ВИЧ менее 1000 копий/мл», поскольку при таком уровне вероятность передачи ВИЧ близка к нулю. Однако во избежание путаницы более правильно было бы называть этот критерий «Эпидемиологически безопасный уровень вирусной нагрузки», так как с клинической точки зрения необходимый «неопределяемый» уровень РНК ВИЧ в крови должен быть менее 50 копий/мл, а желательно и ниже. В России среди пациентов, получающих АРТ, у 127 054 (81%) человек уровень вирусной нагрузки был менее 1000 копий/мл в течение 12 месяцев терапии. Таким образом, только 19% зарегистрированных ВИЧ-инфицированных пациентов и лишь 9% от предполагаемого общего числа ЛЖВ имели уровень подавления ВИЧ, необходимый для предотвращения передачи вируса (рис.1, см. на вклейке). Процент «незаразных» ЛЖВ представляется явно недостаточным с точки зрения стратегии «Лечение как профилактика» даже в случае существенного завышения расчетного количества ВИЧ-инфицированных на территории РФ.
Основные «потери» пациентов были на этапах «Заражение ВИЧ → Выявление ВИЧ-инфекции» (-51%), «Выявление ВИЧ-инфекции → Постановка на диспансерный учет» (-23%) и «Приверженность наблюдению → Нуждаемость в АРТ» (-66%). В последнем случае о «потере» пациентов можно говорить лишь с точки зрения концепции «Лечение как профилактика».
Хотя предполагаемое число всех ЛЖВ на территории РФ рассчитать достаточно сложно, несомненно, что конечный недостаточный охват пациентов медицинской помощью в России в первую очередь обусловлен большим процентом еще не выявленных ВИЧ-инфицированных лиц. Для уменьшения этого пробела целесообразно принять меры по улучшению системы тестирования населения на антитела к ВИЧ. Потери обусловлены также поздним обращением ВИЧ-позитивных граждан в центры СПИДа после обнаружения у них антител к ВИЧ, что указывает на необходимость улучшения системы информирования и консультирования лиц, проходящих обследование, и впервые выявляемых ВИЧ-инфицированных. Относительно небольшой процент пациентов, получающих АРТ, может быть обусловлен как преобладанием ВИЧ-инфицированных лиц, находящихся на ранних стадиях заболевания, еще не требующих начала лечения, так и запоздалым началом лечения. Для уточнения этого вопроса необходимо провести анализ данных и, возможно, добавить в каскад дополнительные ступени.
Воспроизведение и сравнение аналогичных каскадов за 2011, 2012 и 2013 гг. показало, что в трехлетний период происходило увеличение абсолютного числа пациентов, в том числе получающих эффективное лечение, однако пропорция пациентов, находящихся на каждом этапе медицинской помощи, значительно не изменялось (рис. 2, см. на вклейке). Таким образом, существующие организационные пробелы имели систематический характер, и за трехлетний период не было тенденций к их устранению, так как не было и принципиальных изменений в системе оказания медицинской помощи ВИЧ-позитивным лицам.
Каскадная модель описывает ситуацию, но не объясняет причин возникновения и путей устранения проблемы. И следующим шагом в процессе анализа каскада должен быть сбор информации, позволяющей понять причины и факторы, способствующие пробелам по каскаду или, наоборот, влияющие на их уменьшение. Выявленные слабые места в организационной системе, «потери» пациентов на каждой ступени каскада и упущенные возможности для привлечения ЛЖВ к медицинской помощи должны быть учтены при разработке стратегии по улучшению обследования, наблюдения и лечения ВИЧ-инфицированных лиц.
В процессе работы отмечены некоторые ограничения для построения и анализа каскада. Это отсутствие единого источника статистической информации, хотя в целом система эпидемиологического надзора за ВИЧ-инфекцией в РФ позволяет получить все необходимые данные. Возможность использования различных программ моделирования эпидемии может давать неодинаковые результаты оценочного числа ЛЖВ, что будет искажать некоторые показатели. Изменения показаний к началу АРТ осложняют анализ каскада на разных временных интервалах. Различия в системах учета и организации медицинской помощи в разных государствах не всегда позволяют адекватно сравнивать показатели каскада между странами.
Вовлечение и удержание пациентов в системе медицинской помощи является динамичным и непрерывно продолжающимся процессом, анализ каскада дает «снимок» данного процесса в конкретный временной период и позволяет сравнивать его со «снимками», сделанными в другое время. В перспективе каскадная модель может быть использована и для прогнозирования изменений, которые могут происходить в результате тех или иных предполагаемых нововведений в практику оказания медицинской помощи ЛЖВ.
Таким образом, достоинством каскадной модели является возможность оценки сразу всех этапов организации медицинской помощи ВИЧ-инфицированным, в том числе в доступной визуальной форме. Данная модель может быть использована как один из компонентов оценки качества медицинской помощи ВИЧ-позитивным лицам и как элемент эпидемиологического надзора. Большинство сведений получено из уже существующих статистический форм и не требует дополнительных исследований и расчетов. Анализ структуры доступных данных о ситуации по ВИЧ/СПИДу в Российской Федерации, собираемых Роспотребнадзором, показал, что они в значительной мере соответствуют рекомендациям ВОЗ и могут быть использованы для построения каскада. Дальнейший мониторинг помощи ЛЖВ с использованием каскадной модели в разных группах пациентов, при оказании специальных видов помощи (например, по профилактике передачи ВИЧ от матери ребенку), по регионам, по годам и т. д. позволит улучшить организацию медицинской помощи ВИЧ-инфицированным пациентам и систему противоэпидемических мероприятий.



