Брюшной тиф (БТ) остается актуальной проблемой для здравоохранения в мире. Глобальное бремя заболевания, по оценкам ВОЗ, составляет 11–20 млн случаев заболевания ежегодно и 128 000–161 000 летальных случаев в год. Эпидемиологическую опасность представляют не только больные манифестными формами БТ, но и бактерионосители, а также вода, продукты питания и плохие социально-бытовые условия [1–8]. Наиболее высокие показатели заболеваемости отмечены в странах Юго-Восточной Азии, Восточного Средиземноморья и Африки, достигая 300–100 случаев на 100 тыс. населения. В этих регионах подвержены заболеванию прежде всего бедные слои населения из-за ограниченного доступа к качественной питьевой воде. К группе повышенного риска относятся дети [5].
Имеются трудности с диагностикой брюшного тифа, так как клиническая картина болезни часто схожа с другими острыми лихорадочными заболеваниями, распространенными в этих регионах. Для верификации диагноза необходимо лабораторное подтверждение, но ограниченная доступность методов исследования обусловливает более низкие показатели заболеваемости по сравнению с фактической [1, 4, 5, 9, 10].
В последние годы становится актуальной проблема лечения БТ в связи с возрастающей резистентностью возбудителя к наиболее значимым антибактериальным препаратам [1, 3, 6, 8, 11]. Результаты полногеномного секвенирования изолятов Salmonella enterica serovar typhi, полученных из образцов крови пациентов с подтвержденными случаями БТ, проживающих в эндемичных странах, выявили наличие генов мультирезистентности к антибиотикам первой линии: ампициллину, хлорамфениколу и триметоприму/сульфаметоксазолу. Авторы также выявляли гены, придающие устойчивость к макролидам и хинолонам [11].
В России в настоящее время наблюдается благоприятная ситуация по тифо-паратифозным заболеваниям. Преимущественно регистрируются единичные случаи заболевания у туристов и мигрантов из сопредельных азиатских стран с недостаточным обеспечением мер санитарной безопасности. Доля детей составляет около 8% [1]. В Кемеровской области за период с 2004 по 2012 г. зарегистрировано 23 случая БТ, в том числе 3 – у детей в возрасте до 17 лет. В Новокузнецке в 2005–2011 гг. отмечено 14 случаев заболевания, завозных, без распространения на территории. За этот же период выявлено 2 случая паратифа С у детей 6 и 2 лет, прибывших из Киргизии, и 1 случай БТ у 9-летнего ребенка, прибывшего из Свердловской области, посетившего накануне заболевания Непал.
В связи с этим представляет определенный интерес наблюдавшийся нами случай БТ у ребенка 1 года 7 мес., находившегося в городской клинической инфекционной больнице (ГКИБ) г. Новокузнецка с 18 по 26.10.2022.
Пациентка переведена из Кузбасской детской клинической больницы (КДКБ), куда поступила 11.10.2022 (на 4-й день болезни).
Заболела остро 8.10, температура тела повысилась до 40 ⁰С. На следующий день родители обратились в поликлинику по месту жительства. Участковым педиатром выставлен диагноз «ОРВИ», от госпитализации отказались. Назначено симптоматическое лечение. Температура сохранялась все последующие дни на фебрильных цифрах, ребенок отказывался от еды, беспокоили слабость, жидкий стул 1–2 раза в сутки, на пике лихорадки – рвота. Самостоятельно приехали в КДКБ.
При поступлении в отделение экстренной помощи КДКБ: температура тела 38,8 ⁰С, ЧСС – 126 в 1 мин, ЧД – 28 в 1 мин, сатурация О2 – 97%. Состояние средней степени тяжести, обусловлено синдромом интоксикации, кишечной дисфункции. Самочувствие нарушено. Девочка вялая, жидкость пьет неохотно. Выражены признаки эксикоза. Редкий малопродуктивный кашель. Кожные покровы чистые, бледные. Подкожно-жировой слой развит удовлетворительно. Видимые слизистые оболочки и язык суховаты, на языке густой налет. Умеренная гиперемия дужек и миндалин. Дыхание через нос затруднено. Периферические лимфоузлы не увеличены. Аускультативно дыхание проводится во все отделы. Тоны сердца ясные, ритмичные. Живот умеренно вздут, безболезненный. Печень определяется на 2 см ниже реберного края, селезенка не пальпируется. Стул кашицеобразный. Диурез снижен.
Анамнез жизни без особенностей, вакцинирована по возрасту. Контакта с инфекционными больными не было.
Предварительный диагноз: «ОРВИ, синдром интоксикации».
Взят анализ кала для бактериологического исследования на кишечную группу. В дальнейшем отмечали подъемы температуры до фебрильных цифр, повторную рвоту 1–2 раза в сутки, кашицеобразный характер стула. 13.10 (6-й день болезни) для дальнейшего лечения пациентка переведена в инфекционное отделение того же стационара. С 16.10 нормализовалась температура тела, однако сохранялись слабость, сниженный аппетит. При лабораторном исследовании установлены умеренная тромбоцитопения, повышение СРБ (табл. 1).
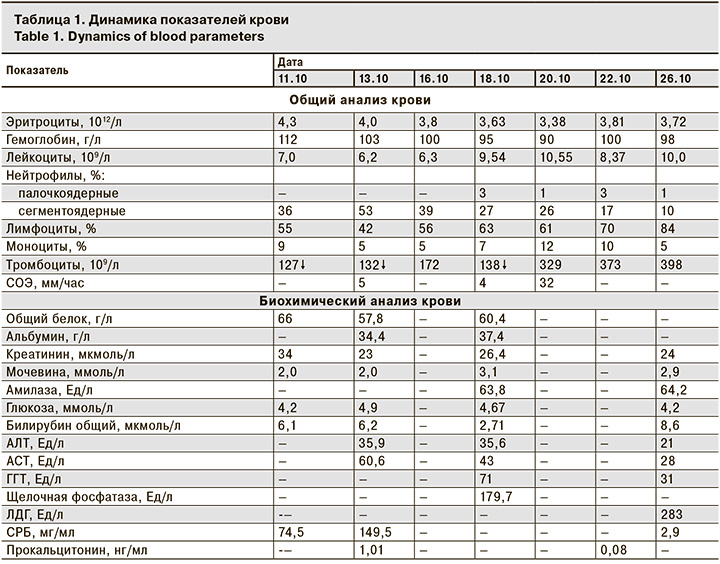
При бактериологическом исследовании кала (от 11, 15 и 17.10) получены отрицательные результаты. При бактериологическом исследовании мочи от 15 и 17.10 также получены отрицательные результаты Исследование кала на антигены рота- и норовирусов методом ИФА от 14.10 – отрицательный результат. В посеве крови на стерильность, гемокультуру от 14.10 выделена Salmonella группы D typhi, чувствительная к амоксиклаву, цефотаксиму, ампициллину, хлорамфениколу, котримоксазолу. Выделенная культура была отправлена в испытательный лабораторный центр ФБУЗ «Центр гигиены и эпидемиологии в Кемеровской области – Кузбассе». По результату идентификации получено заключение о принадлежности выделенного штамма к семейству Enterobacteriaceae, род Salmonella группа О:9 (D1), серовар Salmonella typhi; установлена чувствительность к основным антибактериальным препаратам.
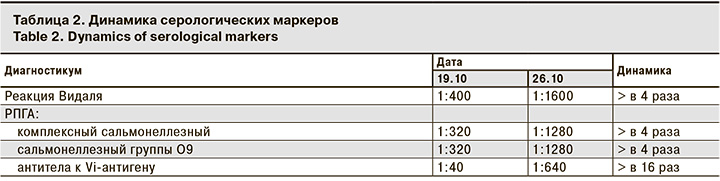
Реакция Видаля на антитела к сальмонеллам от 15.10: S. typhi 1:200, S. paratyphi A – отрицательный, S. paratyphi B – отрицательный.
УЗИ органов брюшной полости, почек, надпочечников от 13.10: печень увеличена: правая доля 8 × 7 см, левая – 6×8 см; эхогенность паренхимы средняя, эхоструктура однородная; сосуды, протоки не расширены; желчный пузырь овальной формы, стенки не утолщены, содержимое эхонегативно; селезенка 7,8 × 4 см – увеличена, эхогенность паренхимы средняя, селезеночная вена не расширена; свободная жидкость в брюшной полости не определяется; кишечные петли гиперпневматизированы, заполнены неравномерно жидким содержимым, перистальтика сохранена.
ЭКГ от 14.10: синусовая тахикардия. Основные функции сердца не нарушены. Преобладание потенциалов левого желудочка.
ЭхоКГ от 14.10 без патологии.
На основании полученных результатов выставлен клинический диагноз: «БТ, средней степени тяжести, острое течение (выделена Salmonella typhi из крови)».
Проводимое лечение: диета №15а, инфузионная терапия глюкозо-солевыми растворами, антибактериальная терапия (в/в цефотаксим 100 мг/кг в сутки – 11–13.10, цефоперазон+сульбактам 80 мг/кг в сутки – 13–18.10), симптоматическое лечение (ингаляции с физиологическим раствором через 3 ч, санация зева и носовой полости солевыми растворами).
18.10 (12-й день болезни) пациентка переведена в ГКИБ в стабильном состоянии. При осмотре инфекционистом у ребенка отмечено нарушение самочувствия: вялость, капризность. Состояние средней тяжести. Температура тела 36,6 ⁰С, ЧСС – 137 в 1 мин, ЧД – 22 в 1 мин, АД – 100/60 мм рт. ст. Язык у корня обложен белым налетом. Легкие и сердце без патологии. Живот умеренно вздут. При пальпации болезненность в околопупочной области. Печень определяется ниже реберной дуги на 2 см, селезенка – на 1 см. Стул кашицеобразной консистенции. С 22.10 отмечена положительная динамика. Активна, аппетит удовлетворительный. Язык очищается. Живот мягкий, безболезненный, но сохраняется умеренное вздутие, размеры печени и селезенки уменьшились. Стул полуоформлен.
26.10 (20-й день болезни) состояние удовлетворительное. Проведено бактериологическое исследование кала и мочи на БТ. Выписана с рекомендациями по диспансерному наблюдению в соответствии с действующими санитарными правилами и нормами СанПиН 3.3686-21 «Санитарно-эпидемиологические требования по профилактике инфекционных болезней».
Результаты серологического исследования, проведенного в ГКИБ (табл. 2), явились дополнительным подтверждением диагноза.
Бактериологический посев крови на гемокультуру, стерильность от 18.10 – результат отрицательный.
Бактериологический посев кала и мочи на тифо-паратифозные заболевания от 18.10 (3-кратно), 21.10 (3-кратно, контроль через 5 дней нормальной температуры), от 26.10 (второй контроль) – результаты отрицательные.
ИФА кала на антигены рота- и норовирусов от 26.10 – отрицательно.
ЭКГ от 20.10 – выявлена умеренная синусовая тахикардия.
ЭхоКГ от 24.10 – без патологии.
УЗИ органов брюшной полости от 19.10– без патологии.
Продолжены антибактериальная (азарексон по 750 мг в/в 1 раз в сутки – 18–25.10, с учетом чувствительности выделенного штамма – ко-тримоксазол по 240 мг внутрь 2 раза в сутки – 18–26.10), инфузионная (глюкозо-солевые растворы, калия хлорид, аскорбиновая кислота – 18–21.10) и симптоматическая (смекта пакеты по 3,0 г, прием по 1 пакету в день – 18–24.10, панкреатин таблетки по 25 ЕД – прием по 0,33 таблетки 3 раза в день – 19–25.10) терапия.
Сотрудниками Роспотребнадзора по Кемеровской области проведены эпидемиологическое расследование случая, обследование контактных и определение объема противоэпидемических мероприятий. Выявлен источник инфицирования – прабабушка ребенка, 1934 г.р., проживающая в Беловском муниципальном районе Кемеровской области, в гостях у которой семья находилась в период с 15.09 по 02.10.2022. Из фекалий источника выделена культура Salmonella typhi. На момент обследования клинических симптомов заболевания у пациентки не отмечено, ранее БТ не болела, возбудитель БТ обнаружен впервые. Согласно заключению референс-центра по мониторингу за брюшным тифом на базе ФБУН «НИИ эпидемиологии и микробиологии имени Пастера», штаммы заболевшего и источника идентичны по ферментативным свойствам и антигенной характеристике соответствуют представителям рода Salmonella enterica serovar Salmonella typhi (характеризуются чувствительностью к 16 антимикробным препаратам основных групп). На основании данных полногеномного секвенирования был проведен анализ сходства геномов двух изолятов S. typhi, показана их принадлежность к одному генотипу. Согласно алгоритму анализа V. Wong и соавт. [12], оба изолята относятся к генотипу 3.1. По данным MLST-типирования, оба штамма относятся к сиквенс-типу ST2. При построении филогенетического дерева на основе полного спектра ортологических SNP 204 штаммов S. typhi методом максимального правдоподобия оба изолята располагаются на одной ветви. На основании полученных данных можно утверждать, что оба изолята идентичны и происходят от одного штамма S. typhi.
Таким образом, учитывая результаты исследования и сроки заражения (через 17 дней после контакта с прабабушкой), источником инфекции для ребенка явилась прабабушка. Случай квалифицирован как очаг БТ с контактно-бытовым путем передачи (допускается пищевой), с ограниченным распространением в своей семье. Границы очага – 61 чел.: 11 – семейный (3 – Новокузнецк, 8 – Беловский район); 16 – детский сад (посещаемый братом ребенка 3,5 года); 2 – контактные по палате; 25 – медработники; 7 – продавцы фруктов. Вакцинация определена для 259 чел. (семья, работники «Водоканала» и др.). Применяли вакцину брюшнотифозную полисахаридную.
Обсуждение
БТ у детей раннего возраста имеет неспецифическую клиническую картину, но в нашем наблюдении имелись клинико-лабораторные признаки, характерные для этого заболевания: синдром интоксикации, относительная брадикардия при поступлении в КДКБ, гепатолиенальный синдром, синдром поражения желудочно-кишечного тракта (густо обложенный белым налетом язык, вздутие и болезненность живота, диарея). Результаты показателей гемограммы также не противоречат диагнозу БТ: умеренная тромбоцитопения. Поздняя диагностика заболевания (11-й день болезни, 8-й день пребывания в стационаре) обусловлена наличием у пациентки умеренных катаральных проявлений (ошибочный первоначальный диагноз «ОРВИ»), отсутствием настороженности врачей в отношении редко встречающихся в настоящее время тифо-паратифозных заболеваний у детей, поздним взятием анализа крови на стерильность и гемокультуру (на 7-й день заболевания), в то время как в соответствии с СанПиН3.3686-21 требуется проведение данного исследования при лихорадке, сохраняющейся в течение 5 дней.
Представленный случай можно квалифицировать как местный очаг БТ, источником в котором была выявленная впервые носитель брюшнотифозного возбудителя.
Заключение
БТ может встретиться в современной практике врача в любом регионе. Его диагностика требует комплексного исследования. Выделение гемокультуры возбудителя является абсолютным доказательством заболевания. С учетом роста резистентности, обязательно определение чувствительности выделенного штамма к антибиотикам, рекомендованным к применению. Тщательное эпидемиологическое расследование позволяет установить источник инфекции, пути передачи, контактных лиц и эффективно провести противоэпидемические мероприятия, препятствующие распространению заболевания.



