В последние годы государство придает большое значение эпидемиологичеcкой безопасности страны, а значит стремится совершенствовать национальный календарь профилактических прививок. Начиная с марта 2014 г., дети в Российской Федерации защищены от 12 инфекционных заболеваний [1] (рис. 1). С одной стороны, расширение национального календаря обеспечивает защиту населения от бóльшего количества инфекций, а с другой – увеличивается инъекционная нагрузка, особенно у детей раннего возраста. Так, с учетом изменений в национальном календаре, произошедших в 2014 г., каждый ребенок с рождения до 18 мес. должен получить 20 или более инъекций. Причем за один визит в кабинет иммунопрофилактики ему может проводиться до 4 инъекций, т. к. вакцинация проводится в основном трехвалентной АКДС и моновакцинами. C ростом количества инъекций повышается вероятность развития поствакцинальных местных реакций. Большое число инъекций отрицательно влияет на приверженность населения к вакцинопрофилактике, что может привести к снижению охвата вакцинацией и нарушению формирования популяционного иммунитета. Таким образом, одним из обязательных направлений оптимизации календаря прививок следует выделить снижение количества инъекций.
В то же время использование текущего графика вакцинации оставляет нерешенными следующие вопросы:
1. Необходимость повышения охвата вакцинацией против инфекции, вызванной Haemophilus influenzae типа b (ХИБ), которая была введена в 2011 г. и доступна лишь детям из групп риска, составляющим примерно 12% от числа всех детей, подлежащих вакцинации [1].
По оценкам отечественных авторов, в целом по России показатель смертности от ХИБ-менингита (наиболее тяжелой формы ХИБ-инфекции) составляет 4,3% [2], а для детей в возрасте от 0 до 5 лет – 15–20% (в среднем 17,5%) [3]. Основной ущерб, ассоциированный с ХИБ-инфекцией, приходится на осложнения гемофильного менингита. По данным различных литературных источников [2–6], от 15 до 35% пациентов, выживших после ХИБ-менингита, приобретают постоянную инвалидность, обусловленную в основном частичной или полной потерей слуха, а также когнитивными расстройствами, эпилепсией, патологиями опорно-двигательного аппарата, потерей зрения и др.
2. Возможность уменьшения количества поствакцинальных реакций за счет замены цельноклеточного коклюшного компонента на бесклеточный путем применения современных вакцин [7–9].
3. Необходимость ликвидации вакциноассоциированных случаев полиомиелита (ВАПП – 6 случаев заболевания за 2013 г. [10]) диктуют потребность в дальнейшей модернизации календаря и переходе на более широкое использование инактивированной полиовакцины (ИПВ).
 Использование комбинированных вакцин, содержащих компоненты для профилактики нескольких инфекционных заболеваний, позволяет улучшить ситуацию по всем перечисленным направлениям, снизив при этом инъекционную нагрузку. Наиболее перспективным представляется использование вакцины Пентаксим® («Санофи Пастер», Франция), график введения которой полностью соответствует срокам национального календаря прививок РФ.
Использование комбинированных вакцин, содержащих компоненты для профилактики нескольких инфекционных заболеваний, позволяет улучшить ситуацию по всем перечисленным направлениям, снизив при этом инъекционную нагрузку. Наиболее перспективным представляется использование вакцины Пентаксим® («Санофи Пастер», Франция), график введения которой полностью соответствует срокам национального календаря прививок РФ.
Препарат содержит дифтерийный, столбнячный, бесклеточный коклюшный компоненты (АКДС), инактивированную ИПВ и ХИБ-антиген (для профилактики ХИБ-инфекций).
Цель исследования – проведение фармакоэкономической оценки внедрения в национальный календарь профилактических прививок РФ комбинированной вакцины Пентаксим®.
Материалы и методы
Для проведения фармакоэкономического анализа использовали метод моделирования ввиду длительного горизонта исследования, ведь отдаленные последствия вакцинации или ее отсутствия необходимо фиксировать на протяжении всей жизни пациента.
Результаты оценивались с точки зрения методов анализа «затраты–эффективность», «затраты–полезность» и «влияние на бюджет».
В ходе анализа рассматривалась когорта детей в возрасте от 0 до 59 мес., проживающих на территории РФ по состоянию на январь 2013 г. Выбор возрастной категории был обусловлен тем, что в 90–95% случаев ХИБ-инфекцией заболевают дети в возрасте от 1 мес. до 5 лет [2–5]. Кроме того, проведение профилактических прививок против ХИБ-инфекции детям, не входящим в группы риска, в возрасте старше 59 мес. не рекомендовано, даже если они не были привиты ранее [2, 5].
Рождаемость в указанном году составила 1 902 084 чел., смертность детей до 1 года – 16 306 чел. Соответственно итоговая численность когорты в модели оказалась равной 1 885 778 чел. [11].
Временной горизонт исследования составил 70 лет (от момента вакцинации детей до предполагаемого перехода всех пациентов в абсорбирующее состояние – смерть). Такой выбор основывался на данных о средней ожидаемой продолжительности жизни в РФ [11].
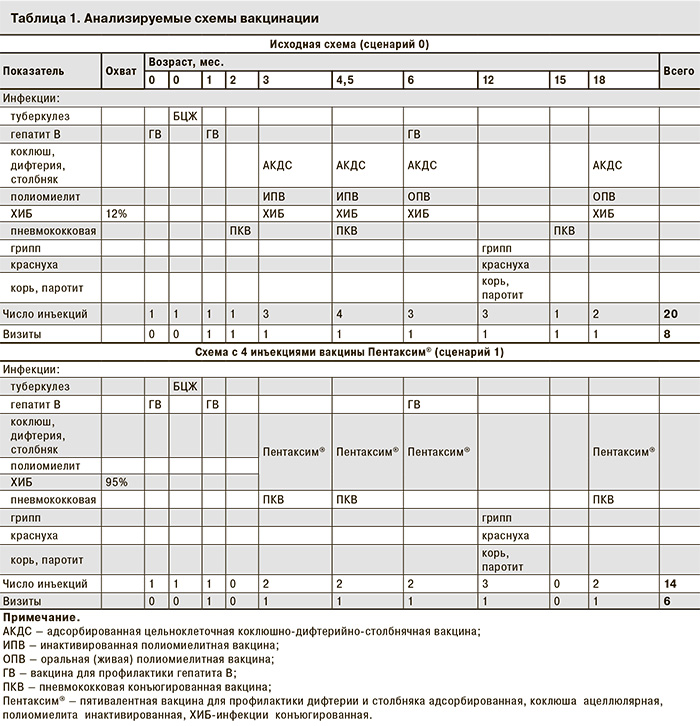
В модели сопоставлялись 2 альтернативные схемы вакцинации:
- сценарий 0, отражающий схему, реализуемую в настоящее время согласно национальному календарю профилактических прививок [1];
- сценарий 1, соответствующий схеме вакцинации с использованием 4 инъекций вакцины Пентаксим® (табл. 1).
Анализ затрат
Фармакоэкономическое исследование предполагает соотнесение результата, полученного вследствие внедрения медицинской технологии, с затраченными на это ресурсами (стоит ли приобретение вложенных денег?). Поэтому полнота и адекватный выбор учитываемых затрат оказывают прямое влияние на результат анализа [12]. В данной работе были рассмотрены прямые, непрямые и косвенные затраты, которые учитывались в соответствии с выбором точки зрения исследователя. Модель позволяет проводить анализ как с позиции системы здравоохранения, так и с позиции государства и общества в целом.
Стоимость каждой из схем складывалась из нескольких компонентов.
Так, обозначив затраты на существующую схему вакцинации как Сs0, получим уравнение для расчета ее суммарной стоимости:
Сs0 = V0 + R0 + N0 + D0 , где
V0 – стоимость вакцин (всех антигенов, применяемых в рамках существующей схемы);
R0– затраты на доставку вакцины (или доведение ее до пациента);
N0 – затраты, связанные с нежелательными явлениями вакцинации;
D0 – затраты, ассоциированные со случаями болезни, возникшими на фоне вакцинации.
После переключения с текущей схемы иммунизации на альтернативную, затраты будут выглядеть как:
Сs1 = V1 + R1 + N1 + D1, где
Сs1 – затраты при сценарии вакцинации с 4 инъекциями комбинированной вакцины;
V1– стоимость вакцин (всех антигенов, применяемых в рамках текущей схемы);
R1 – затраты на доставку вакцины (или доведение ее до пациента);
N1 – затраты, связанные с нежелательными явлениями вакцинации;
D1 – затраты, ассоциированные со случаями болезни, возникшими на фоне вакцинации.
Используя указанные выше равенства, получим уравнение для расчета инкрементальных затрат в результате перехода с одной схемы на другую:
ΔСs = Сs0 - Сs1 = (V0 - V1) + (R0 - R1) + (N0 - N1) + (D0 - D1)
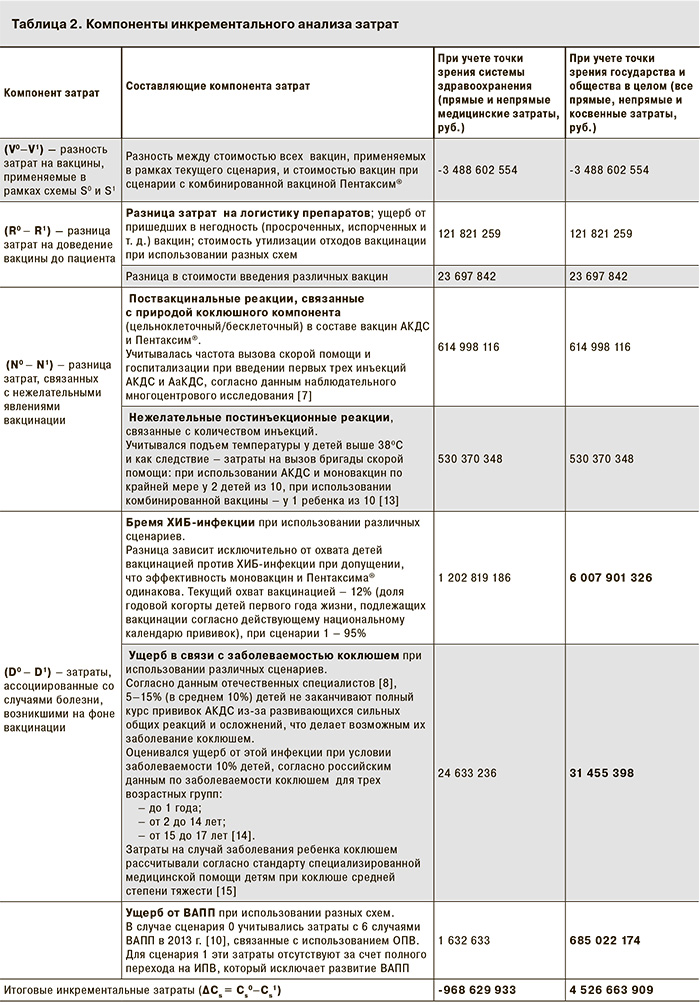
Рассмотрим каждое слагаемое этого уравнения (табл. 2).
Для учета цен всех вакцин, применяемых для иммунизации детей с рождения до 18 мес. в рамках национального календаря прививок, в качестве источников информации были использованы цены федеральных тендерных закупок (http://www.zakupki.gov.ru).
Стоимость логистики вакцин, а также ущерб, связанный с испорченными препаратами, были представлены усредненными международными данными [16].
Затраты на оплату труда медицинского персонала были рассчитаны, исходя из данных тарифов на медицинские услуги Московского городского фонда обязательного медицинского страхования (МГФОМС) [17].
Затраты, ассоциированные со случаями болезни на фоне вакцинации, рассчитывали как сумму ущерба, связанного с госпитализацией по поводу различных форм ХИБ-инфекции (табл. 3); тяжелых, инвалидизирующих осложнений ХИБ-менингита. Для расчета стоимости пребывания пациентов в стационаре использовали федеральный стандарт специализированной медицинской помощи детям при серозном менингите средней степени тяжести [18] и рекомендации по лечению пневмонии, отита, эпиглоттита, синусита и других форм ХИБ-инфекции [19]. Учитывали данные тарифов, программы государственных гарантий [20], цены на медицинские услуги прайс-листов клиник Первого МГМУ им. И.М. Сеченова [21] по состоянию на 2013–2014 гг., а также экспертное мнение д-ра биол. наук, проф. А.Е. Платонова, заведующего лабораторией эпидемиологии природно-очаговых инфекций Центрального НИИ эпидемиологии Роспотребнадзора о длительности нахождения детей с различными видами осложнений в стационаре.
При расчете затрат на фармакотерапию использовали данные Государственного реестра зарегистрированных цен на ЖНВЛП [22], в случае отсутствия необходимого лекарственного препарата в перечне – информацию о ценах сайта http://www.aptechka.ru [23].
При анализе затрат с точки зрения государства и общества учитывали также потери ВВП в связи с временной утратой трудоспособности (листок временной нетрудоспособности по уходу за ребенком в соответствии с длительностью случая заболевания и количеством таких случаев).
Затраты на лечение длительных осложнений ХИБ-инфекции, частота которых отражена в табл. 4, учитывались на протяжении всей жизни пациента (70 лет) и были дисконтированы по ставке 3%.
Как видно из табл. 2, наибольший компонент затрат – это бремя от ХИБ-инфекции.
При подсчете ущерба, связанного с длительными инвалидизирующими осложнениями ХИБ-инфекции, данные по прямым медицинским затратам были учтены только для случаев эпилепсии (диагностические и терапевтические мероприятия в первый и последующий годы) согласно стандарту медицинской помощи больным эпилепсией [24]. Для прочих осложнений (нарушений слуха, зрения, патологии опорно-двигательного аппарата и когнитивных расстройств) в виду отсутствия на момент исследования информации о медицинской помощи при этих патологиях были максимально учтены затраты согласно Федеральному перечню реабилитационных мероприятий, технических средств реабилитации и услуг, предоставляемых инвалиду (кохлеарные импланты, слуховые аппараты, инвалидные коляски и др. технические устройства) [25]. Данные расходы, хотя и возмещаются государством, не являются затратами системы здравоохранения [26].
Также были учтены следующие непрямые и косвенные затраты, отражающие ущерб от ХИБ-инфекции (случаи инвалидизации и смерти) для государства и общества в целом:
- пособие по инвалидности детям до 18 лет;
- потери ВВП в связи с ограничением трудоспособности родителей, ухаживающих за детьми-инвалидами. Сделано допущение, что в 50% случаев родитель оставит работу и будет получать пособие по уходу за ребенком-инвалидом до момента достижения последним совершеннолетия, в 50% случаев – продолжит трудовую деятельность и воспользуется правом на 4 дополнительных выходных дня ежемесячно;
- пособие по инвалидности после 18 лет и каждый год с 19 лет до конца жизни;
- дополнительные затраты (транспортные, коммунальные льготы, лекарственное обеспечение, реабилитационные мероприятия);
- потери ВВП в связи со смертью и инвалидизацией детей, их невозможностью работать после достижения 18 лет, за каждый год с 19 до 55 лет (при средней ожидаемой продолжительности жизни 70 лет каждый человек после достижения совершеннолетия мог бы работать около 35 лет).
Очевидно, что в полной мере оценить тяжесть бремени ХИБ-инфекции можно лишь проведя всестороннюю оценку затрат (прямых, непрямых и косвенных).
Анализ эффективности
На следующем этапе исследования был проведен анализ эффективности. В качестве критерия были выбраны добавленные (сохраненные) годы жизни (life-years gained – LYG), которые рассчитывались для всей когорты детей на протяжении 70 лет. Результаты дисконтировались по ежегодной ставке 3%.
LYG в год лечения (t) рассчитывался по формуле:
LYG(t) = K(t)/100, где
LYG(t) – LYG за год лечения t;
K(t) – количество живых пациентов, находящихся в модели в год лечения t.
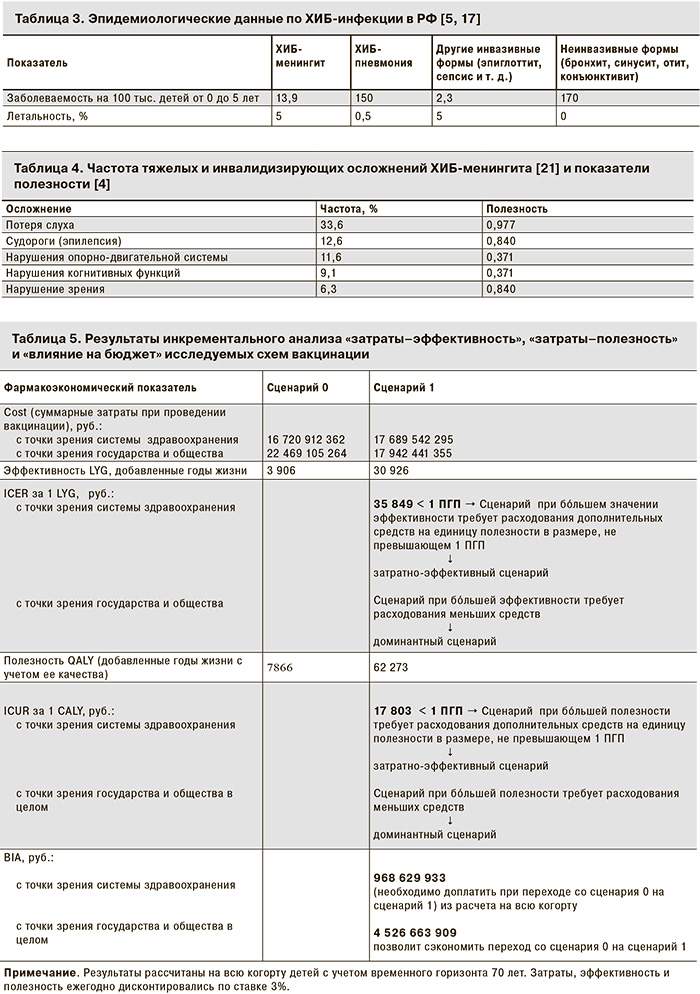
Рассчитав показатели эффективности для двух сценариев вакцинации, получили данные (табл. 5), из которых следует, что эффективность сценария 1 многократно превосходит эффективность текущего сценария 0.
Инкрементальный анализ «затраты–эффективность»
Поскольку с точки зрения анализа затрат (при учете только затрат системы здравоохранения) сценарий 1 оказывается более дорогостоящим по сравнению со сценарием 0, но вместе с тем и более эффективным, целесообразно выполнение инкрементального анализа «затраты-эффективность», который позволяет узнать уровень дополнительных затрат на единицу эффективности (1 LYG) и его приемлемость в условиях РФ.
Инкрементальный коэффициент (ICER) был рассчитан по формуле:
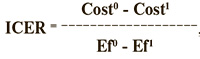
где
Cost0, Cost1 – затраты (в руб.) на сценарии 0 и 1;
Ef0, Ef1 – показатели эффективности сценариев вакцинации 0 и 1.
Результаты анализа представлены в табл. 5.
Инкрементальный анализ «затраты–полезность»
Фармакоэкономическая оценка внедрения вакцины Пентаксим® в национальный календарь профилактических прививок включала также проведение инкрементального анализа «затраты–полезность», при котором результаты медицинского вмешательства оцениваются с точки зрения потребителя медицинской технологии в единицах «полезности». Состояние абсолютного здоровья принимается равным 1, а патологии в зависимости от тяжести присваивается значение < 1 [27]. Количественно полезность выражена в сохраненных годах жизни с оценкой ее качества (quality-adjusted-life-years – QALY).
В качестве источника данных о потерях полезности в связи со смертью и инвалидизацией по причине 5 видов осложнений ХИБ-менингита было использовано исследование A. Livartowski и соавт. [4] (см. табл. 4).
Результаты инкрементального анализа «затраты–полезность» рассчитывали по формуле:
ICUR = [(DC0 + IC0) - (DC1+ IC1)/(Ut0 - Ut1) , где
ICUR – инкрементальный коэффициент «затраты–полезность» (демонстрирует, каких дополнительных вложений требует достижение одной дополнительной единицы полезности);
DC0 и IC0 – прямые и непрямые затраты при сценарии 0;
DC1 и IC1 – прямые и непрямые затраты при сценарии 1;
Ut0 и Ut1 – полезность при реализации сценарев вакцинации 0 и 1 (значения показателя QALY).
В ходе исследования для каждой схемы вакцинации было рассчитано число лет качественной жизни (QALY), которое удастся сохранить при переходе на нее. С точки зрения государства и общества очевидно, что сценарий 1 при бóльшем показателе полезности потребует расходования меньших средств по сравнению с исходным сценарием 0, и потому является доминантным.
С точки зрения системы здравоохранения сценарий 1 демонстрирует лучшую полезность, но требует расхода дополнительных денежных средств. Поскольку инкрементальный коэффициент «затраты-полезность» находится в рамках принятого в условиях РФ порога готовности платить (ПГП; 1 395 912 руб. на 2014 г.), сценарий 1 интерпретируется как затратно-эффективный (см. табл. 5).
РЕЗУЛЬТАТЫ
Порог готовности платить
Схема вакцинации как с позиции анализа «затраты–эффективность», так и с позиции анализа «затраты–полезность» может быть признана:
- строго предпочтительной (доминантной) в том случае, если она демонстрирует лучшую эффективность при более низких затратах;
- экономически эффективной в случае, когда схема при более низком значении коэффициента «затраты–эффективность» (или «затраты–полезность») требует расхода дополнительных средств по сравнению с альтернативами или же, если медицинская технология, демонстрирующая лучшую терапевтическую эффективность, находится в рамках принятого в условиях данной системы здравоохранения ПГП, то есть характеризуется инкрементальным коэффициентом «затраты–эффективность», не превышающим значения ПГП;
- приемлемой, если медицинская технология, демонстрирующая лучшую терапевтическую эффективность, находится в рамках принятого в условиях данной системы здравоохранения двукратного ПГП (характеризуется инкрементальным коэффициентом «затраты–эффективность», не превышающим значения 2 ПГП);
- неэффективной, если медицинская технология имеет бóльшее значение коэффициента «затраты–эффективность» при меньшей терапевтической эффективности или если ее ICER превышает принятый в условиях данной системы здравоохранения двукратный ПГП [28].
В соответствии с рекомендациями комиссии по макроэкономике ВОЗ [28], ПГП был рассчитан как трехкратный уровень ВВП на душу населения и на 2014 г. составил 1 305 889 руб. [11].
Выводы с учетом данных критериев представлены в табл. 5.
Анализ «влияние на бюджет»
Поскольку ресурсы здравоохранения всегда ограничены, представлялось актуальным оценить финансовые последствия применения новой схемы вакцинопрофилактики. Использование анализа «влияния на бюджет» позволяет предположить, каким образом новая схема отразится на уровне затрат системы здравоохранения и государства [28].
Данный вид анализа подразумевает оценку суммарных расходов, связанных с внедрением новой схемы относительно всех видов затрат существующей схемы по формуле:
BIA = Cost0 - Cost1, где
BIA (budget impact analysis) – результат анализа «влияния на бюджет» (в руб.);
Cost0 – общая стоимость первого метода лечения (в руб.);
Cost1 – общая стоимость второго метода лечения (в руб.).
При сопоставлении затрат текущего сценария вакцинации и сценария с использованием 4 инъекций вакцины Пентаксим®, были получены результаты, представленные в табл. 4. С точки зрения анализа влияния на бюджет с позиции системы здравоохранения переход на сценарий 1 потребует дополнительных вложений в размере 968 629 933 руб. из расчета на всю когорту детей. При проведении того же анализа с точки зрения государства и общества переход к сценарию 1 позволит сэкономить (избежать расхода) 4 526 663 909 руб.
 Анализ чувствительности
Анализ чувствительности
Для оценки адекватности фармакоэкономической модели и достоверности полученных результатов был проведен однофакторный анализ чувствительности. К переменным, которые в наибольшей степени могли повлиять на результат исследования, можно отнести цену вакцины Пентаксим® и уровень заболеваемости ХИБ-менингитом.
В ходе анализа было выявлено, что при варьировании стоимости препарата фармакоэкономические показатели также претерпевали изменения. Результаты анализа чувствительности продемонстрировали адекватность модели и устойчивость полученных фармакоэкономических выводов при изменении фактора стоимости вакцины Пентаксим® и уровня заболеваемости ХИБ-менингитом в интервале [-20%; +20%], т. к. на всем протяжении интервала изменения фактора инкрементальные коэффициенты не превышали принятого ПГП.
Допущения исследования
- Модель не учитывала расовые и половые различия детей.
- Показатели эпидемиологической эффективности вакцин считались эквивалентными для:
- АКДС и АаКДС;
- ОПВ и ИПВ;
- ХИБ-антигена в составе препарата Пентаксим® и моновакцин для профилактики ХИБ-инфекции.
- Тяжелые последствия ХИБ-менингита и ВАПП, согласно модели, всегда приводили к инвалидизации. До 18 лет устанавливалась группа «ребенок-инвалид», после достижения совершеннолетия – 1-я группа инвалидности с полной потерей трудоспособности.
Выводы
1. С позиции инкрементального анализа «затраты–эффективность» и анализа «затраты–полезность» сценарий 1, включающий 4 инъекции комбинированной вакцины Пентаксим®, является доминантным (строго предпочтительным) с точки зрения государства и затратно-эффективным – с точки зрения системы здравоохранения.
2. С позиции анализа «влияние на бюджет» переход с текущей схемы вакцинации к схеме с применением комбинированной вакцины при учете затрат системы здравоохранения потребует дополнительного расхода денежных средств. Исходя из интересов государства в целом, сценарий 1 является доминантной стратегией, т.к. позволяет сэкономить денежные ресурсы.
3. Проведенное фармакоэкономическое исследование демонстрирует целесообразноcть внедрения комбинированной вакцины Пентаксим® в национальный календарь профилактических прививок РФ.
4. В ходе анализа также было выявлено, что применение комбинированной вакцины Пентаксим® в рамках национального календаря профилактических прививок позволит снизить затраты:
- связанные с нежелательными реакциями коклюшного компонента;
- связанные с поствакцинальными реакциями;
- на логистику вакцин;
- на оплату труда медицинского персонала;
- на вспомогательные материалы (шприцы, спиртовые салфетки).
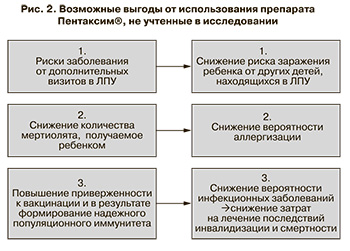
Стоит отметить, что выгоды от использования комбинированной вакцины Пентаксим® не ограничиваются данными проведенного исследования, поскольку в настоящий момент количественная оценка этих параметров не представляется возможной (рис. 2).
Кроме того, применение комбинированных вакцин позволяет снизить так называемые «неосязаемые» затраты, которые редко принимаются во внимание организаторами здравоохранения, но очень важны для пациентов (снижение ощущения боли, страха у ребенка, беспокойства и дискомфорта у ребенка и родителей и др.).
Оценка применения комбинированных препаратов с бесклеточным коклюшным компонентом, в частности вакцины Пентаксим® – перспективное направление фармакоэкономического анализа, который может быть проведен не только на федеральном уровне, но и для отдельных регионов, с учетом эпидемиологических показателей, цен на лекарственные препараты, медицинские услуги и других региональных особенностей.


